СОСТАВ РАБОЧЕЙ ГРУППЫ
Председатель: Л.Б. Лазебник, вице-президент РНМОТ, Президент НОГР, член президиума Общества врачей России, член президиума Национальной медицинской палаты, д.м.н., профессор, профессор кафедры поликлинической терапии ФГБОУ ВО «Московский государственный медицинский стоматологический университет им. А.И. Евдокимова» Минздрава России
Секретарь: Е.В. Голованова, д.м.н., профессор кафедры поликлинической терапии лечебного факультета ФГБОУ ВО «Московский государственный медицинский стоматологический университет им. А.И. Евдокимова» Минздрава России
ЧЛЕНЫ РАБОЧЕЙ ГРУППЫ
Е.Ю. Еремина, д.м.н., профессор, зав. кафедрой пропедевтики внутренних болезней Национального исследовательского Мордовского государственного университета им. Н.П. Огарева, главный внештатный гастроэнтеролог Минздрава Республики Мордовия
А.Б. Кривошеев, д.м.н., профессор кафедры факультетской терапии ГОУ ВПО «Новосибирский государственный медицинский университет Росздрава»
Е.И. Сас, д.м.н., профессор второй кафедры терапии (усовершенствования врачей) ФГБВОУ ВО «Военно-медицинская академия им. С.М. Кирова» Министерства обороны Российской Федерации
Л. В. Тарасова, д.м.н., профессор кафедры внутренних болезней БУ ВО «Сургутский государственный университет» Ханты-Мансийского автономного округа – Югры, зав. кафедрой факультетской и госпитальной терапии ФГБОУ ВО «Чувашский государственный университет им. И.Н. Ульянова», член президиума РНМОТ
Д.И. Трухан, д.м.н., профессор кафедры внутренних болезней и поликлинической терапии лечебного факультета ФГБОУ ВО «Омский государственный медицинский университет» Минздрава России
О.В. Хлынова, д.м.н., профессор, член-корр. РАН, зав. кафедрой госпитальной терапии ФГБОУ ВО «Пермский государственный медицинский университет им. академика Е.А. Вагнера» Минздрава России
Ю.В. Цыганова, ассистент кафедры факультетской и госпитальной терапии ФГБОУ ВО «Чувашский государственный университет им. И.Н. Ульянова»
СПИСОК СОКРАЩЕНИЙ И УСЛОВНЫХ ОБОЗНАЧЕНИЙ:
- АБП – алкогольная болезнь печени
- АДГ – алкогольдегидрогеназа
- АЛТ – аланиновая трансаминаза
- АСТ – аспарагиновая трансаминаза
- ВОЗ – Всемирная организация здравоохранения
- ГАМК − гамма-аминомасляная кислота
- ГГТП − гамма-глутамилтранспептидаза
- ГКС – глюкокортикостероиды
- ДНК – дезоксирибонуклеиновая кислота
- ИМТ – индекс массы тела
- КТ − компьютерная томография
- МКБ-10 – Международная классификация болезней 10 пересмотра
- МНО – Международное нормализованное отношение
- МРТ − магнитно-резонансная томография
- МРЭ − магнитно-резонансная эластометрия
- МЭОС − микросомальная этанолокислительная система
- НАДФ*Н – восстановленная форма никотинамидадениндинуклеотидфосфата
- НАЖБП – неалкогольная жировая болезнь печени
- ПВ – протромбиновое время
- ПИ − протромбиновый индекс
- РНК – рибонуклеиновая кислота
- СБ − сывороточный билирубин
- СОЭ – скорость оседания эритроцитов
- ТЭ − транзиентная эластография
- УДХК − урсодезоксихолевая кислота
- УЗИ − ультразвуковое исследование
- цАМФ − циклический аденозинмонофосфат
- ЭСВ − эластография печени сдвиговой волной
- аnti-HЕV IgM, anti-HAV IgG − специфические антитела к вирусу гепатита Е
- аnti-HAV – антитела к вирусу гепатита А
- аnti-HBе − антитела к HBе-антигену вируса гепатита В
- аnti-HBs – антитела к поверхностному антигену вируса гепатита В
- аnti-HCV-total – суммарные антитела к вирусу гепатита С
- СВ1-рецепторы – первый тип эндоканнабиноидных рецепторов
- ANA – антинуклеарные антитела
- Anti-HBc − специфические иммуноглобулины к ядерному антигену вируса гепатита В
- ApoA1 − аполипопротеин А1
- ASMA – антигладкомышечные антитела
- CDT − углевододефицитный трансферрин
- CSF – колониестимулирующий фактор
- CYP2E1 – цитохром P450 2E1
- DGKC – германское общество клинической химии
- EGF – эпидермальный фактор роста
- EtG – этилглюкуронид
- EtS – этилсульфат
- FAEE − этиловые эфиры жирных кислот
- FGF − фактор роста фибробластов
- HBеAg − HBе-антиген вируса гепатита В
- HBsAg − поверхностный антиген вируса гепатита В
- HBV-DNA − ДНК вируса гепатита В
- HCV-RNA − РНК вируса гепатита С
- HDV-RNA − РНК вируса гепатита Д
- HGF − фактор роста гепатоцитов
- HGV-RNA − РНК вируса гепатита G
- IgA − иммуноглобулин класса A
- IGF – инсулиноподобный фактор
- IgG − иммуноглобулин класса G
- IgM − иммуноглобулин класса М
- MCV – средний объем эритроцита (mean corpuscular volume)
- mDF, ДМФ − коэффициент Маддрея
- MMP − матриксная металлопротеиназа
- NGF − фактор роста нервов
- PEth – фосфатидилэтанол
- TGF – трансформирующий фактор роста
- TIMP-1 − ингибитор матриксных металлопротеиназ 1-го типа
- YKL-40 − хрящевой гликопротеин
- β-ГЛУ – β-глюкуронидаза
1. КРАТКАЯ ИНФОРМАЦИЯ
1.1. Определение
Алкогольная болезнь печени (АБП) – повреждение паренхимы печени под воздействием употребления этанола, которое может проявляться в нескольких вариантах: стеатозе, алкогольном гепатите (стеатогепатите), фиброзе и циррозе печени [1].
1.2. Этиология и патогенез
Причиной развития АБП является употребление алкогольсодержащих напитков [2].
Развитие АБП не зависит от типа и вида алкогольсодержащего напитка. Оценку количества употребленного этанола рассчитывают в граммах (г) чистого спирта. Стандартная порция (единица) алкоголя равна 10 г чистого спирта, что соответствует 25 г 40% напитка (водки), 100 г 9–11% сухого вина или 200 г 3–5% пива [3].
Четко определенная доза алкоголя, при которой организму обязательно будет нанесен ущерб, не установлена. Безопасной дозы алкоголя также не существует. Гепатотоксичным принято считать количество алкоголя, равное 40–80 г этилового спирта в сутки для мужчин, 20 г – для женщин [4].
Согласно рекомендациям ВОЗ, различают «опасную» и «вредную» модели употребления алкоголя, а также эпизодическое употребление алкоголя в больших количествах и алкогольную зависимость.
«Опасное употребление алкоголя» ‒ это модель употребления алкоголя таких дозах и в таком режиме, которые увеличивают риск причинения вреда при условии постоянного употребления алкоголя [3]. Прием более одной стандартной порции алкоголя в день увеличивает вероятность неблагоприятного прогноза для здоровья пациента.
«Вредное употребление алкоголя» представляет собой модель употребления алкоголя, которая приводит к причинению вреда здоровью (физическому или психическому) [3]. При этом больной может и не подозревать о наличии у себя патологии (как часто и происходит при АБП ввиду отсутствия выраженных симптомов на ранних стадиях заболевания).
Эпизодическим употреблением алкоголя в больших количествах считается прием более 60 г чистого спирта за сутки [5].
При алкогольной зависимости факт наличия АБП диагностируется практически у всех пациентов.
Факторы риска развития АБП:
a) пол. Женщины более чувствительны к токсическому действию алкоголя, что в определенной степени можно объяснить врожденной меньшей активностью алкогольдегидрогеназы (АДГ), определяющей печеночный метаболизм этанола. Также имеются данные о роли эстрогенсвязанных рецепторов как транскрипционных регуляторов печеночных CB1-рецепторов, управляющих алкоголь-индуцированным окислительным стрессом и печеночной травмой в результате индукции микросомальной монооксигеназы CYP2E1 [6];
b) генетический полиморфизм метаболизирующих этанол ферментов. Риск АБП повышен у лиц с высокой активностью АДГ и низкой активностью ацетальдегиддегидрогеназы [7];
c) нарушение поступления и транспорта питательных веществ. Этанол нарушает кишечную абсорбцию и депонирование питательных веществ, а также приводит к снижению аппетита за счет высокой собственной калорийности. В результате возникает хронический дефицит белка, витаминов и минералов [8]. Дефицит питания способствует прогрессированию АБП, однако полноценное питание не предотвращает алкогольное повреждение печени;
d) инфицирование гепатотропными вирусами. Инфицирование вирусами гепатитов В и С, нередко наблюдающееся у лиц, злоупотребляющих алкоголем, ведет к прогрессированию поражения печени [9];
e) повышение токсичности лекарственных средств и других ксенобиотиков. Злоупотребление алкоголем ведет к усилению гепатотоксического действия различных лекарственных препаратов: антибиотиков (например, тетрациклинового ряда), противогрибковых, противотуберкулезных, слабительных средств, амиодарона, метотрексата, стероидов, эстрогенов, тамоксифена, противосудорожных, психотропных, нестероидных противовоспалительных препаратов (ацетилсалициловой кислоты, индометацина, ибупрофена, парацетамола), анестетиков, антидепрессантов [10, 11].
Выделяют два типа воздействия этанола на печень – прямое и косвенное.
А) Прямое гепатотоксическое действие этанола
Этанол как слабо поляризованный растворитель действует на фосфолипиды мембран митохондрий и гепатоцитов в целом, разрушая их. Повреждение мембран митохондрий лежит в основе жировой дистрофии печени, так как последние теряют способность метаболизировать триглицериды [12]. Критическое воздействие на клеточную стенку гепатоцита ведет к повышению проницаемости мембран, нарушению трансмембранного транспорта, функционирования клеточных рецепторов и мембраносвязанных ферментов и в конечном счете к гибели (некрозу) печеночной клетки.
B) Косвенное гепатотоксическое действие этанола
Ацетальдегид, образующийся в печени из этанола под воздействием АДГ и микросомальной этанолокислительной системы (МЭОС), является крайне гепатотоксичным веществом [13]. Накапливаясь внутри клеток печени, он приводит к усилению перекисного окисления липидов, продукты которого:
- нарушают работу электронно-транспортной цепи митохондрий, стимулируют развитие гипоксии, активируют фибробласты, которые, в свою очередь, активируют синтез коллагена, развитие фиброза печени;
- потенцируют прямое воздействие этанола на фосфолипиды мембран гепатоцитов, цитокиногенез (образование интерлейкина-1, интерлейкина-6, фактора некроза опухоли альфа), подавляют репарацию ДНК (запуская программу апоптоза), активируют компоненты комплемента, вызывая воспалительные реакции в печени;
- вызывают нарушение продукции восстановленной формы никотинамидадениндинуклеотидфосфата (НАДФ*Н), что снижает уровень глутатиона и редокс-потенциала клетки, усиливает окислительное повреждение ткани.
Ацетальдегид образует комплексы с белками клеточных мембран гепатоцитов и цитохромами. Эти комплексы выступают в качестве неоантигенов, индуцируя аутоиммунные реакции [13].
1.3. Эпидемиология
Использование алкоголя относится к ведущим факторам риска развития болезней во всем мире, с алкоголь-ассоциированными заболеваниями ассоциируется почти 10% смертей в мире среди населения в возрасте 15–49 лет [14]. Согласно прицельным статистическим исследованиям, каждый второй россиянин старше 18 лет имеет проблемы с алкоголем и высокий риск развития алкогольных висцеропатий [15]. Официальная заболеваемость алкоголизмом в 2017 г. в России составила 1304,6 тыс. человек (Росстат). Считают, что количество указанных лиц составляет соответственно 5 и 20% от общего числа населения России, однако точную цифру распространенности алкоголизма, а тем более злоупотребления алкоголем рассчитать крайне трудно. АБП развивается у 60–100% лиц, злоупотребляющих алкоголем, и практически у каждого больного, страдающего алкоголизмом [16].
1.4. Кодирование по МКБ-10
- K00-K93. Класс XI. Болезни органов пищеварения.
- K70-K77. Болезни печени.
- K70 Алкогольная болезнь печени:
- K70.0 Алкогольная жировая дистрофия печени [стеатоз];
- K70.1 Алкогольный гепатит;
- K70.2 Алкогольный фиброз и склероз печени;
- K70.3 Алкогольный цирроз печени;
- K70.4 Алкогольная печеночная недостаточность;
- K70.9 Алкогольная болезнь печени неуточненная.
 1.5. Классификация
1.5. Классификация
Выделяют три клинические формы АБП: стеатоз, гепатит, цирроз печени (табл. 1).
2. ДИАГНОСТИКА
2.1. Жалобы и анамнез
Клинические признаки АБП варьируют от полного отсутствия каких-либо симптомов (в большинстве случаев при алкогольном стеатозе) до классической картины тяжелых форм поражения печени с симптомами печеночной недостаточности и портальной гипертензии (при алкогольном циррозе) [17].
Астенический синдром. Наиболее часты жалобы на слабость, головокружение, головные боли, анорексию, нарушение ритма сна и бодрствования, снижение либидо, толерантности к физическим нагрузкам, небольшое повышение температуры тела, потеря массы тела и т.д. [18].
Диспепсия и нарушения стула. При АБП находится на втором месте по частоте встречаемости и включает тошноту, рвоту и диарею.
Боль и дискомфорт в правом подреберье. Неприятные ощущения в области правого подреберья у больных АБП объясняются растяжением капсулы печени печеночной тканью, что свидетельствует об увеличении печени и/или воспалительных изменениях паренхимы органа (гепатит) или сопутствующем холецистите.
Зуд кожных покровов также может быть симптомом выраженного застоя желчи (холестаза). Дополнительные признаки холестаза – желтушность кожных покровов, осветление кала, потемнение мочи.
При развитии тяжелого гепатита и цирроза печени характерно появление неврологического синдрома различной степени выраженности, который может включать сонливость или нарушение/спутанность сознания, инверсию ритма сна, нарушение речи, астериксис, повышение мышечного тонуса глубоких сухожильных рефлексов, повышение аппетита (печеночная энцефалопатия – ПЭ).
Клиническими проявлениями патологии на стадии цирроза печени также могут быть отеки нижних конечностей, увеличение живота в объеме (отечно-асцитический синдром), повышенная кровоточивость и появление подкожных гематом без видимых причин (геморрагический синдром).
Развитие ACLF (острой печеночной недостаточности на фоне хронической) сопровождается быстрым нарастанием печеночно-клеточной недостаточности и характеризуется следующими признаками: прогрессирующей энцефалопатией, геморрагическим синдромом, симптомами SIRS (синдрома системного воспалительного ответа, вплоть до сепсиса), гепаторенальным синдромом. При ACLF отмечается высокий риск смерти пациента в короткие сроки (от 28 дней до 3 мес) [19].
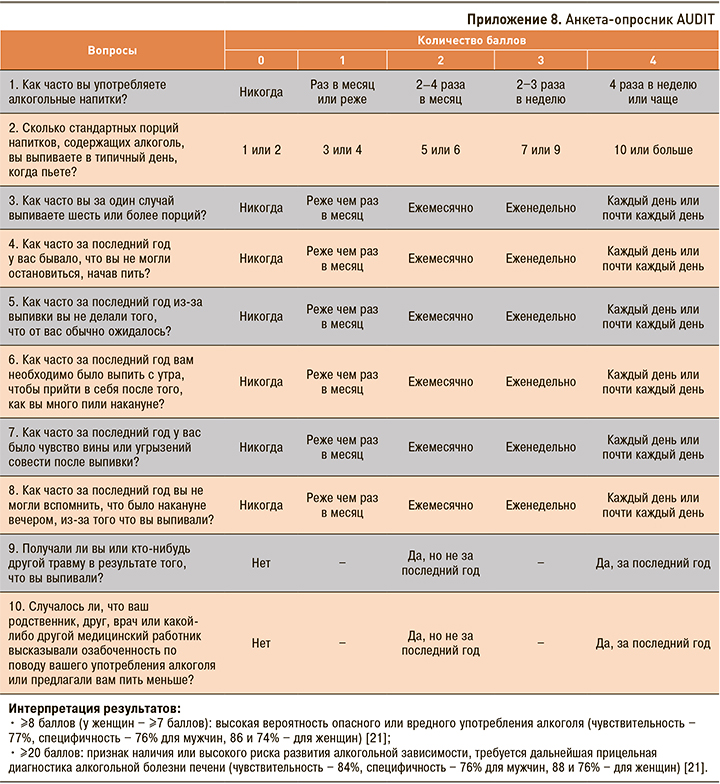
Сбор анамнеза при АБП следует осуществлять с учетом склонности больных к неадекватной оценке своего состояния и частому стремлению к сокрытию злоупотребления спиртными напитками. В качестве опросника первой линии предлагается использование анкеты CAGE (Cut, Annoyed, Guilty, Eye-opener – приложение 7). Каждому положительному ответу на вопрос присваивается 1 балл, 2 набранных балла и более указывают на скрытое или явное пристрастие к алкоголю (чувствительность теста ‒ 66%, специфичность ‒ 91,4%) [20].
При выявлении положительного результата опросника CAGE рекомендуется проведение международного стандартизованного теста AUDIT (Alcohol Use Disorders Identification Test – приложение 8). Продолжительность проведения и оценка AUDIT обычно не превышает 5 мин. ВОЗ интерпретирует результаты опросника следующим образом:
- ≥8 баллов (у женщин − 7 баллов): высокая вероятность опасного или вредного употребления алкоголя (чувствительность − 77%, специфичность − 76% для мужчин, 86 и 74% − для женщин);
- ≥ 20 баллов: признак наличия или высокого риска развития алкогольной зависимости, требующий проведения дальнейшей прицельной диагностики АБП (чувствительность − 84%, специфичность − 76% для мужчин, 88 и 76% − для женщин) [21].
 2.2. Физикальное обследование
2.2. Физикальное обследование
Патогномоничных исключительно для АБП физикальных признаков не отмечается. При объективном исследовании следует обращать внимание на так называемые алкогольные стигмы, к которым относятся одутловатость лица, расширение сосудов носа и склер, увеличение околоушных слюнных желез, ринофима, атрофия мышц плечевого пояса, яркие сосудистые звездочки, гинекомастия, контрактура Дюпюитрена, тремор пальцев рук, атрофия яичек, гепатомегалия, «мраморность» кожных покровов, повышенная потливость, раздражительность [18].
Помимо алкогольных стигм, существуют и другие, менее специфичные физикальные признаки хронического злоупотребления алкоголем. Все они объединены и представлены в модифицированной сетке LeGo (LeGo P.M., 1976) – тесте, состоящем из объективных физических признаков хронической алкогольной интоксикации [16] (табл. 2).
Наличие от 1 до 3 признаков данного теста указывает на то, что пациент, возможно, употребляет алкоголь в малых дозах; ≥7 признаков, обнаруженных одновременно у одного пациента, позволяют предположить наличие хронической алкогольной интоксикации, но не дают основания для выставления диагноза АБП.
Дифференцировать АБП от других форм паренхиматозного повреждения печени только по физикальным данным невозможно [1, 5].
Уровень убедительности рекомендаций А, уровень достоверности доказательств 1.
2.3. Инструментальная диагностика
Из инструментальных методов диагностики АБП в клинической практике наиболее распространено ультразвуковое исследование (УЗИ) (табл. 3). Оно рекомендуется для определения стеатоза и цирроза, но не позволяет установить этиологию и стадию поражения печени [24].

Уровень убедительности рекомендаций А, уровень достоверности доказательств 2.
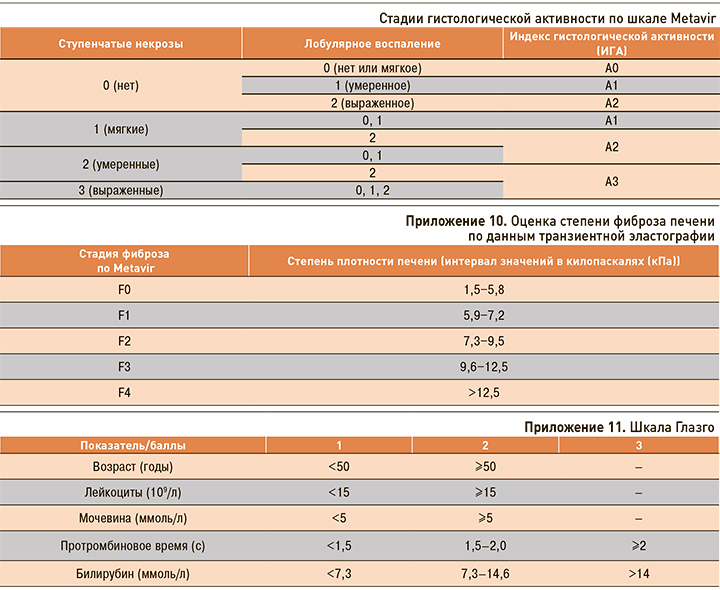
Метод транзиентной эластографии (ТЭ) рекомендуется для оценки степени плотности печени и ассоциированной с ней стадии фиброза печени по шкале Metavir [25–28] (приложения 9 и 10).
Уровень убедительности рекомендаций В, уровень достоверности доказательств 2.
Комментарий. ТЭ может давать погрешности вследствие точечного определения упругости печеночной ткани без оценки состояния паренхимы в целом. Кроме того, получение достоверных результатов невозможно при асците или ожирении [25–28].
 Эластография печени сдвиговой волной (ЭСВ) с эластометрией, компьютерная томография (КТ) с контрастированием, магнитно-резонансная томография (МРТ), магнитно-резонансная эластометрия (МРЭ) при отдельных недостатках достаточно четко характеризуют изменения всего органа, в том числе позволяют определить степень фиброза, но в большинстве случаев не дают представления об этиологии процесса [29, 30].
Эластография печени сдвиговой волной (ЭСВ) с эластометрией, компьютерная томография (КТ) с контрастированием, магнитно-резонансная томография (МРТ), магнитно-резонансная эластометрия (МРЭ) при отдельных недостатках достаточно четко характеризуют изменения всего органа, в том числе позволяют определить степень фиброза, но в большинстве случаев не дают представления об этиологии процесса [29, 30].
Уровень убедительности рекомендаций В (уровень достоверности доказательств 2).
Комментарий. Характер изменений на КТ и МРТ при АБП аналогичен ультразвуковым результатам. Сравнительная оценка показателей информативности инструментальных методов диагностики представлена в табл. 4 [24].
2.4. Морфологическое исследование ткани печени
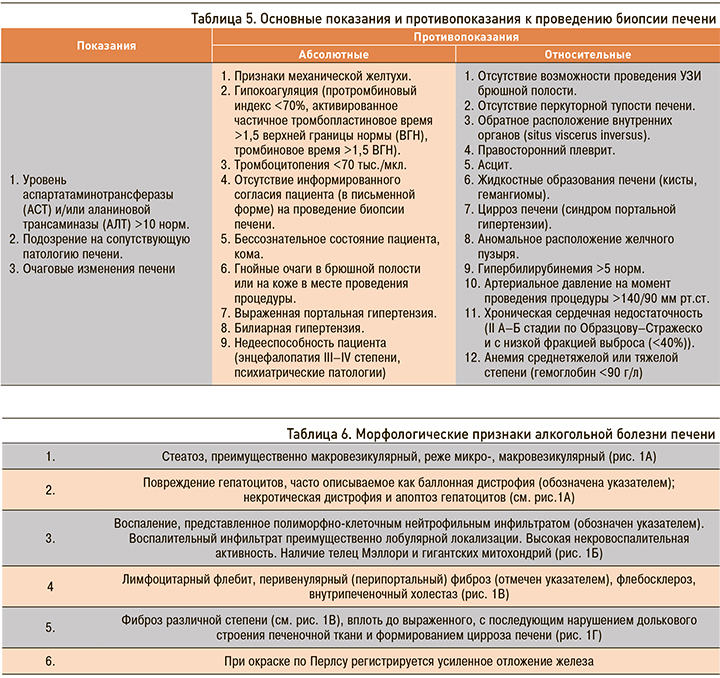
Биопсия печени подтверждает наличие поражения печени, устанавливает его стадию и позволяет во многих случаях подтвердить алкогольный генез (чувствительность − 91%, специфичность − 97%) [31–33]. Биопсия печени рекомендуется при наличии четких показаний и отсутствии противопоказаний.
Уровень убедительности рекомендаций В (уровень достоверности доказательств 2).
Комментарий. Необходимо оценить результаты общего анализа крови и коагулограммы. У лиц с уменьшенным количеством тромбоцитов в циркулирующей крови и увеличенным протромбиновым временем (ПВ) предпочтительно использовать трансъюгулярный, а не привычный чрескожный доступ [34]. При назначении биопсии следует учесть, что процедура субъективно неприятна, требует специальных условий проведения, сопряжена с риском осложнений во время и после проведения манипуляции, захватывает только 0,2% печеночной паренхимы и не предоставляет никакой информации о том, является ли распределение инфильтратов однородным или гетерогенным [35].
Определены четкие показания и противопоказания к проведению биопсии печени (табл. 5).
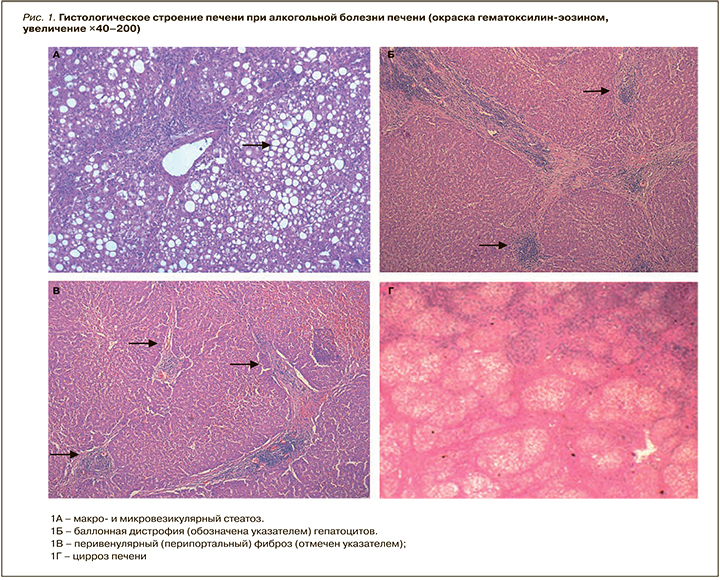
Наиболее характерные для АБП морфологические признаки представлены в таблице 6 и на рисунке 1.
2.5. Лабораторная диагностика алкогольной болезни печени
Выделяют прямые методы диагностики употребления алкоголя и непрямые лабораторные маркеры АБП.
Прямые лабораторные маркеры регистрируют качественное и количественное содержание этанола и продуктов его метаболизма в исследуемом организме. Среди высокоинформативных метаболитов выделяют фосфатидилэтанол (PEth) [36, 37], этилглюкуронид (EtG) [38], этилсульфат (EtS), определяемый в сыворотке и моче, EtG и этиловые эфиры жирных кислот (FAEE) в волосах [39] (табл. 7). Период их детекции (обнаружения) в различных биологических жидкостях может варьировать от 8–12 ч до 5–7 дней.
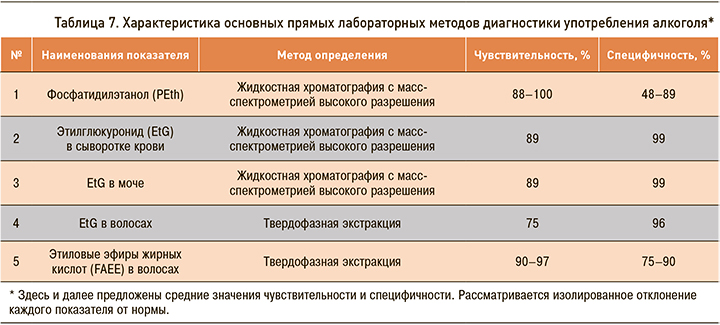
Также возможно определение аминотрансфераз, гамма-глутамилтрансферазы, этанола, EtG, EtS, сиаловых кислот, β-гексозаминидазы, пероксидазы, метанола, моноэтиленгликоля, α-амилазы, кластерина, гаптоглобина, тяжелых/легких цепей иммуноглобулинов, трансферрина, β-глюкуронидазы (β-ГЛУ) в слюне [40]. Но на сегодня такая возможность используется лишь в узкоспециализированных научных лабораториях.
В настоящее время определение прямых маркеров употребления алкоголя нашло практическое применение при проведении криминалистической экспертизы и крайне редко используются в клинической практике. Недостаточная диагностическая ценность прямых маркеров связана с их коротким периодом детекции и/или невозможностью с их помощью провести дифференцировку разового приема алкоголя от хронического злоупотребления.
• При оценке общего анализа крови рекомендуется оценить наличие часто встречающейся у лиц, страдающих алкогольной зависимостью, макроцитарной анемии вследствие дефицита витамина В12 и фолиевой кислоты.
Уровень убедительности рекомендаций А (уровень достоверности доказательств 1).
• Рекомендуется обратить внимание на уровень печеночных ферментов в сыворотке крови: при АБП активность трансаминаз возрастает умеренно (обычно не более 6 норм), при этом коэффициент де Ритиса (соотношение АСТ/АЛТ) обычно превышает 1,5 [41].
Уровень убедительности рекомендаций В (уровень достоверности доказательств 2).
• Рекомендуется оценить уровень билирубина в сыворотке крови, который при АБП увеличивается преимущественно за счет прямой фракции, нередко достигая высоких показателей. Уровень общего билирубина также используется в составе комплексных диагностических тестов [42].
Уровень убедительности рекомендаций В (уровень достоверности доказательств 2).
Комментарий. При развитии алкогольного гепатита многократно повышается активность гамма-глютамилтранспептидазы (ГГТП), иногда вместе с щелочной фосфатазой (синдром холестаза), синтез которой не стимулируется этанолом. Диагностически значимым является повышение концентрации ГГТП с ее последующим снижением на фоне воздержания от приема алкоголя [18, 43, 44].
• Рекомендуется оценить уровень ГГТП, многократно повышающийся после недавнего алкогольного эксцесса.
Уровень убедительности рекомендаций А (уровень достоверности доказательств 2).
• Рекомендуется оценить клинический анализ крови при подозрении на АБП.
Уровень убедительности рекомендаций А (уровень достоверности доказательств 2).
Комментарий. При выраженном воспалительном процессе в печени на фоне чрезмерного употребления алкоголя нередки лейкемоидные реакции, нейтрофильный лейкоцитоз до 15–20×109/л, повышение скорости оседания эритроцитов (СОЭ) до 40–50 мм/ч [18].
• В качестве маркера алкогольной интоксикации рекомендуется определение безуглеводистого (десиализированного, карбогидратдефицитного) трансферрина (CDT), повышение концентрации которого в крови происходит при ежедневном приеме ≥50–80 г этанола в сутки на протяжении 1–2 нед (давностью не более 2–3 нед) [5, 45, 46].
Уровень убедительности рекомендаций А (уровень достоверности доказательств 1).
При наличии цирроза и тяжелом течении алкогольного гепатита нарастают биохимические признаки печеночной недостаточности. Могут наблюдаться тромбоцитопения, гипертриглицеридемия, гиперурикемия, гипераммониемия, повышенный уровень креатинина, электролитные нарушения (гипомагниемия, гипокалиемия) в сыворотке крови, коагулопатия (МНО ≥1,5), иногда гипопротеинемия вследствие снижения белковосинтетической функции печени [47]. В иммунограмме повышена концентрация сывороточного IgA.
При проведении лабораторных исследований следует учесть, что ни один непрямой лабораторный показатель не может быть достоверным маркером алкогольной этиологии заболевания печени. Основные непрямые лабораторные признаки АБП приведены в табл. 8.
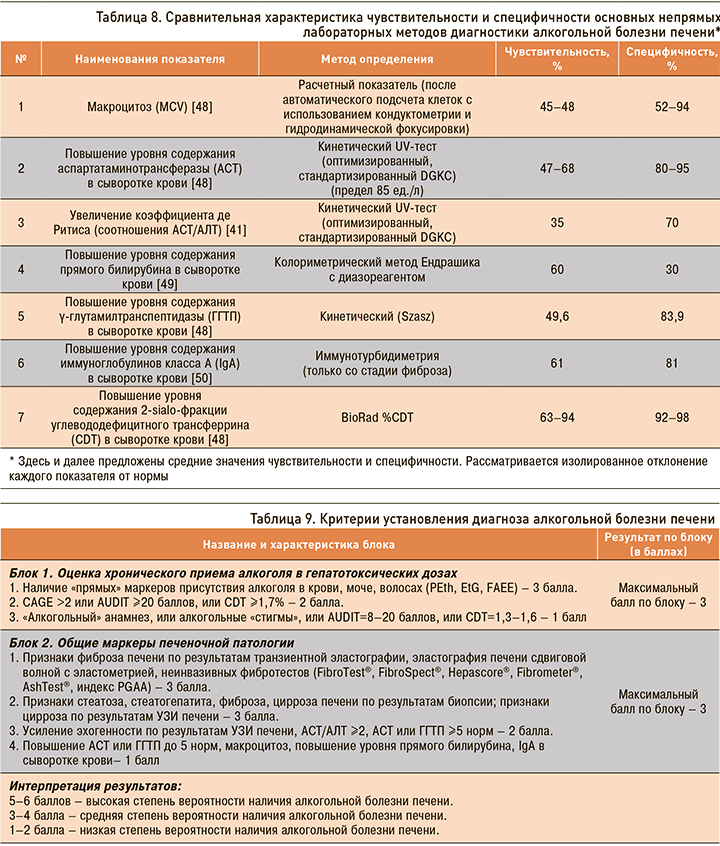
2.6. Критерии диагностики алкогольной болезни печени
Учитывая все имеющиеся методы диагностики, целесообразно использование таблицы критериев установления диагноза АБП, составленной на основе специфичности каждого используемого метода диагностики и рассчитанной с высокой степенью достоверности (табл. 9).
2.7. Дифференциальная диагностика
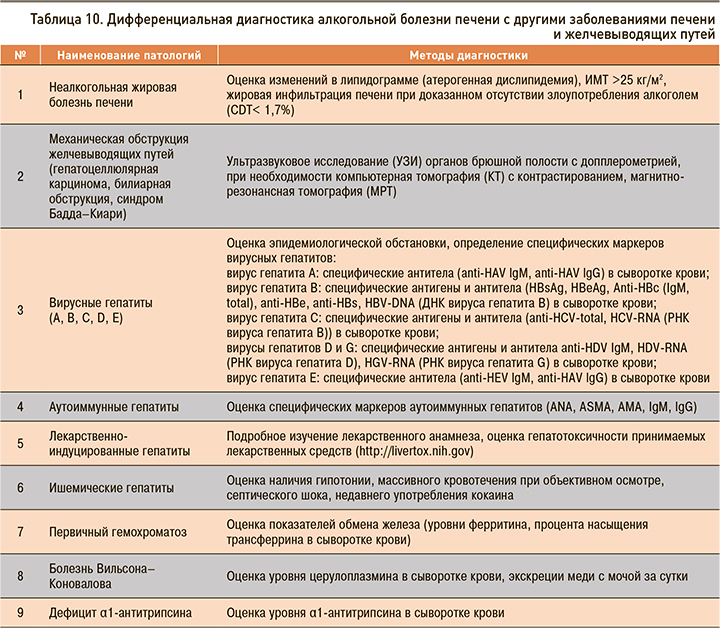
Чаще всего проводят дифференциальную диагностику АБП с неалкогольной жировой болезнью печени (НАЖБП), а также с другими заболеваниями печени и желчевыводящих путей (табл. 10). Обнаружение «второго» заболевания печени не исключает наличие АБП.
2.8. Диагностические критерии различных клинических форм алкогольной болезни печени
При алкогольном стеатозе (АС) лабораторные показатели общего и биохимического анализов крови без существенных отклонений от нормы. В течение 2 нед после последнего эпизода злоупотребления алкоголем наблюдается повышение уровня CDT в сыворотке крови. При проведении УЗИ выявляется характерная гиперэхогенная структура паренхимы печени. В сложных случаях диагноз подтверждается гистологически.
Разновидностью АС печени выступает синдром Циве, для которого характерно выраженное нарушение липидного спектра (гиперхолестеринемия, гипертриглицеридемия, гиперфосфолипидемия), гемолиз крови (в результате снижения резистентности эритроцитов в связи с дефицитом витамина Е) и повышение уровня билирубина [17].
Алкогольный гепатит характеризуется нерезко выраженным цитолитическим и иммуновоспалительным синдромом, а также гистологическими признаками гепатита при отсутствии признаков цирротической трансформации [18]. Алкогольный гепатит имеет первично хроническое течение. Острый алкогольный гепатит (ОАГ) рассматривается как обострение хронического процесса [51]. Диагностируется по повышению печеночных трансаминаз у больного, злоупотребляющего алкоголем. Возможен нейтрофильный лейкоцитоз до 15−20×109/л, повышение СОЭ до 40−50 мм/ч, повышение IgA. Для подтверждения диагноза требуется биопсия печени.
• Для определения тяжести алкогольного гепатита и прогноза для жизни больного рекомендуется использовать следующие шкалы: коэффициент Маддрея (mDF, ДМФ), систему MELD (Model for End-Stage Liver Disease).
Уровень убедительности рекомендаций А (уровень достоверности доказательств 1).
Комментарий
1) Коэффициент Маддрея (mDF, ДМФ) − дискриминантная функция, вычисляемая как DF=4,6×(ПВбольного – ПВконтроля)+СБ, где ПВ — протромбиновое время (с); СБ — уровень сывороточного билирубина (мг/дл). У больных со значением этого коэффициента >32 вероятность летального исхода в ближайший месяц составляет от 35−50% (при отсутствии адекватной терапии) [52−54].
2) Система MELD (Model for End-Stage Liver Disease) ‒ модель терминальной стадии болезни печени для определения риска летального исхода в 90-дневный срок, ранее разработанная для больных, нуждающихся в трансплантации печени. MELD (в баллах) вычисляется по формуле: MELD = 11,2×ln (МНО)+9,57×ln (креатинин, мг/ дл)+3,78×ln (билирубин, мг/дл)+6,43, где ln — натуральный логарифм. Нижняя граница нормы для каждого показателя 1, максимальное значение для уровня креатинина ‒ 4. В случае если пациент находится на гемодиализе, уровень креатинина считают равным 4. Неблагоприятный прогноз на ближайшие 90 дней дается при результате от 18 баллов [55−57].
• В 1-й или 7-й день госпитализации рекомендуется оценивать показатели шкалы Глазго (GAHS) (приложение 11). Более 8 полученных баллов говорят о возможном летальном исходе в ближайшее время, при 9 баллах и более выживаемость к 28-му дню составляет 46%, к 84-му − 40% [52, 58, 59].
Уровень убедительности рекомендаций А (уровень достоверности доказательств 1).
• Алкогольный гепатит рекомендуется считать тяжелым в случае, когда индекс Маддрея ≥32, MELD ≥18, GAHS ≥8 баллов.
Уровень убедительности рекомендаций А (уровень достоверности доказательств 1).
Алкогольный цирроз печени. При циррозе печени регистрируется наличие всех характерных клинических и биохимических симптомов печеночной недостаточности и портальной гипертензии. Формирование цирроза у больных АБП может происходить без стадии выраженного воспаления, и нередко диагноз устанавливается только при появлении симптомов декомпенсации [18].
С целью определения степени фиброза печени при АБП используются отдельные (самостоятельные) показатели и комбинированные сывороточные тесты − маркеры фиброза печени. Чувствительность современных маркеров для выявления тяжелых фибротических изменений печени приближается к 100%, для выраженных изменений – не менее 80%, что позволяет считать параметры весьма точными индикаторами степени фиброза.
Из простых показателей наиболее информативными считаются проколлаген-III-пептид (N-концевой пептид проколлагена III типа PIIINP), коллагены IV, VI, XVI типа, ферменты, участвующие в ремоделировании межклеточного матрикса, матриксные металлопротеиназы (MMP) 2-го и 9-го типа, тканевой ингибитор матриксных металлопротеиназ 1-го типа (TIMP-1), ламинин, гликопротеин YKL-40, а также гиалуроновая кислота – активатор фиброгенеза [60, 61]. Комбинации сывороточных тестов, применяемых для диагностики фиброза печени, называются диагностическими индексами.
В клинической практике для оценки наличия и степени выраженности степени фиброза печени рекомендуется применять следующие основные диагностические индексы, высокоинформативные для АБП:
• FibroTest (α2-макроглобулин, гаптоглобин, ГГТП, АроА1, билирубин, пол, возраст).
Уровень убедительности рекомендаций А (уровень достоверности доказательств 1).
• FibroSpect (α2-макроглобулин, гиалуроновая кислота и TIMP-1).
Уровень убедительности рекомендаций А (уровень достоверности доказательств 1).
• Hepascore (билирубин, ГГТП, гиалуроновая кислота, α2-макроглобулин, возраст, пол).
Уровень убедительности рекомендаций А (уровень достоверности доказательств 1).
• Fibrometer (количество тромбоцитов, протромбиновый индекс (ПИ), АСТ, гиалуроновая кислота, α2-макроглобулин, мочевина, возраст).
Уровень убедительности рекомендаций А (уровень достоверности доказательств 1).
• AshTest (ГГТП, АЛТ, общий билирубин, α2-макроглобулин, ApoА1, гаптоглобин с уровнем АСТ, возраст, пол).
Уровень убедительности рекомендаций А (уровень достоверности доказательств 1).
• Индекс PGAA (ПИ, ГГТП, ApoA1 и α2-макроглобулин) [1].
Уровень убедительности рекомендаций А (уровень достоверности доказательств 1).
Признаками снижения синтетической функции печени являются геморрагический синдром (гипокоагуляция), снижение белково-синтетической функции (снижение уровней холестерина, аполипопротеина А1 (ApoA1), гаптоглобина), гиперспленизм (угнетение эритроцитарного, тромбоцитарного и лейкоцитарного ростков кроветворения), обусловленного развитием портальной гипертензии [52]. В научных целях используется исследование морфологических, электрофоретических и вязкоупругих параметров эритроцитов. Несмотря на высокую чувствительность (88,5%) и специфичность (92,9%), метод не применяется в широкой практике вследствие высоких технологических требований [62, 63].
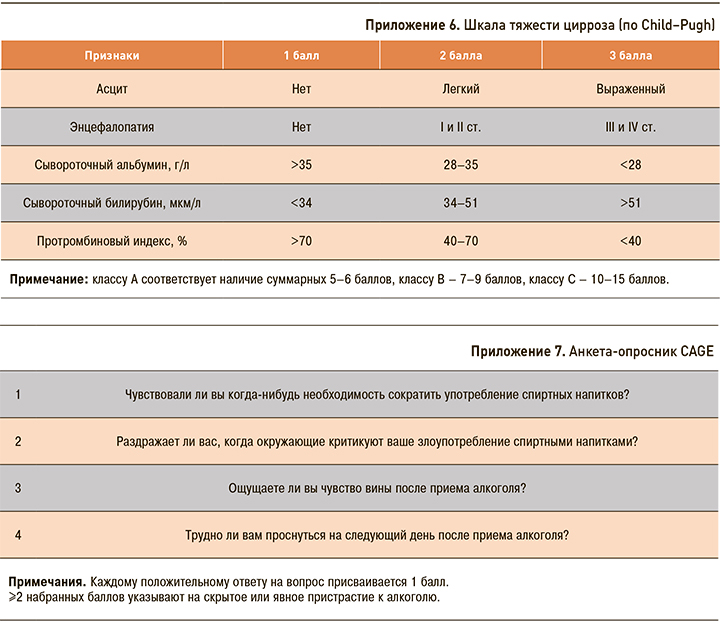
Тяжесть цирроза печени оценивается по шкале Child–Pugh (см. приложение 6).
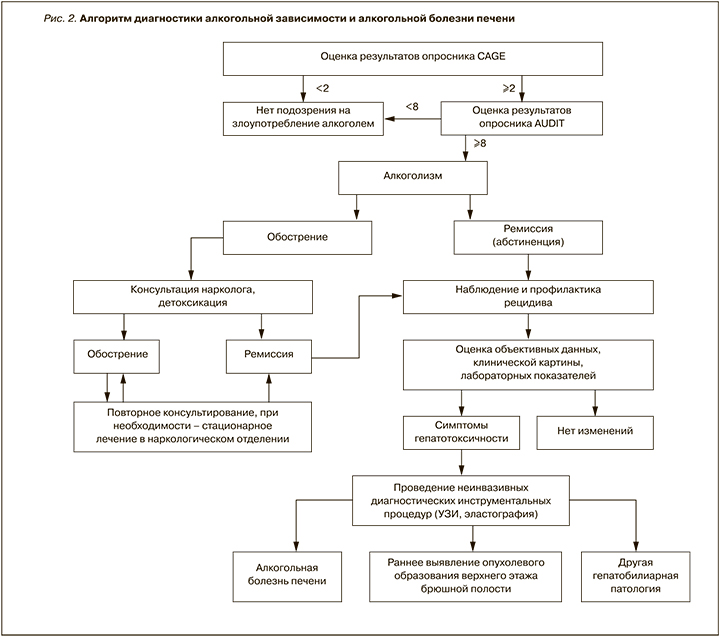
Алгоритм диагностики алкогольной зависимости и АБП представлен на рисунке 2.
3. ЛЕЧЕНИЕ
Ведение пациентов, страдающих алкогольной зависимостью, целесообразно осуществлять совместными усилиями специалистов соматического и наркологического звена.
Первое и обязательное рекомендуемое условие лечения больных АБП – полное прекращение употребления алкоголя, в противном случае прогрессирование заболевания неизбежно [64].
Уровень убедительности рекомендаций А (уровень достоверности доказательств 1).
Комментарий. Во многих случаях выполнение только этого условия приводит к обратному развитию патологических изменений в печени. При наличии алкогольной зависимости желательно включение пациента в одну из программ социальной реабилитации алкоголиков.
3.1. Коррекция нутритивного статуса
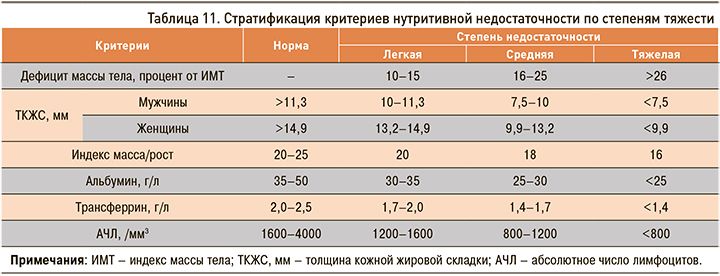
Нарушение статуса питания и нутритивная недостаточность являются важной проблемой пациентов с АБП. Недостаточность поступления и усвоения микро-, макроэлементов и питательных веществ отмечается у большинства больных, злоупотребляющих алкоголем [65]. Выделяют три степени нутритивной недостаточности при АБП (табл. 11).
Учитывая сниженный нутритивный статус злоупотребляющих алкоголем лиц, важным компонентом рекомендуемого лечения служит адекватное поступление питательных веществ [66, 67]. Энергетическая ценность рекомендуемой диеты должна быть не менее 2000 ккал в сутки, с достаточным количеством витаминов (в составе продуктов или мультивитаминных препаратов).
Уровень убедительности рекомендаций А (уровень достоверности доказательств 1).
Комментарий. Кроме исключения тугоплавких жиров и легкоусваиваемых углеводов, необходимо обеспечить достаточное содержание белка в дозе не менее 1–1,5 г на 1 кг идеальной массы тела [4]. Рекомендуются липотропные продукты, способствующие оттоку желчи (овсяная и гречневая крупы, изделия из творога, нежирные сорта рыбы). При анорексии применяется энтеральное зондовое или парентеральное питание. При легких и среднетяжелых формах АБП определенный эффект могут дать анаболические стероиды [18].
3.2. Медикаментозное лечение
Тактика медикаментозного лечения тяжелой формы алкогольного гепатита (индекс Маддрея ≥32, MELD ≥18 GAHS ≥8)
• Глюкокортикостероиды (ГКС)
– Препаратами выбора при тяжелой форме АБП являются преднизолон** (40–60 мг/сут), метилпреднизолон (32 мг/сут), будесонид (9 мг/сут). Курс лечения 4–6 нед [5].
Уровень убедительности рекомендаций А (уровень достоверности доказательств 1).
Комментарий. Применение ГКС при алкогольном гепатите обусловлено их блокирующим действием на цитотоксические и воспалительные механизмы развития заболевания. ГКС уменьшают уровень циркулирующих воспалительных цитокинов (фактора некроза опухоли альфа) и приводят к гистологическому улучшению за короткий период [68, 69].
– В процессе лечения ГКС рекомендуется использовать индекс Лилля для оценки ответа на лечение: вероятность 6-месячного выживания пациентов с R ≥0,45 составляет в среднем 25%, пациентов с R <0,45 – 85%.
Уровень убедительности рекомендаций А (уровень достоверности доказательств 1).
Комментарий. Расчет индекса Лилля проводят по формуле R=3,19–0,101×возраст+0,147×А0+0,0165×(СБ1–СБ7)–0,206×ПН–0,0065×СБ0–0,0096×МНО,
где А0 — альбумин в день 0 (г/л); СБ0, СБ1, СБ7 — сывороточный билирубин в 0-й, 1-й и 7-й дни соответственно; ПН — коэффициент, связанный с наличием или отсутствием почечной недостаточности: при уровне сывороточного креатинина ниже 115 мкмоль/л (1,3 мг/дл) или клиренсе креатинина менее 40 мл/мин ПН=0 (нет почечной недостаточности); при превышении указанных выше величин диагностируют почечную недостаточность (коэффициент ПН=1).
Интерпретация результатов: R ≤0,16 – полный ответ; R=0,16–0,56 – частичный ответ на терапию; R ≥0,56 – отсутствие ответа [70]. Если на 7-й день лечения у больного индекс Лилля ≥0,45, рекомендуется прекратить прием ГКС.
– ГКС противопоказаны больным с желудочно-кишечным кровотечением, сахарным диабетом, инфекционными процессами различной локализации, почечной недостаточностью.
Уровень убедительности рекомендаций А (уровень достоверности доказательств 1).
• Пентоксифиллин
Неселективный ингибитор фосфодиэстеразы пентоксифиллин угнетает синтез цитокинов, увеличивает внутриклеточное содержание цАМФ, снижает активность нейтрофилов, подавляет пролиферацию моноцитов и лимфоцитов [5]. Пентоксифиллин рекомендуется пациентам с наличием противопоказаний к назначению ГКС.
Уровень убедительности рекомендаций В (уровень достоверности доказательств 2).
Комментарий. Пентоксифиллин назначается в дозировке 400 мг в 3 приема перорально длительно. Он способен лишь оказывать некоторое влияние на субъективное самочувствие пациента, но не влияет на выживаемость больных АБП [71, 72].
• N-ацетилццстеин
N-ацетилцистеин в дозе 600 мг/сут в комбинации с ГКС может быть рекомендован при тяжелом течении АБП, поскольку способен улучшать краткосрочную выживаемость пациентов с алкогольным гепатитом тяжелого течения в сравнении с монотерапией ГКС [73].
Уровень убедительности рекомендаций С (уровень достоверности доказательств 3).
Тактика медикаментозного лечения нетяжелого алкогольного гепатита (индекс Маддрея <32, MELD <18)
• L-орнитин-L-аспартат
Это лекарственное средство рекомендуется для лечения больных с АБП, поскольку оно уменьшает эндотоксикоз и печеночную энцефалопатию за счет выраженного гипоаммониемического эффекта.
Уровень убедительности рекомендаций B (уровень достоверности доказательств 2).
Комментарий. Участвуя в орнитиновом цикле, L-орнитин-L-аспартат утилизирует аммонийные группы в синтезе мочевины, снижая концентрацию аммиака в плазме крови. Способствует нормализации кислотно-щелочного состояния организма и выработке инсулина и соматотропного гормона [74, 75].
• Адеметионин
Рекомендуется назначение адеметионина, который при АБП статистически значимо повышает выживаемость больных алкогольным циррозом [76].
Уровень убедительности рекомендаций B (уровень достоверности доказательств 2).
Комментарий. Адеметионин оказывает антиоксидантный и детоксицирующий эффекты, ускоряет регенерацию ткани печени и замедляет развитие фиброза. Исследования показали, что при АБП этот препарат купирует абстинентный синдром, улучшает общее самочувствие, уменьшает кожный зуд, снижает уровень сывороточного билирубина и активность трансаминаз. Важным аспектом является антидепрессивное действие адеметионина, так как эмоциональные проблемы возникают практически у каждого злоупотребляющего алкоголем пациента [76, 77]. Адеметионин назначают вначале парентерально по 5–10 мл (400–800 мг) внутривенно или внутримышечно в течение 10–14 дней, а затем по 400–800 мг (1–2 таблетки) 2 раза в день. Продолжительность курса лечения составляет в среднем 2 мес. Препарат не следует назначать при азотемии.
• Препараты на основе янтарной кислоты
При АБП могут быть рекомендованы препараты на основе янтарной кислоты, которые в клинической практике значимо снижают выраженность синдромов цитолиза и холестаза, восстанавливают липидный обмен, улучшают субъективный статус пациентов [78].
Уровень убедительности рекомендаций С (уровень достоверности доказательств 3).
Комментарий. Янтарная кислота – универсальный энергетический субстрат, входящий в цикл Кребса: участвует в энергообеспечении и восстанавливает НАД-зависимое клеточное дыхание, обеспечивая утилизацию кислорода тканями и повышая устойчивость мембран гепатоцитов к перекисному окислению [79]. Преимущества сукцината (аниона янтарной кислоты) наиболее выражены в условиях гипоксии, когда НАД-зависимое клеточное дыхание угнетено. В практической деятельности широко применяются инфузии полиионного сукцинат-метионинового комплекса на основе янтарной кислоты (янтарная кислота 5,28 г; N-метилглюкамин (меглюмин), 8,725 г; рибоксин (инозин) 2 г; метионин 0,75 г; никотинамид 0,25 г).
• Эссенциальные фосфолипиды
Рекомендуется применение эссенциальных фосфолипидов, которые при АБП способствуют быстрому купированию болевого и диспепсического синдромов, снижению клинико-биохимической активности, уменьшению размеров печени [1, 80].
Уровень убедительности рекомендаций В (уровень достоверности доказательств 3).
Комментарий. Механизмы действия эссенциальных фосфолипидов разнообразны и включают, помимо восстановления структуры клеточных мембран, улучшение молекулярного транспорта, деления и дифференцировки клеток, стимуляцию активности различных ферментных систем, антиоксидантные и антифибротические эффекты.
• Урсодезоксихолевая кислота (УДХК)
Применение УДХК рекомендуется с учетом имеющихся данных об улучшении клинико-биохимической и гистологической картины на фоне ее применения у больных АБП, что, вероятно, связано не только с антихолестатическим эффектом этого лекарственного средства, но и с подавлением секреции провоспалительных цитокинов [81].
Уровень убедительности рекомендаций В (уровень достоверности доказательств 3).
Комментарий. В исследованиях получены данные о выраженном иммуномодулирующем эффекте УДХК, снижении уровня перекисного окисления липидов и усиления антиоксидантной защиты у больных с алкогольным гепатитом. Режим дозирования УДХК при алкогольном стеатозе составляет 10 мг/кг/сут однократно в вечернее время, что в среднем соответствует 2–3 капсулам в день (500–750 мг), сроком на 3 мес. При хроническом алкогольном гепатите, особенно при сопутствующем внутрипеченочном холестазе рекомендуется 3-кратный прием препарата в суточной дозе 15 мг/кг в течение 6 мес. При наличии аутоиммунных и фиброзных изменений в печени показан 3-кратный прием суточной дозы УДХК 15 мг/кг (3–6 мес) с переходом на поддерживающую дозу 10 мг/кг однократно в сутки и длительностью приема до 12 мес. Не рекомендуется назначение УДХК в условиях прогрессирования цитолитического синдрома [81].
• Метадоксин (пиридоксин L-2 пирролидон 5-карбоксилат)
Метадоксин рекомендуется при АБП, поскольку он активирует ферменты печени, участвующие в метаболизме этанола (алкогольдегидрогеназы и ацетальдегиддегидрогеназы), ускоряет процесс выведения этанола и ацетальдегида из организма и соответственно снижает их токсическое воздействие.
Уровень убедительности рекомендаций С (уровень достоверности доказательств 3).
Комментарий. Метадоксин активирует холинергическую и ГАМК-ергическую нейротрансмиттерные системы, улучшает функции мышления и короткой памяти, препятствует возникновению двигательного возбуждения, оказывает неспецифическое антидепрессивное и анксиолитическое действие, снижает влечение к алкоголю, снижает психические и соматические проявления похмельного синдрома, уменьшает время купирования абстинентного синдрома. Гепатопротекторное действие препарата обусловлено мембраностабилизирующим эффектом и основано на способности восстанавливать соотношение насыщенных и ненасыщенных свободных жирных кислот и повышать устойчивость гепатоцитов в условиях окислительного стресса [69]. Метадоксин предотвращает накопление триглицеридов в гепатоцитах, а также препятствует образованию фибронектина и коллагена. Лечение начинают с внутривенного, однократного в сутки введения 600–1200 мг препарата, длительностью до 4 нед, с последующим переходом на пероральный прием 1000–1500 мг/сут, продолжительностью до 3 мес.
• Силимарин
Силимарин может быть рекомендован при АБП, поскольку один из механизмов его действия связан с подавлением перекисного окисления липидов, вследствие чего предотвращается повреждение клеточных мембран.
Уровень убедительности рекомендаций С (уровень достоверности доказательств 4).
Комментарий. В поврежденных гепатоцитах препарат стимулирует синтез белков и фосфолипидов, в результате чего происходит стабилизация мембран и уменьшается их проницаемость [82].
• Таурин (2-аминоэтансульфоновая кислота)
Таурин конъюгирует желчные кислоты, поддерживает гомеостаз кальция внутри гепатоцита, участвует в процессах осморегуляции и стабилизации мембран клеток печени [83], что может свидетельствовать о его возможном положительном влиянии при АБП.
Уровень убедительности рекомендаций С (уровень достоверности доказательств 4).
Комментарий. Клинических исследований, показавших эффективность таурина при АБП, до настоящего времени не проводилось.
• Гидролизат плаценты человека
Гидролизат плаценты человека потенциально может быть эффективным при АБП, поскольку находящиеся в нем биологически активные вещества и факторы роста стимулируют регенерацию (пролиферацию) гепатоцитов и процессы детоксикации, уменьшают отложение липидов и холестерина в печеночных клетках, повышают активность тканевого дыхания, активизируют обмен веществ в печени, снижают интенсивность развития соединительной ткани в печени, нормализуют уровень ферритина.
Уровень убедительности рекомендаций С (уровень достоверности доказательств 4).
Комментарий. Препарат гидролизата плаценты человека (зарегистрирован в РФ) содержит факторы роста гепатоцитов (HGF), нервов (NGF), фибробластов (FGF), эпидермального (EGF), колониестимулирующего (CSF), инсулиноподобного (IGF), трансформирующего (TGF). Он стимулирует рост гепатоцитов, липотропную активность, чувствительность рецепторов к инсулину, подавляет развитие фиброза, улучшает тканевое дыхание [84, 85]. Способ применения – внутримышечно по 2 мл/сут. В зависимости от тяжести заболевания частота введения может составлять 2–3 раза/сут. При внутривенном капельном применении 4 мл препарата необходимо растворить в 500 мл 5% раствора декстрозы и вводить через локтевую вену в течение 1,5–2 ч. Инъекции проводятся ежедневно, курс лечения 2–3 нед.
Лекарственные препараты, используемые при алкогольном циррозе печени, подбираются индивидуально в зависимости от степени тяжести цирроза, клинико-лабораторной активности, объективного состояния пациента. Кроме этого, проводится симптоматическая терапия цирроза печени в соответствии с рекомендациями по лечению этой категории больных (диуретики, бета-блокаторы, дезинтоксикационная терапия и др.).
3.3. Трансплантация печени
Для лечения терминальных стадий поражения печени, в том числе при АБП, рекомендуется единственный эффективный метод – трансплантация печени [1, 5].
Уровень убедительности рекомендаций А (уровень достоверности доказательств 1).
Комментарий. В качестве условия для выполнения трансплантации печени большинством центров рассматривается не менее чем 6-месячная абстиненция, хотя, по последним сведениям, достоверные различия по выживаемости в посттрансплантационном периоде между пациентами, продолжающими и прекратившими прием алкоголя, отсутствуют. По разным данным, от 10 до 80% больных после трансплантации печени возвращаются к употреблению алкоголя, но в меньших дозах [86].
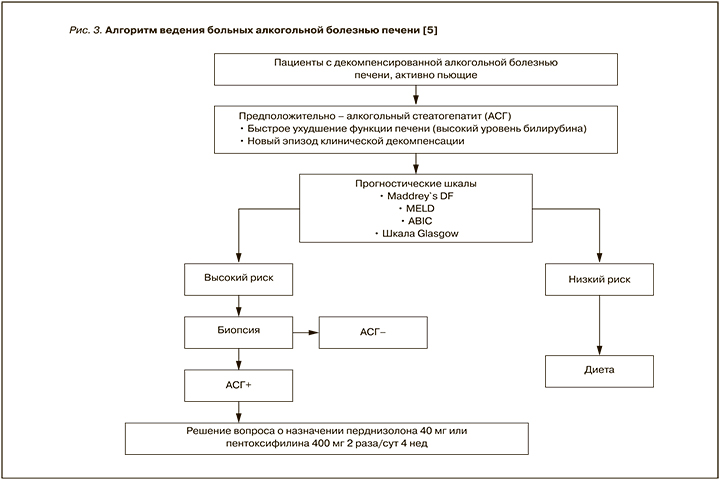
Алгоритм ведения больных АБП приведен на рисунке 3.
4. РЕАБИЛИТАЦИЯ
Больным АБП рекомендуется сохранение максимально возможной физической активности.
Уровень убедительности рекомендаций B (уровень достоверности доказательств 2).
Комментарий. Утвержденной и проверенной программы медицинской реабилитации больных АБП не разработано. Отдельные проведенные исследования включают следующие компоненты: лечебный режим, диетотерапию, физическую реабилитацию (активную и пассивную), психодиагностику и психокоррекцию, профилактику и коррекцию сопутствующей патологии, обучение пациента (усиление мотивации к лечению и здоровому образу жизни).
Больным с алкогольной зависимостью показано наблюдение у нарколога.
5. ПРОФИЛАКТИКА И ДИСПАНСЕРНОЕ НАБЛЮДЕНИЕ
• Рекомендуется отказ от употребления алкоголя как основная и самая эффективная мера профилактики АБП [1, 5}.
Уровень убедительности рекомендаций А (уровень достоверности доказательств 1).
• Рекомендуется медицинское наблюдение больных с АБП до нормализации всех лабораторных и инструментальных маркеров заболевания. Режим диспансерного наблюдения за больными АБП определяется лечащим врачом индивидуально в зависимости от течения заболевания, объема поражения и наличия осложнений.
Уровень убедительности рекомендаций С (уровень достоверности доказательств 4).
Комментарий. Впервые выявленные пациенты в первый год наблюдаются каждые 3 мес, во второй год – каждые 6 мес, в последующие годы в случае стабилизации процесса – 1 раз в год. При наличии рецидивов рекомендуемый режим наблюдения – каждые 3 мес в течение 2 лет, в последующие годы при стабилизации – 1 раз в год. В случае прогрессирующего течения рекомендуется наблюдение каждые 3 мес в течение 2 лет, затем при стабилизации процесса – каждые 6 мес в течение 2 лет, затем – 1 раз в год. Диспансерное наблюдение не исключает активных визитов пациента при ухудшении состояния или развитии нежелательных явлений в процессе лечения.
6. ОРГАНИЗАЦИЯ ОКАЗАНИЯ МЕДИЦИНСКОЙ ПОМОЩИ
Организация оказания медицинской помощи больным АБП проводится на основании Приказа Минздрава России от 12.11.2012 № 906н «Об утверждении порядка оказания медицинской помощи населению по профилю „Гастроэнтерология”» (зарегистрирован в Минюсте России 21 января 2013 г. № 2664).
Медицинская помощь оказывается поэтапно:
- амбулаторный этап. Включает сбор жалоб и анамнеза, физикальный осмотр, лабораторные и инструментальные методы обследования (клинический и биохимический анализы крови, УЗИ органов брюшной полости, эзофагогастродуоденоскопия и др.), а также проведение лечения, наблюдение (в том числе диспансерное), профилактику обострений, реабилитацию;
- стационарный этап. Госпитализация больных АБП рекомендована для проведения диагностики в неясных случаях с целью уточнения причины поражения печени (если необходимые исследования не могут быть проведены амбулаторно), интенсивной терапии при выраженном цитолитическом синдроме (достижении уровня печеночных трансаминаз >10 норм), прогрессирующей печеночно-клеточной недостаточности, печеночной энцефалопатии, решения вопроса о трансплантации печени.
Уровень убедительности рекомендаций В (уровень достоверности доказательств 2).
Комментарии. В большинстве случаев наблюдение и лечение больных АБП проводится в амбулаторных условиях.
7. КРИТЕРИИ ОЦЕНКИ КАЧЕСТВА МЕДИЦИНСКОЙ ПОМОЩИ
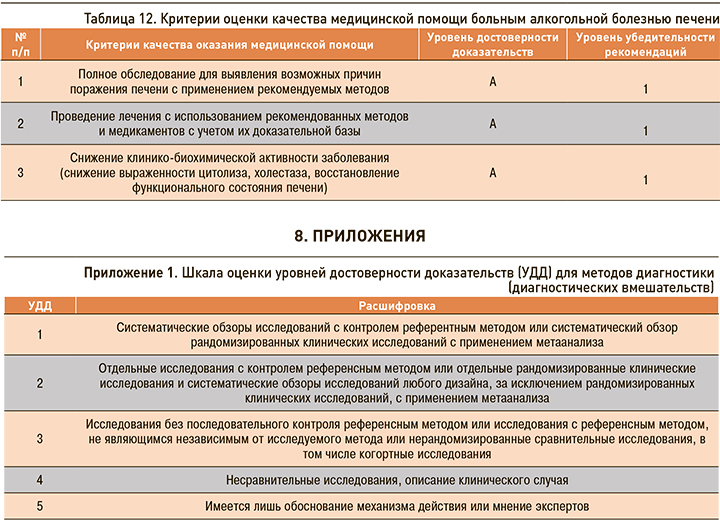
Критерии оценки качества медицинской помощи должны соответствовать Приказу Минздрава России от 10.05.2017 № 203н «Об утверждении критериев оценки качества медицинской помощи» (табл. 12).

Описание методов, используемых для анализа доказательств: вся информация, используемая в клинических рекомендациях, имеет доказательную базу, апробирована на практике и одобрена Российским научным медицинским обществом терапевтов (РНМОТ) и научным обществом гастроэнтерологов России (НОГР).
Экономический анализ: анализ стоимости не проводился, и публикации по фармакоэкономике не анализировались.
Настоящие рекомендации являются руководством для практических врачей первичного звена здравоохранения (врачей общей практики, терапевтов, гастроэнтерологов) с целью систематизации имеющихся данных по лекарственным поражениям печени, их диагностике, лечению и профилактике.
Этот документ является результатом коллективной работы специалистов-экспертов гастроэнтерологов, терапевтов, клинических фармакологов. По мере появления новых российских и международных данных по лекарственному поражению печени рекомендации будут обновляться в будущем в надлежащее время.
Рекомендации применимы при осуществлении медицинской деятельности в рамках Порядка оказания медицинской помощи населению при заболеваниях терапевтического и гастроэнтерологического профиля.
Пересмотр клинических рекомендаций – 1 раз в три года.
Приложение 4. Связанные документы
Федеральный закон «О внесении изменений в статью 40 Федерального закона ʺОб обязательном медицинском страховании в Российской Федерацииʺ и Федеральный закон ʺОб основах охраны здоровья граждан Российской Федерацииʺ по вопросам клинических рекомендаций», принятый Государственной Думой 19 декабря 2018 г. и одобренный Советом Федерации 21декабря 2018 г.
Приказ Минздрава России от 28.02.2019 № 103н «Об утверждении порядка и сроков разработки клинических рекомендаций, их пересмотра, типовой формы клинических рекомендаций и требований к их структуре, составу и научной обоснованности включаемой в клинические рекомендации информации» (зарегистрировано в Минюсте России 08.05.2019 № 54588).
Приказ Минздрава России от 12.11.2012 № 906н «Об утверждении порядка оказания медицинской помощи населению по профилю „Гастроэнтерология”» (зарегистрировано в Минюсте России 21 января 2013 г. № 2664).
Приказ Минздрава России от 10.05.2017 № 203н «Об утверждении критериев оценки качества медицинской помощи».
Приложение 5. Информация для пациента
Первым и обязательным условием профилактики развития алкогольной болезни печени является прекращение употребления токсических доз алкоголя, а также регулярного употребления алкогольсодержащих напитков.
Первым и обязательным условием успешного лечения алкогольной болезни печени является полное прекращение употребления алкоголя, без чего прогрессирование заболевания неизбежно.
Рекомендуется пунктуально выполнять все рекомендации лечащего врача и сообщать ему обо всех тревожащих вас симптомах.
Симптомы, которые могут свидетельствовать об ухудшении состояния печени: прогрессирующая, не объяснимая другими причинами, слабость, повышенная утомляемость на фоне привычных физических и психоэмоциональных нагрузок, головные боли, нарушения сна, снижение внимания и памяти, появление подкожных гематом («синяков») без каких-либо физических воздействий, геморрагические высыпания на коже, носовые и десневые кровотечения, желтушность кожных покровов, появление или усиление кожного зуда, рвота кровью или «кофейной гущей», стул черного цвета дегтеобразной консистенции («мелена»), появление или усиление болей в верхних отделах живота, правом и/или левом подреберьях.
Во всех этих случаях необходимо посетить лечащего врача.
При отсутствии тревожащих симптомов посещения врача осуществляются в сроки, рекомендуемые врачом.
Необходимо исключить самостоятельное применение лекарственных препаратов или БАДов, это может привести к тяжелым последствиям вплоть до смертельного исхода.
Приложение 9. Шкала Metavir
Система баллов Metavir была специально разработана для пациентов с гепатитом C с целью оценки степени выраженности воспаления и фиброза. Эта система предусматривает использование стадирования и градации. Степенью характеризуют активность или уровень воспаления, а стадия (фаза) дает представление о количестве фиброзной ткани или рубцевания. Каждой степени присваивается балл на основе тяжести воспаления, обычно от 0 до 4 баллов («0» − отсутствие воспаления, «3» или «4» − тяжелое воспаление). Так как воспаление печени является предшественником фиброза, такая количественная оценка воспаления очень важна.
Степени фиброза по шкале Metavir:
- F0 − отсутствие фиброза;
- F1 − фиброз без образования септ;
- F2 − фиброз с единичными септами;
- F3 − фиброз с множественными септами без цирроза;
- F4 − фиброз с множественными септами с циррозом.