Коронавирусная инфекция 2019 г. (COVID-19) – это респираторное и полиорганное заболевание, вызванное коронавирусом тяжелого острого респираторного синдрома (SARS-CoV-2), которое впервые было выявлено в декабре 2019 г. в Ухане (КНР), а с марта 2020 г. ВОЗ было объявлено о глобальной пандемии, поскольку вирус инфицировал большое число людей во всем мире. На сегодняшний день в мире было зарегистрировано более 4 млн случаев с летальным исходом [1]. Появление SARS-CoV-2 как новой, быстро распространяющейся инфекции поставило перед системой здравоохранения и практикующими врачами задачу по выяснению влияния инфекции на беременность и, соответственно, оценке риска сложных неблагоприятных акушерских и неонатальных исходов, которые потребовали бы коррекции тактики ведения инфицированных беременных. Вызванные беременностью физиологические изменения иммунитета, такие как снижение клеточно-опосредованной цитотоксичности, цитокинового ответа и пролиферативного ответа лимфоцитов, в случае инфицирования беременных, особенно в I триместре беременности или в родах, могут осложнить течение беременности и, соответственно, влиять на перинатальные исходы у женщин [2].
На протяжении многих лет во многих исследованиях изучались материнские и неонатальные исходы в условиях нескольких недавних эпидемий, таких как грипп А (H1N1), SARS-CoV, ближневосточный респираторный синдром (MERS) и респираторно-синцитиальный вирус (RSV). Хорошо известно, что инфекционная пневмония является частой причиной заболеваемости и смертности беременных женщин из-за ряда физиологических факторов, таких как меньший объем легких и повышенное потребление кислорода [2, 3]. Действительно, по оценкам, четверть беременностей, осложненных пневмонией, требуют госпитализации в отделение интенсивной терапии и искусственной вентиляции легких [4]. Следовательно, появление пандемии SARS-CoV-2 подняло вопросы о перинатальном и акушерском ведении пациентов.
Существующие на сегодняшний день данные о влиянии вируса SARS-CoV-2 на акушерские и неонатальные исходы, а также о вероятности внутриутробной передачи имеют противоречивый характер [3, 5–9]. За время пандемии вирус SARS-CoV-2 неоднократно мутировал и вызывал новые вспышки с разнообразным диапазоном клинического течения инфекции, от бессимптомного до тяжелого с летальным исходом. Продолжающаяся циркуляция вируса в природе, отсутствие способов, гарантированно защищающих человечество от влияния возникающих новых штаммов с непредсказуемой эпидемиологией, наличие пробелов в знаниях о влиянии перенесенного заболевания COVID-19 во время беременности и в родах на акушерские и неонатальные исходы определили актуальность данного исследования.
Цель исследования: охарактеризовать течение беременности, иммунный статус рожениц с SARS-CoV-2, а также состояние здоровья и иммунный статус их новорожденных детей.
Материалы и методы
В исследование включены 72 беременных, которые были разделены на 2 группы. В основную группу (n=27) включены беременные с признаками острого инфекционно-воспалительного заболевания, поступившие на родоразрешение во временно сформированный COVID-госпиталь на базе ФГБУ «НМИЦ АГП им. В.И. Кулакова» Минздрава России в апреле–июле 2020 г. Наличие вируса SARS-CoV-2 при госпитализации было подтверждено выявлением РНК SARS-CoV-2 методом полимеразной цепной реакции с обратной транскрипцией (ОТ-ПЦР) в мазке из рото- и носоглотки. Все включенные в исследование женщины имели легкое течение заболевания. Критерии легкой формы COVID-19: температура <38°C, кашель, слабость, боли в горле и отсутствие критериев тяжелого и среднетяжелого течения инфекции [10].
Элиминацию вируса устанавливали при наличии двух отрицательных ПЦР-тестов в течение 24 ч. Диагностика, ведение и лечение беременных с наличием COVID-19 проводили в соответствии с временными методическими рекомендациями «Организация оказания медицинской помощи беременным, роженицам, родильницам и новорожденным при новой коронавирусной инфекции COVID19», версия 1.
В группу сравнения (n=45) были включены пациентки без коронавирусной инфекции, родоразрешенные в ФГБУ «НМИЦ АГП им. В.И. Кулакова» Минздрава России в период с ноября 2019 г. по июль 2020 г. Отсутствие вируса SARS-CoV-2 при госпитализации в период пандемии было подтверждено ПЦР-анализом с использованием образцов из рото- и носоглотки. Вакцинация против SARS-CoV-2 в России в тот период не проводилась. Антитела к SARS-CoV-2 у обследованных женщин не были выявлены.
Критерии включения в основную группу: подписанное информированное добровольное согласие на участие в исследовании, подтвержденная коронавирусная инфекция во время родов. Критерии включения в группу сравнения: отсутствие COVID-19 во время родов, подписанное информированное добровольное согласие на участие в исследовании.
Критерии исключения из исследования: желание пациентки добровольно прекратить участие в исследовании
Критерии невключения в исследование: многоплодная беременность, положительный результат на анализ наличия антител/антигена ВИЧ-1, -2, антигена возбудителя гепатита В, антител к возбудителю гепатита С, тяжелые соматические, аутоиммунные и онкологические заболевания беременной, трансплантация органов в анамнезе.
Взятие периферической венозной крови у пациенток для изучения субпопуляционного состава иммунных клеток осуществляли в момент поступления в родовый блок. В периферической крови оценивали общее число лейкоцитов, лимфоцитов на гематологическом анализаторе System XS 800i.
Фенотипирование лимфоцитов периферической крови осуществляли с помощью проточной цитометрии при использовании моноклональных антител (мАт) производства компаний Becton Dickinson и eBioscience (США), меченных FITC, PE и АРС. Лимфоцитарный гейт, позволяющий исключить из анализа другие клетки крови, выявляли с помощью мАт к СD45 (Dako, Дания). Оценивали экспрессию следующих маркеров: CD3, CD3/CD4, CD3/CD8, CD19, CD3/CD56,CD16, CD19/CD5, Т-регуляторные клетки (Трег) определяли как клетки с фенотипом CD4+CD25+CD127low/-. Анализ проводили на проточном цитофлуориметре Navios (Beckman Coulter, США) с использованием программы Kaluza.
Статистический анализ
Статистический анализ полученных данных осуществляли с помощью электронных таблиц Microsoft Excel и MedCalc (версия 16.8). Для анализа количественных данных в группах сравнения определяли вид распределения с помощью W-теста Шапиро–Уилка. Данные представлены как медиана с верхним и нижним квартилями (Mе (Q1; Q3)). Для оценки межгрупповых различий использовали критерий Манна–Уитни. Различия считали статистически значимыми при p<0,05. Качественные переменные представлены в виде абсолютных и относительных значений (абс, %). Для оценки различий качественных переменных использовали точный критерий Фишера, различия считали статистически значимыми при p<0,05.
Исследование было одобрено комиссией по этике ФГБУ «НМИЦ АГП им. В.И. Кулакова» Минздрава России (протокол №4 от 23.04.2020).
Результаты
Средний возраст женщин в основной группе составил 30,7 (4,8) года, в группе сравнения – 31,3 (4,3) (р>0,05). На момент родоразрешения срок беременности в основной группе составил 268 (1,75) дней [38 недель 2 дня], в группе сравнения – 280 (1,0) дней [40 недель] соответственно (р<0,0001). Как следует из таблицы 1, при анализе соматических заболеваний у женщин основной группы преобладали заболевания желудочно-кишечного тракта, при анализе гинекологических заболеваний – наружный генитальный эндометриоз и кисты яичников.
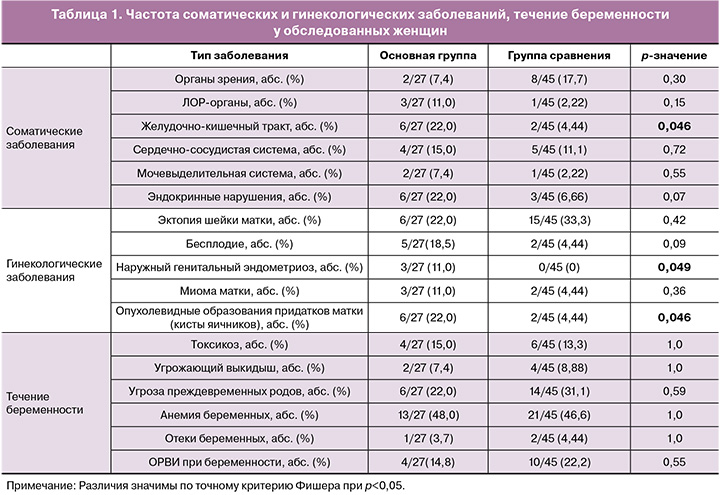
При анализе количества перво-/повторнородящих в основной группе – 44% (12/27)/56% (15/27) и группе сравнения – 58% (26/45)/42% (19/45) значимых различий не выявлено (р>0,05).
Беременность у большинства женщин наступила самостоятельно – у 23/27 (85,2%) женщин основной группы и 41/45 (91,1%) группы сравнения (р>0,05); с использованием вспомогательных репродуктивных технологий – у 4/27 (14,8%) женщин основной группы и 4/45 (8,9%) из группы сравнения (р>0,05).
Срок и частота родоразрешения путем операции кесарева сечения различались у беременных в основной группе и группе сравнения. Причинами преждевременных родов у 5 беременных основной группы явились: предлежание и врастание плаценты, истончение миометрия в зоне рубца после трех кесаревых сечений, истмико-цервикальная недостаточность, угрожающие преждевременные роды, неиммунная водянка плода, нарушение маточно-плацентарного кровотока I cтепени – по одному случаю каждый; и в одном случае – множественные пороки развития плода (синдром Арнольда–Киари, spina bifida, гидроцефалия, гипоплазия дуги и перешейка аорты).
Самопроизвольные влагалищные роды произошли у 52% (14/27) женщин с COVID-19 и у 82% (37/45) – в группе сравнения (р=0,008), а частота родоразрешения путем операции кесарева сечения составила 48% (13/27) в основной группе и 18% (8/45) – в группе сравнения (р=0,008).
В основной группе пациенток показаниями к операции кесарева сечения (n=13) послужили клинически узкий таз (1/13, в группе сравнения (n=8) – 2/8, р=0,53), рубец на матке после кесарева сечения (4/13, в группе сравнения – 0/8, р=0,13), отягощенный акушерский анамнез (3/13, в группе сравнения – 2/8, р=0,55), патология плода (3/13, в группе сравнения – 4/8, р=0,35), сумма относительных показаний (2/13, в группе сравнения – 0/8, р=0,51).
Все пациентки, вошедшие в исследование, не требовали госпитализации в отделение реанимации и интенсивной терапии.
Перед родоразрешением у всех обследованных женщин был проведен анализ субпопуляционного состава лимфоцитов; результаты представлены в таблице 2.
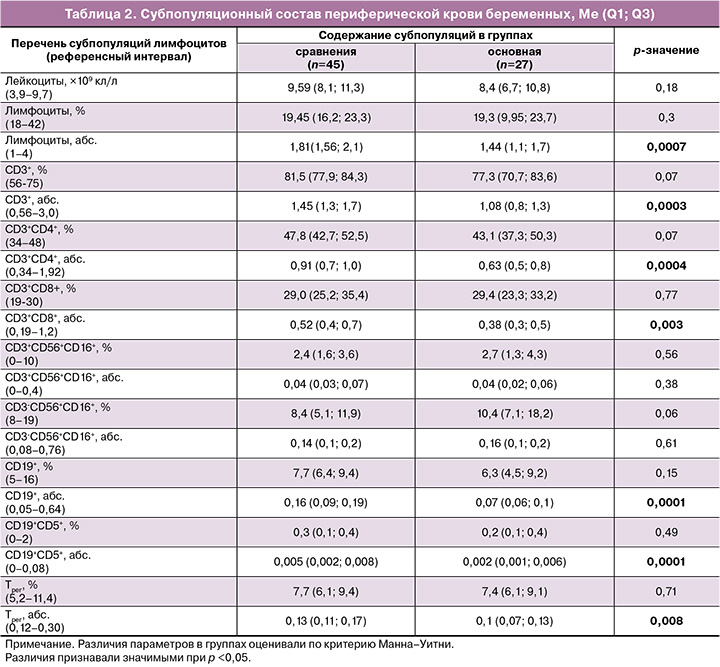
Как следует из результатов, представленных в таблице 2, в основной группе отмечается снижение абсолютного содержания лимфоцитов, которое отразилось на снижении абсолютных значений всех исследованных субпопуляций, не выходящих за пределы референсных интервалов, за исключением NK- и NKT-лимфоцитов.
На следующем этапе нами было проведено сравнение неонатальных исходов между исследуемыми группами.
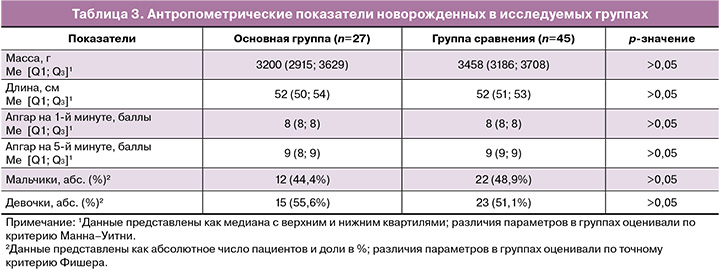
В таблице 3 представлены антропометрические показатели новорожденных.
Как следует из данных в таблице 3, оценки по шкале Апгар на 1-й и 5-й минутах, массо-ростовые характеристики новорожденных были сопоставимы между основной и группой сравнения.
При рождении у детей основной группы вирус SARS-CoV-2 по данным ПЦР не выявлен.
В основной группе родились 5/27 (18,5%) недоношенных новорожденных в сроке 246 (1,1) дней [35 недель 1 день], в группе сравнения все новорожденные были рождены в доношенном сроке (0/45, p=0,006). Трем недоношенным детям основной группы (3/5, 60%) потребовалась помощь в условиях отделения реанимации и интенсивной терапии новорожденных (ОРИТН) за счет развития дыхательных нарушений неинфекционного генеза (в частности, транзиторное тахипноэ новорожденных) с последующим переводом в отделение патологии недоношенных новорожденных детей (ОПННД). Двое детей после родов были направлены сразу в ОПННД.
В группе сравнения в оказании специализированной медицинской помощи нуждались 2/45 (4%) детей (в основной – 3/27 (11%), р>0,05). Один ребенок из группы сравнения с тяжелой асфиксией при рождении, с установленным диагнозом «врожденная пневмония», учитывая отсутствие самостоятельного дыхания, из родильного зала был переведен в ОРИТН, где проводилась искусственная вентиляция легких (ИВЛ); с 4-х суток жизни ребенок был экстубирован и переведен на неинвазивную ИВЛ Biphasic, далее на – CPAP, а с 6-х суток он был уже без респираторной терапии, и для дальнейшего обследования и лечения переведен в ОПННД. Помимо врожденной пневмонии, у ребенка диагностировали сопутствующие заболевания: кандидоз кишечника, синдром двигательных нарушений, левостороннюю кривошею, ротационный подвывих позвонков С1–С2, синдром угнетения функции центральной нервной системы в стадии регрессирования, синдром диссеминированного внутрисосудистого свертывания (кровоизлияние в кожу), кефалогематому затылочной кости.
Второму ребенку из группы сравнения был выставлен диагноз «инфекция, специфичная для перинатального периода», уточненная (правосторонний острый катаральный средний отит); по данным нейросонографии выявлены очаговые изменения в перивентрикулярной области справа и врожденная сосудистая венозная мальформация в правой лобной доле. Ребенок был переведен в ОРИТН, где также отмечались эпизоды брадикардии. На 5-е сутки жизни он переведен в ОПННД для дальнейшего наблюдения, обследования и лечения, с 8-х суток жизни отмечался регресс инфекционного процесса, и состояние ребенка стабилизировалось.
Длительность госпитализации детей в основной группе была дольше и составила 10 (7,2;17,0) дней, а в группе сравнения – 3 (3;3) дня (р<0,0001). С заключением «практически здоров» (Z00.1 Рутинное обследование состояния здоровья детей) были выписаны 28/45 (62,2%) детей в группе сравнения и 9/27 (33,3%) – в основной группе (p=0,028).
В перечне заболеваний детей основной группы, которые увеличили сроки госпитализации, – врожденные пороки развития: сердца (критический стеноз клапана, дефект межжелудочковой и/или межпредсердной перегородки, гипертрофия миокарда, нарушения ритма сердца), синдром Арнольда–Киари, врожденное сужение носослезного канала, забрюшинный секвестр легочной ткани, дискинезия желудочно-кишечного тракта, врожденная анемия, транзиторное тахипноэ новорожденных, респираторный дистресс-синдром, гипербилирубинемия. В одном случае был зарегистрирован перелом ключицы в родах. Из заболеваний инфекционного генеза неустановленной этиологии были зарегистрированы младенческий цефалический пустулез, инфекция мочевыводящих путей и острый конъюнктивит.
В перечне заболеваний детей группы сравнения, которые не потребовали увеличения сроков госпитализации, – пиелоэктазия левой почки, атрезия ануса, врожденная анемия, врожденный невус, кефалогематома затылочной кости, внутрижелудочковое кровоизлияние 1-й степени. Состояние двух детей из этой группы с диагнозами, потребовавшими оказания специализированной медицинской помощи, описано выше.
У 15 детей от матерей основной группы было проведено иммунологическое исследование. В таблице 4 представлены результаты исследования субпопуляционного состава лимфоцитов периферической крови на 2–3-и сутки после рождения детей от матерей с коронавирусной инфекцией во время родов по сравнению с соответствующими показателями в периферической крови детей от матерей группы сравнения.
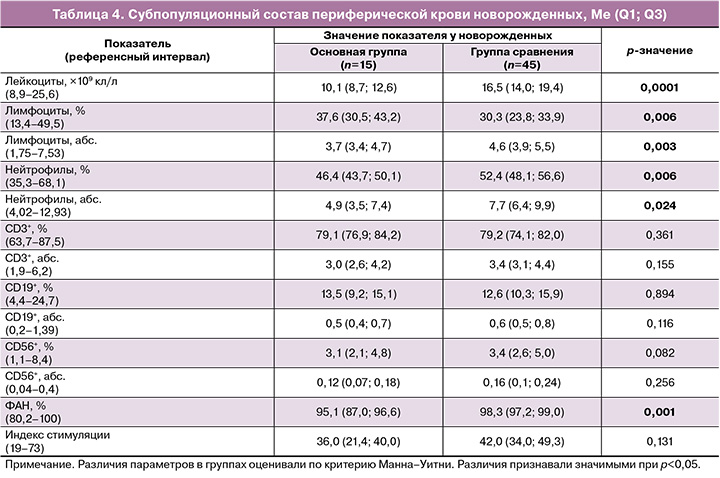
При анализе данных, представленных в таблице 4, обращает на себя внимание более низкое содержание лейкоцитов, нейтрофилов и фагоцитарной их активности, более низкое абсолютное, но увеличенное относительное содержание лимфоцитов у новорожденных от матерей основной группы.
Обсуждение
Основная цель данного исследования заключалась в выявлении особенностей течения беременности и родов, иммунного статуса беременных женщин с положительным тестом на SARS-CoV-2 во время родов, а также особенностей состояния здоровья и иммунного статуса их новорожденных детей.
По нашим данным, различий между исследуемыми группами по течению беременности не выявлено. При анализе анамнестических данных среди соматических заболеваний у женщин основной группы преобладали заболевания желудочно-кишечного тракта, а при анализе гинекологических заболеваний – наружный генитальный эндометриоз и кисты яичников. Количество перво-/повторнородящих в основной группе и в группе сравнения не различались; у большинства женщин в исследуемых группах беременность наступила самостоятельно.
Различие было обнаружено в сроке и частоте родоразрешения путем кесарева сечения (р<0,008): срок беременности в основной группе составил 268 (1,75) дней [38 недель 2 дня], в группе сравнения – 280 (1,0) дней [40 недель] (р<0,0001); частота родоразрешения путем кесарева сечения в основной группе составила 48%, а в группе сравнения – 18% (р=0,008). Выбор метода родоразрешения путем операции кесарева сечения в обеих группах в основном определялся акушерскими показаниями и патологией плода, поэтому затруднительно делать вывод о влиянии коронавирусной инфекции на частоту кесаревых сечений и преждевременных родов в основной группе.
При анализе субпопуляционного состава лимфоцитов в основной группе, в отличие от группы сравнения, было отмечено снижение абсолютного содержания лимфоцитов, которое отразилось на снижении абсолютных значений всех исследованных субпопуляций (за исключением NK- и NKT-лимфоцитов), что может быть обусловлено коронавирусной инфекцией у рожениц (табл. 2).
В июле 2020 г. группа авторов из Ирана впервые опубликовала отчет о 7 случаях летального исхода у беременных, наступившего в результате тяжелого течения новой коронавирусной инфекции [11]. Позднее, в сентябре 2020 г. был опубликован метаанализ, доказывающий, что беременные и роженицы с COVID-19 с большей вероятностью будут госпитализированы в отделение интенсивной терапии или нуждаться в ИВЛ, иметь преждевременные роды и повышенный риск летального исхода [5]. По сравнению с известными вирусными инфекциями прогноз для беременных женщин с SARS-CoV-2 благоприятный даже при отсутствии специфического противовирусного лечения [5].
В Китае и в странах с высоким уровнем жизни, таких как США и Великобритания, женщины с COVID-19 во время беременности (но не в родах) значительно чаще требуют госпитализации в отделение интенсивной терапии, проведения ИВЛ и экстракорпоральной мембранной оксигенации, чем небеременные женщины с COVID-19, после поправки на возраст, основные заболевания и расу/этническую принадлежность [12]. Тем не менее смертность оказалась низкой и одинаковой как у беременных, так и небеременных женщин с SARS-CoV-2 аналогичного возраста (0,1–0,2%) [5, 13]. Риск преждевременных родов и кесарева сечения вследствие тяжести заболевания у матери, по-видимому, повышен у беременных с COVID-19 по сравнению с беременными без COVID-19, а новорожденные, по-видимому, с большей вероятностью будут госпитализированы в ОРИТН вследствие недоношенности и/или исключительно для наблюдения за возможностью заражения SARS-CoV-2 [14].
В нашем исследовании имела место легкая степень COVID-19 у рожениц, это согласуется с опубликованными данными исследователей из США о том, что у подавляющего большинства беременных с COVID-19 заболевание протекает бессимптомно или в легкой форме [15].
Все новорожденные у матерей группы сравнения рождены в доношенном сроке беременности; в основной группе пятеро детей родились в сроке 246 (1,1) дней [35 недель 1 день] (p=0,006). У всех новорожденных основной группы вирус SARS-CoV-2 по данным ПЦР не выявлен, что указывает на отсутствие передачи вируса от матери в нашем исследовании. Все новорожденные у матерей с перенесенной коронавирусной инфекцией во время родов были сопоставимы по массо-ростовым характеристикам и шкале Апгар с новорожденными у матерей из группы сравнения.
Четверо из пяти недоношенных новорожденных основной группы были рождены путем операции кесарева сечения. Потребность в госпитализации из родильного зала трех детей в ОРИТН и двух – сразу в ОПННД определялась прежде всего состоянием недоношенности и развитием дыхательных нарушений, поскольку SARS-CoV-2 у этих детей не был выявлен. Именно по этой причине в основной группе длительность госпитализации была дольше, чем в группе сравнения.
В целом, если не считать осложнений недоношенности, антропометрические характеристики младенцев, рожденных от матерей с COVID-19, сопоставимы с характеристиками новорожденных в группе сравнения (табл. 3). И хотя при проведении иммунологического исследования у новорожденных от матерей основной группы выявлены более низкое содержание лейкоцитов, нейтрофилов и их фагоцитарной активности, более низкое абсолютное, но увеличенное относительное содержание лимфоцитов, следует отметить, что значения показателей у новорожденных обеих групп остаются в пределах референсных значений (табл. 4), что согласуется с отсутствием SARS-CoV-2-инфекции у детей.
Считается, что тяжелые инфекции более распространены при беременности высокого риска, по сравнению с беременностью низкого риска, и могут привести к более тяжелым последствиям [16]. Некоторые исследования показали, что у беременных с серьезными заболеваниями чаще случаются преждевременные роды [17–21], у детей – более низкие оценки по шкале Апгар, дети чаще госпитализируются в ОРИТН [19], и высока неонатальная смертность [22]. Однако недавние систематические обзоры не подтвердили эти или подобные ассоциации [19, 23, 24]. По данным Liu D. et al., беременность и роды не усугубляли тяжесть заболевания SARS-CoV-2 у исследованных пациенток, беременные женщины не подвергаются повышенному риску тяжелого заболевания или смертности от COVID-19 по сравнению с населением в целом [25]. Сообщения о неонатальной смертности, связанной с COVID-19, редки [26 ,27].
Ранее опубликованные нами результаты продемонстрировали отсутствие значимых неблагоприятных неонатальных исходов у новорожденных детей от матерей, перенесших COVID-19 в разные сроки гестации, что показало целесообразность сохранения и пролонгирования беременности у таких женщин [7, 28].
Результаты представляемого исследования показывают, что у женщин с лабораторно подтвержденной инфекцией SARS-CoV-2 во время родов наблюдаются более высокая частота операции кесарева сечения (р<0,008), а также более длительная госпитализация новорожденных, чем у женщин без SARS-CoV-2 (р<0,0001). Для оценки влияния COVID-19 у матери во время родов на состояние здоровья ребенка требуется сбор катамнестических данных, что является приоритетным направлением в будущем.
Заключение
Полученные результаты проведенного исследования позволяют нам заключить следующее:
- не выявлено различий по течению беременности у рожениц с SARS-CoV-2 и женщин группы сравнения;
- у рожениц с SARS-CoV-2 иммунологические параметры укладываются в пределы референсных значений, что обусловлено, скорее всего, легким течением COVID-19;
- выявленное в иммунном статусе рожениц основной группы снижение абсолютного количества основных субпопуляций лимфоцитов без изменений в их относительном содержании определяется снижением общего числа лимфоцитов, что, по-видимому, отражает наличие вирусной инфекции у этих женщин;
- в группе рожениц с SARS-CoV-2 наблюдалась более высокая частота преждевременных родов и операций кесарева сечения, обусловленных акушерскими показаниями;
- не выявлено различий у новорожденных обеих обследованных групп по антропометрическим показателям и оценке по шкале Апгар;
- выявленные изменения в иммунном статусе новорожденных детей от матерей основной группы укладываются в пределы референсных значений, что при отсутствии SARS-CoV-2-инфекции у детей не позволяет однозначно связать эти изменения с наличием SARS-CoV-2-инфекции у матери.



