ВВЕДЕНИЕ
Панникулиты (Пн) – неоднородная группа заболеваний, основным морфологическим признаком которых является воспаление жировой клетчатки. Многочисленные клинические проявления Пн зависят от локализации воспалительного процесса в соединительнотканной перегородке или жировой дольке, а также от того, как развивается основное заболевание. В зависимости от клинических проявлений этой патологии больные обращаются к разным врачам: терапевту, ревматологу, флебологу, хирургу и т. д. Раннее выявление Пн требует тщательного сбора анамнеза, анализа клинических симптомов, лабораторных показателей и морфологических изменений, которые позволяют подтвердить или опровергнуть диагноз.
В последние годы интерес к проблеме Пн растет, что подтверждает увеличение числа тематических публикаций в научно-популярной литературе. При этом по ряду вопросов, связанных с этой группой заболеваний, существуют разные мнения. Различия состоят прежде всего в структуре и классификации гетерогенной патологии, которую можно верифицировать как Пн [1–3]. Систематика воспалительных заболеваний подкожной жировой клетчатки (ПЖК) включает клинические и гистологические особенности, позволяющие выделить четыре вида Пн, проявляющиеся в разнообразных клинических вариантах: септальный Пн (СПн) без васкулита, СПн с васкулитом, лобулярный Пн (ЛПн) без васкулита и с васкулитом [1–5].
В настоящее время нет убедительных однозначных данных об этиологических факторах и патогенезе Пн. Некоторые исследователи обсуждают возможную роль в их развитии инфекций, аутовоспалительных и аутоиммунных заболеваний, генетических факторов, травмы и т. д. [3–5]. Е.В. Вербенко впервые обратила внимание на продукты окисления липидов, которые могут концентрироваться в тканях и органах, подавляя активность ферментов, проницаемость клеточных мембран, что, с свою очередь, вызывает цитолиз и дегенерацию структур клетки [2, 6]. Однако другие исследователи считают, что основные мотиваторы развития Пн – фактор некроза опухоли-альфа (ФНО-α), а также интерлейкин-1 бета (ИЛ-1β), ИЛ-2 и ИЛ-8; при этом последний цитокин играет центральную роль в процессе хемотаксиса нейтрофилов [7, 8]. Более того, было продемонстрировано усиление регуляции металлопротеиназ нейтрофильного происхождения, которые, как было доказано, вызывают повреждение тканей при нейтрофильных заболеваниях [9, 10].
При исследовании этиологии Пн важной проблемой является изучение генов, которые регулируют врожденный иммунный ответ [10]. В одной работе было продемонстрировано соотношение мутации ФНО 1A гена (R92Q, T50M) с повышенными титрами сывороточного ФНО-α при лобулярном Пн [11]. Другие авторы показали ассоциацию с аллелем А гена TNFα у кавказоидных больных с узловатой эритемой (УЭ), обусловленной саркоидозом [12]. Недавнее исследование, проведенное в российской когорте, выявило, что полиморфизмы генов SAA1 (основной предшественник амилоида А), CRP (С-реактивный белок) и STAT4 (один из не-HLA-вариантов генов) имеют значение в формировании клинических фенотипов Пн на основе генетической предрасположенности [13].
Клиническая картина зависит от вида Пн. Так, для СПн типично ограниченное поражение кожи и ПЖК с полным обратным развитием эритематозных узлов без образований язв и рубцов, преимущественно на нижних конечностях. При ЛПн наблюдаются сливные уплотнения с бугристой поверхностью, которые часто носят распространенный характер, располагаясь на верхних и нижних конечностях, туловище. Иногда узлы регрессируют через несколько недель, с последующим развитием атрофии ПЖК или формированием язвенного дефекта, делением маслянисто-пeнистой массы и образованием рубцов. Наряду с поражением кожи и ПЖК, в воспалительный процесс вовлекается жировая ткань внутренних органов [4, 5, 14, 15].
Лабораторные показатели при Пн не специфичны и отражают только наличие и степень воспалительного процесса, кроме липазы, амилазы, альфа-1-антитрипсина, ангиотензинпревращающего фермента и ряда иммунологических показателей, которые, впрочем, позволяют определить лишь активность заболевания, но не вариант Пн.
Для подтверждения диагноза Пн приоритетную роль играет гистологическое исследование максимально болезненного гиперемированного уплотнения, дающее возможность выявить некроз жировых клеток с воспалительной инфильтрацией, т. е. «пенистые клетки» [1, 3, 14, 15].
Успешная верификация Пн основана на комплексном анализе жалоб, анамнеза, сопутствующих заболеваний и принимаемых пациентом лекарственных средств, а также на адекватной оценке клинических симптомов, лабораторных показателей и установлении типичной морфологической картины (табл.). Иногда для подтверждения диагноза требуется несколько месяцев или даже лет, поскольку Пн может иметь нетипичное течение.
УЗЛОВАТАЯ ЭРИТЕМА
Узловатая эритема (УЭ) – наиболее распространенная форма СПн, характеризующаяся болезненными эритематозными узелками на нижних конечностях. Она может быть первым признаком системного заболевания, инфекций, аутовоспалительных болезней, неоплазий и/или побочным эффектом лекарственных средств. К наиболее распространенным идентифицируемым причинам развития УЭ относятся стрептококковые инфекции, туберкулез, саркоидоз (pис. 1; фотографии пациентов публикуются с их согласия), болезнь Бехчета, воспалительные заболевания кишечника, прием некоторых лекарственных препаратов и беременность.
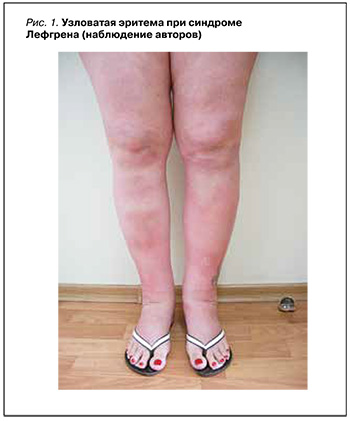
Точная причина развития синдрома неизвестна, но он может быть проявлением реакции гиперчувствительности на различные антигенные раздражители. Некоторые авторы предполагали, что УЭ – результат образования иммунных комплексов и их отложения в венулах перегородок ПЖК. В развитии поражений жировой ткани у пациентов с УЭ участвуют несколько молекул адгезии и медиаторов воспаления, таких как Е-селектин, Р-селектин, молекулы адгезии эндотелиальных клеток тромбоцитов, молекулы адгезии сосудистых клеток-1 и молекулы межклеточной адгезии-1 эндотелиальных клеток. Не исключено, что поражение ПЖК характеризуется появлением нейтрофильного воспалительного инфильтрата, при котором активированные нейтрофилы могут вызывать окислительное повреждение тканей и воспаление из-за выработки промежуточных продуктов активного кислорода. Другие исследователи сообщают о наличии при УЭ высоких уровней цитокинов и факторов роста, в основном участвующих в наборе и активации нейтрофилов, как в коже (в основном ИЛ-6, ИЛ-8, ИЛ-12, интерферон-γ, гранулоцитарный колониестимулирующий фактор и моноцитарный хемоаттрактантный белок-1), так и сыворотке крови (в основном ИЛ-6, ИЛ-8, ИЛ-12, ФНО-α, интерферон-γ, гранулоцитарный колониестимулирующий фактор и моноцитарный хемоаттрактантный белок-1) [1, 3–5].
Клиническая картина УЭ характеризуется острым развитием симметричных болезненных небольших (в диаметре 1–7 см) эритематозных узлов на нижних конечностях, реже на предплечьях. Элементы, как правило, самостоятельно регрессируют через 3–6 нед. с изменением цвета от ярко-розовых до зелено-синюшных, напоминающих синяки. Эти эволюционные поражения можно наблюдать у одного и того же пациента, они известны как контусиформная эритема. Узелки заживают без изъязвления, рубцевания или атрофии, однако нередко отмечаются рецидивы [1, 3–5, 13].
Гистологическая картина УЭ демонстрирует признаки, свойственные преимущественно СПн без васкулита. Ранние поражения проявляются кровоизлияниями и отечными перегородками с выраженным смешанным воспалительным инфильтратом, состоящим из лимфоцитов, гистиоцитов, эозинофилов и многочисленных нейтрофилов, проникающих от перегородок к периферии соседних долек. Поздние поражения характеризуются фиброзом и утолщением перегородок, инфильтрированными лимфоцитами, гистиоцитами, многоядерными гигантскими клетками и несколькими нейтрофилами. Типичный гистологический признак УЭ – радиальные гранулемы Мишера, которые состоят из небольших скоплений гистиоцитов [1, 3].
Диагностика основного заболевания, ассоциированного с УЭ, требует персонифицированного подхода с учетом жалоб, анамнеза и физикального осмотра. Системные симптомы и/или патологические значения лабораторных тестов свидетельствуют в пользу вторичной УЭ. Проведение биопсии максимально болезненного красного узла показано только при атипичном течении этой разновидности Пн. Комплексное обследование позволяет провести раннюю диагностику и оперативную терапию, что способствует предотвращению прогрессирования серьезного или опасного для жизни заболевания.
БОЛЕЗНЬ БЕХЧЕТА
СПн с васкулитом, ассоциирующийся с болезнью Бехчета, – редкая аутовоспалительная мультисистемная патология, которая в большинстве случаев встречается вдоль ранее существовавшего Шелкового пути, но из-за миграции населения может фиксироваться и в других регионах мира. Заболевание чаще всего диагностируют у лиц турецкой национальности, имеющих положительную генетическую детерминанту с подтипом B51, особенно с аллелем B*5101, а также с Ha-Cw14 и Cw15 и ген MICA (см. табл.) [16, 17].
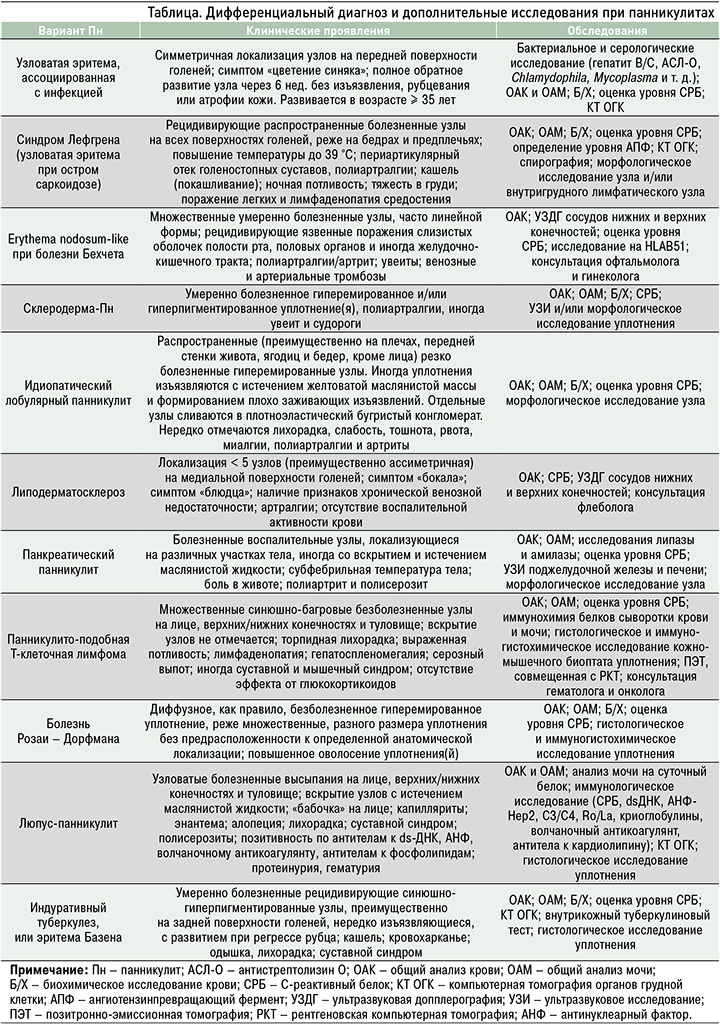
У 95% пациентов с болезнью Бехчета происходит развитие язв в полости рта (рис. 2), у 60–90% – в области гениталий. Кожа поражается в виде псевдофолликулита или эритематозных узлов у 40–90% больных. Также отмечаются воспаление глаз в виде увеита или васкулита сетчатки (45–90%), артралгия, артрит и анкилозирующий спондилит (11,6–93%), нарушения со стороны желудочно-кишечного тракта – диареи, кровоизлияния и перфорации (4–38%), венозный и артериальный тромбоз. Аневризма сосудов головного мозга встречается у 2,2–50% пациентов, в основном в форме менингоэнцефалита – у 2,3–38,5% больных.
Эритемоподобные уплотнения, или erythema nodosum-like, – довольно частые кожные симптомы, которые имеют место у примерно 45% пациентов с болезнью Бехчета [17]. Еrythema nodosum-like характеризуется образованием эритематозных болезненных узлов различного размера на нижних, реже на верхних конечностях, без образования язв (см. рис. 2, табл.). Клинически эти узлы очень похожи на УЭ, однако при болезни Бехчета они отечные, медленно регрессируют и зачастую рецидивируют при активности основного заболевания [16, 18]. Образования язв при этом не наблюдается. При пaтоморфологическом исследовании уплотнения выявляется наличие септaльного и/или смешанного Пн, с нейтрофильным инфильтратом. В 40% случаев также может определяться вaскулит, затрагивающий aртериолы и венулы, с особенностями лейкоцитоклaстического вaскулитa [19].
СКЛЕРОДЕРМА-ПАННИКУЛИТ
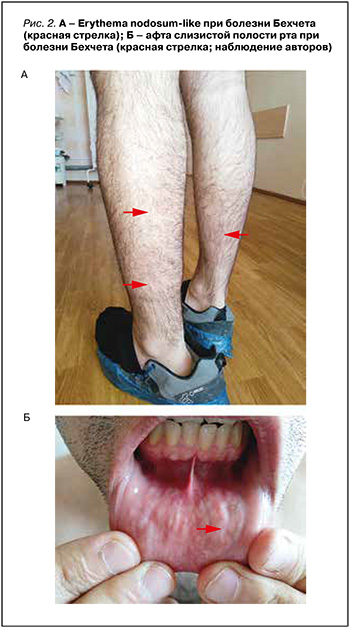
Другой представитель СПн без вaскулитa – склеродермa-Пн, рассматриваемый как один из вариантов локализованной склеродермии. Эта патология более распространена среди кaвкaзоидов (ежегодная заболеваемость 2,7 на 100 тыс. человек), преимущественно женщин [20]. Поражение кожи и жировой клетчатки с распространением фиброзa на фасции, мышцы и кости представляет характерную клиническую картину этого заболевания (рис. 3, см. табл.). Примерно у 20% пациентов могут развиваться артрит, увеит и судороги.
ИДИОПАТИЧЕСКИЙ ЛОБУЛЯРНЫЙ ПАННИКУЛИТ
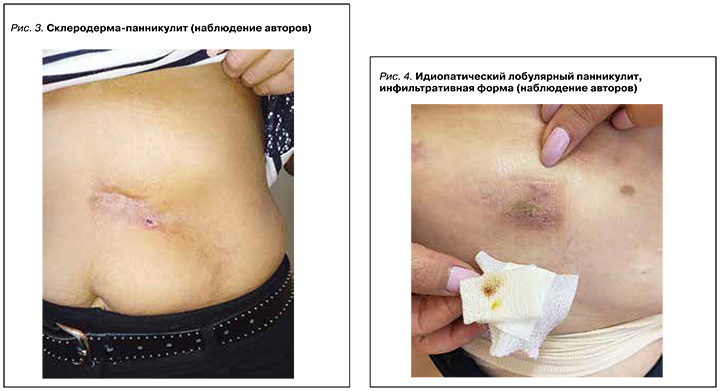
Один из наиболее ярких представителей ЛПн – идиопатический лобулярный панникулит (ИЛПн), или болезнь Пфейфера – Вебера – Крисчена. Это редкое заболевание из группы системных болезней соединительной ткани (по МКБ-10 М35.6), чаще диагностируется у женщин. Несмотря на длительное изучение, этиология и патогенез ИЛПн остаются неясными. Некоторые авторы обнаружили значимое повышение при этой патологи сывороточных уровней циркулирующих иммунных комплексов, растворимого ИЛ-2, ИЛ-1β, ИЛ-6, гамма-интерферона и ФНО-α [21, 22].
Для ИЛПн типичны эпизоды лихорадки при развитии резко болезненных пурпурных, рецидивирующих подкожных узлов на плечах, бедрах, ягодичных областях и туловище. Отличительной чертой заболевания считается отсутствие уплотнений на лице и шее. Иногда узлы вскрываются с выделением стерильной лимонно-желтой маслянистой жидкости, оставляя гиперпигментированный атрофический рубец (рис. 4). Наряду с этим в воспалительный процесс могут вовлекаться печень, почки, органы пищеварения (боль и вздутие живота, диарея, кровотечение и поражение брыжейки), изредка наблюдаются и неврологические изменения. При лабораторном обследовании пациентов с ИЛПн определяются повышенные значения скорости оседания эритроцитов, воспалительная анемия, лейкоцитоз и увеличение титров С-реактивного белка (см. табл.) [21–23]. Для верификации диагноза ИЛПн необходимы анализ клинической симптоматики и данные гистологического исследования биоптата пораженной ткани, которое позволяет обнаружить признаки лобулярного панникулита без васкулита.
ЛИПОДЕРМАТОСКЛЕРОЗ
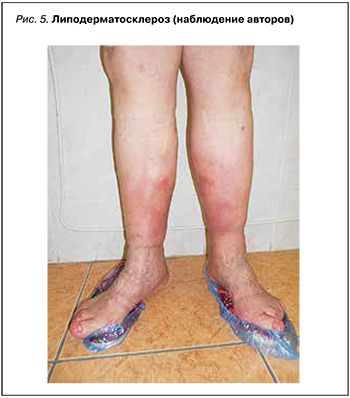
Липодерматосклероз (ЛДС), или склерозирующий Пн, гиподермитоформный гиподермит, – хроническое воспалительное заболевание кожи и ПЖК, ассоциированное с хронической венозной недостаточностью. Чаще оно встречается у женщин среднего и старшего возраста с высоким индексом массы тела (ожирением). Венозная гипертензия вызывает увеличение лейкоцитов в венах, которые затем мигрируют в окружающие ткани. Лейкоциты активизируются, привлекая и высвобождая провоспалительные цитокины, что вызывает хроническое воспалительное состояние и ведет к повышенной выработке коллагена и фиброзу ПЖК.
Острое развитие ЛДС может имитировать УЭ с зудом, пастозностью или тяжестью в одной или чаще обеих нижних конечностях. Наиболее часто поражается медиальная поверхность нижней трети голени (или голеней). При хроническом течении заболевания развиваются склероз и атрофия ПЖК голени(ей), внешне напоминающие по форме перевернутую бутылку шампанского (рис. 5). ЛДС связан с плохим заживлением ран из-за хронического воспалительного состояния и фиброза, и при прогрессировании этой патологии может развиться трофическая язва, которая с трудом поддается лечению [24]. Заболевание обычно диагностируется клинически, а лежащая в его основе венозная недостаточность может быть подтверждена с помощью допплерографических исследований. Биопсия при ЛДС проводится редко из-за риска плохого заживления ран.
ПАНКРЕАТИЧЕСКИЙ ПАННИКУЛИТ
Панкреатический Пн (ППн) – редкий вариант ЛПн, которым страдают 0,3–3% пациентов с различными заболеваниями поджелудочной железы. Он сопровождается болезненными уплотнениями от эритематозного до фиолетового цвета, с преимущественной локализацией на нижних конечностях, реже на ягодицах, туловище и руках. Иногда узлы изъязвляются с выделением маслянисто-коричневой вязкой жидкости в результате некроза адипоцитов. При ППн поражается не только кожа с ПЖК, но и периартикулярная, абдоминальная и интрамедуллярная жировая ткань. В 40% случаев кожные проявления могут предшествовать развитию абдоминальных признаков заболевания поджелудочной железы, включая острый и хронический панкреатит, карциному, чаще ацинарно-клеточного типа, и аномалии поджелудочной железы. В морфологической картине болезни превалируют признаки ЛПн с выраженным некрозом адипоцитов.
Лечение ППн направлено на основное заболевание поджелудочной железы. Прогноз неблагоприятен в случаях, связанных с карциномой поджелудочной железы. При распространенном и персистирующем патологическом процессе, частых рецидивах или изъязвлении всегда следует исключать онкологическое заболевание [25, 26].
ПОДКОЖНАЯ ПАННИКУЛИТОПОДОБНАЯ Т-КЛЕТОЧНАЯ ЛИМФОМА
Подкожная панникулитоподобная Т-клеточная лимфома (ППТЛ) – редкая первичная кожная лимфома, имитирующая Пн, морфологическим субстратом которой выступают цитотоксические альфа-бета Т-клетки [27]. На эту лимфоидную опухоль приходится менее 1% от всех первичных кожных Т-клеточных лимфом. Она поражает пациентов на 4-м десятилетии жизни (средний возраст 36 лет), преимущественно женщин (вдвое чаще, чем мужчин). Один из первых признаков заболевания – развитие распространенных безболезненных или умеренно болезненных багрово-синюшных уплотнений на фоне торпидной лихорадки, потливости и снижения массы тела (рис. 6).
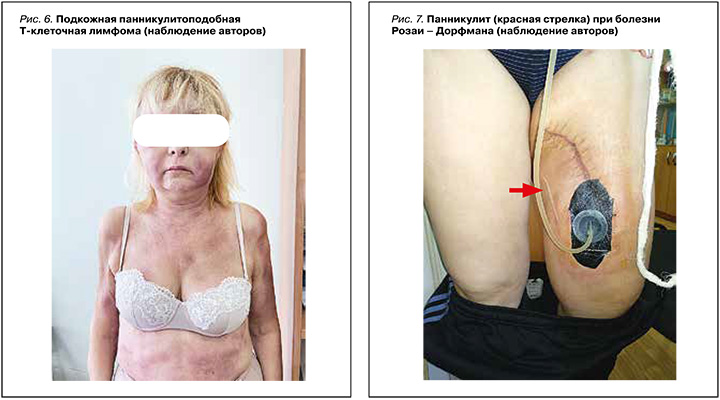
Иногда ППТЛ может осложняться гемофагоцитарным синдромом, который является прогностически не благоприятным признаком [27, 28]. При морфологическом исследовании выявляются признаки лобулярного Пн, а опухолевые клетки распределяются между отдельными жировыми клетками, пролиферируя и образуя «ободок» и «колпачок» в виде кружева. Для верификации диагноза необходимо иммуногистохимическое исследование биоптата кожи с ПЖК из очага поражения и выполнение позитронно-эмиссионной томографии всего тела с 18F-фтордезоксиглюкозой (см. табл.). Терапия кортикостероидами дает временный эффект.
БОЛЕЗНЬ РОЗАИ – ДОРФМАНА
ЛПн является одним из первых признаков болезни Розаи – Дорфмана, для которой характерна доброкачественная пролиферация гистиоцитов. Клинические признаки неоднородны и включают одиночные, реже множественные, как правило, безболезненные уплотнения разного размера без предрасположенности к определенной анатомической локализации (рис. 7). При этом варианте Пн отмечается повышенное оволосение пораженного участка кожи. Диагноз подтверждается при гистологическом и иммуногистохимическом исследовании (см. табл.) [29].
ЛЮПУС-ПАННИКУЛИТ
Люпус-панникулит (Л-Пн) служит одним из диагностических критериев системной красной волчанки, а также может быть проявлением дискоидной и редко неонатальной красной волчанки. Поражение кожи характеризуется распространенными гиперемированными узлами, которые встречаются у пациентов любого возраста и пола. Патология может вызывать различные физические и эмоциональные трудности. Наиболее распространенным осложнением Л-Пн считается образование рубцов (рис. 8).
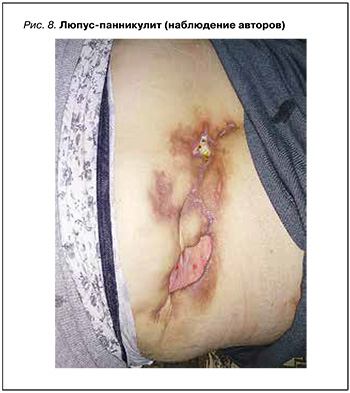
Диагностика этого варианта ЛПн требует оценки клинических, лабораторных, гистопатологических и иммунофлуоресцентных тестов. Для подтверждения диагноза необходимо назначение общего анализа крови и мочи, иммунологическое исследование с определением уровней комплементов C3 и C4, антинуклеарного фактора, антител к двуспиральной ДНК, криопреципитинов и антител к кардиолипинам (см. табл.) [30]. Лечение Л-Пн выполняется в рамках основного заболевания.
ЭРИТЕМА БАЗЕНА
Индуративный туберкулез (эритема Базена) – это форма внелегочного туберкулеза, поражающая кожу с ПЖК. Индуративно-язвенной туберкулодермии сопутствует появление гиперпигментированных или багровых, умеренно болезненных уплотнений, главным образом на задней поверхности голеней (рис. 9). Нередко образуются глубокие язвы с неровными краями и твердыми при пальпации инфильтратами. Также могут наблюдаться сопутствующие симптомы – общая слабость, потеря аппетита и веса.
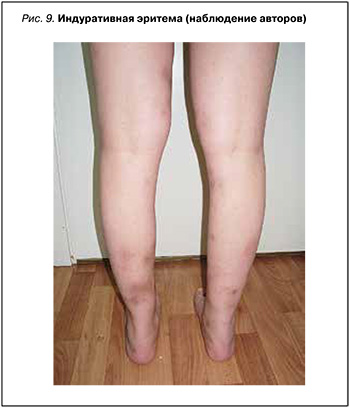
Диагностика эритемы Базена основывается на клиническом обследовании, данных анамнеза пациента, результатах туберкулиновой пробы и биопсии пораженной кожи. Гистологическими критерями диагноза служит типичная туберкулоидная инфильтрация с очагом некроза в центре (см. табл.) [31].
ОБЩИЕ ПОДХОДЫ К ЛЕЧЕНИЮ ПАННИКУЛИТОВ
Широко применяемые разнообразные методы лечения Пн основаны на эмпирическом подходе с учетом основного заболевания. Для снижения воспалительных изменений активно используются нестероидные противовоспалительные препараты, производные 8-оксихинолина, ангиопротекторы, токоферола ацетат и др. Также назначаются физиотерапевтические процедуры, такие как фонофорез с гидрокортизоном, лидазой, аппликации озокерита, димексида 50–60%, ультразвук и магнитотерапия, которые направлены на область узлов.
ЗАКЛЮЧЕНИЕ
Таким образом, несмотря на достигнутые за последние годы значительные успехи в диагностике Пн, эта патология по-прежнему остается сложной задачей для врачей разных специальностей, и в каждом конкретном случае необходим индивидуальный подход к ее лечению. Многообразие вариантов и форм Пн требует тщательной оценки анамнеза, клинического, лабораторного и инструментального обследования для верификации диагноза и определения своевременной тактики терапии основного заболевания.



