ВВЕДЕНИЕ
Несмотря на очевидные успехи, достигнутые в ходе реализации федерального проекта «Борьба с сердечно-сосудистыми заболеваниями» в снижении смертности от болезней системы кровообращения (БСК), они остаются ведущей причиной смерти как в России, так и во всем мире [1, 2]. По данным Федеральной службы государственной статистики, за время реализации проекта смертность от БСК снизилась с 583,1 на 100 тыс. населения в 2018 г. до 566,0 на 100 тыс. населения в 2022 г. При этом в структуре смертности от БСК в 2022 г. на первом месте, с долей в 54,2%, оставалась ишемическая болезнь сердца (ИБС), за ней следовали цереброваскулярные болезни (30%), на прочие (не атеросклеротические) заболевания пришлось менее 16%. Таким образом, лидирующие позиции в структуре смертности традиционно принадлежат атеросклеротическим сердечно-сосудистым заболеваниям (АССЗ).
Согласно данным Всемирной организации здравоохранения, в последние 30 лет наблюдается возрастание показателя смертности от кардиоваскулярных заболеваний: если в 1990 г. он равнялся 12,1 млн человек, то в 2019 г. увеличился уже до 18,6 млн (33% от всех случаев смертей в мире) [3]. В соответствии с информацией Росстата, в 2020 г. в ряду всех причин смертности БСК составили 43,8% случаев – 938,5 тыс. из 2138,6 тыс. [4]. Официальная статистика по эпидемиологии АССЗ в России отсутствует.
Принимая во внимание, что ключевым фактором риска развития атеросклеротического процесса являются нарушения липидного обмена, целями нашего исследования стали оценка заболеваемости АССЗ с 2016 по 2021 г. в общей популяции и по стратам (острое/хроническое АССЗ, возраст, пол), распространенности этой группы заболеваний по годам, сравнение демографических и клинических характеристик пациентов с АССЗ и без них, описание применяемых схем липидоснижающей терапии и ее эффективности в реальной клинической практике.
МАТЕРИАЛ И МЕТОДЫ
Нами проведено ретроспективное неинтервенционное когортное исследование больных АССЗ с использованием вторичного источника данных (интегрированных медицинских карт пациентов).
Критерии включения в исследование: наличие у пациента установленного диагноза АССЗ, а именно ИБС, цереброваскулярных болезней, коронарного атеросклероза, присутствие в анамнезе планового чрескожного коронарного вмешательства, аортокоронарного шунтирования и реканализации периферических артерий. Самый ранний диагноз пациента обозначался индексной датой. Продолжительность периода ретроспективного наблюдения составляла не <3 мес между индексным событием и датой окончания анализируемого периода.
Источником данных для исследования служили обезличенные медицинские записи из электронных медицинских карт (ЭМК) пациентов в лечебно-профилактических медицинских организациях с 1 января 2016 г. по 28 февраля 2022 г. в 10 субъектах Российской Федерации.
Поставщиком данных для исследования являлось ООО «К-Скай» (разработчик платформы Webiomed). Для реализации задач этого исследования и создания различных дата-сетов применялся сервис Webiomed.DataSet платформы Webiomed. Основанием использования данных было соглашение о передаче обезличенных данных, в том числе для научно-исследовательских целей.
Описательная статистика для количественных переменных включала среднее значение, стандартное отклонение (СО), а также количество достоверных наблюдений (n). Качественные параметры представлены в виде частот и пропорций. Доверительные интервалы (ДИ) 95% вокруг точечной оценки приведены там, где это применимо.
Данный проект был одобрен 31.05.2022 независимым междисциплинарным комитетом по этической экспертизе клинических исследований до начала проведения исследования.
Для идентификации подгрупп пациентов (острые/ хронические АССЗ) использовались коды МКБ-10. В соответствии с ними к острым АССЗ относятся острый инфаркт миокарда, нестабильная стенокардия, ишемический инсульт, транзиторная ишемическая атака, острая окклюзия периферических артерий, к хроническим – ИБС, стабильная стенокардия, атеросклероз аорты, коронарный стеноз, стеноз брахиоцефальных артерий, хроническая ишемия периферических артерий.
РЕЗУЛЬТАТЫ
В эпидемиологическую часть исследования по изучению заболеваемости и распространенности АССЗ в России за 2016–2021 гг. в общей сложности были включены 1 591 126 пациентов из Кировской области.
В клиническую часть исследования по изучению эффективности применяемых схем липидо-снижающей терапии у пациентов с АССЗ вошли 293 803 пациента из 10 субъектов Российской Федерации: Алтайского края, Камчатской области, Приморского края, Республики Карелия, Кировской области, Пермского края, Республики Саха (Якутия), Республики Хакасия, Челябинской области, Ямало-Ненецкого автономного округа.
Среди всех пациентов, включенных в эпидемиологическую часть исследования, только у 14,1% были установлены диагнозы АССЗ.
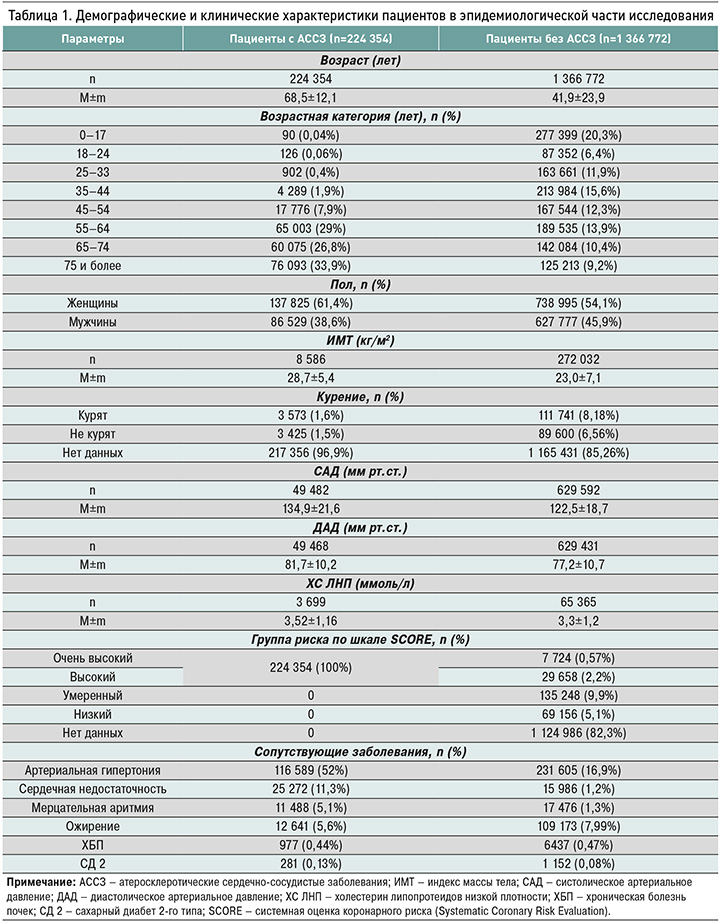
Группа участников с АССЗ достоверно отличалась от группы пациентов без АССЗ по возрасту – 68,5±12,1 и 41,9±23,9 лет соответственно. В обеих группах преобладали женщины, но среди пациентов с АССЗ их было достоверно больше – 61,4 против 54,1%. В отличие от пациентов без АССЗ, у больных с их наличием наблюдались более высокие показатели индекса массы тела (28,7±5,4 против 23,0±7,1 кг/м2), систолического артериального давления (134,9±21,6 против 122,5±18,7 мм рт.ст.) и уровня холестерина липопротеидов низкой плотности (3,52±1,16 против 3,3±1,2 ммоль/л). Наиболее частыми сопутствующими заболеваниями у пациентов с АССЗ были артериальная гипертония (52%), хроническая сердечная недостаточность (11,3%) и ожирение (5,6%). Вместе с тем обращает на себя внимание более высокая доля курящих пациентов и пациентов с ожирением в группе участников без установленного АССЗ (табл. 1).
С 2017 г. наблюдался рост заболеваемости АССЗ с достижением максимального значения в 2019 г. и последующим ее снижением в период пандемии COVID-19 в 2020 и 2021 гг. Средний показатель заболеваемости АССЗ за период 2016–2021 гг. составил 3358,8 новых случая на 100 тыс. человек (95% ДИ: 2703,0–4014,6), с долей хронических АССЗ в структуре ~70%. Среди хронических АССЗ доминировали (в порядке убывания оцениваемого показателя) ИБС, стабильная стенокардия и коронарный стеноз, среди острых АССЗ преобладал ишемический инсульт.
Показатели заболеваемости всеми АССЗ у мужчин были выше, чем у женщин. В структуре АССЗ как у мужчин, так и женщин преобладали хронические АССЗ, однако в порядке убывания по исследуемому показателю топ-3 заболеваний у представителей разных полов распределился в различной последовательности: у мужчин – ИБС, стабильная стенокардия и коронарный стеноз, у женщин – стабильная стенокардия, коронарный стеноз и ИБС.
С повышением возраста старше 45 лет отмечалось значительное повышение показателя заболеваемости и распространенности всех АССЗ в каждой последующей страте по возрасту (45–54, 55–64, 65–74, 75+): при сравнении в группах 75+ и 45–54 отмечался 10-кратный рост как заболеваемости (16591,4 новых случая на 100 тыс. человек; 95% ДИ: 13101,3–20081,5), так и распространенности всех АССЗ.
Динамика распространенности АССЗ у женщин и мужчин не отличалась от таковой в общей популяции, однако в порядке убывания по исследуемому показателю топ-4 заболеваний у представителей разных полов оказался представлен в разной последовательности: у мужчин – ИБС, стабильная стенокардия, хроническая ишемия периферических артерий и коронарный стеноз, у женщин – стабильная стенокардия, ИБС, коронарный стеноз и хроническая ишемия периферических артерий.
Необходимо отметить, что информация о схемах липидоснижающей терапии по данным ЭМК была доступна только у 39,1% (114 884 из 293 803) исследованных пациентов с АССЗ. Из них абсолютному большинству пациентов (99,54%; 114 355 из 114 884) в реальной клинической практике назначалась монотерапия статинами. Комбинация из двух препаратов (статин+эзетимиб) назначалась только 0,44% (509 из 114 884), остальные же схемы терапии (монотерапия эзетимибом, комбинации статин + алирокумаб/статин + эволокумаб, комбинации из 3 препаратов) применялись крайне редко – только у 0,02% (20 из 114 884) пациентов с АССЗ.
Данные о монотерапии статинами с оценкой уровней холестерина липопротеидов низкой плотности (ХС ЛНП) до и через 3–6 и 6–12 мес терапии были доступны только у 1,17% (3424 из 293 803) исследованных участников с АССЗ. Было установлено, что исходный уровень ХС ЛНП на монотерапии статинами составил 3,27±1,18 ммоль/л. Нами не обнаружено существенной динамики этого параметра на фоне проводимой липидоснижающей терапии через 3–6 (2,93±1,16 ммоль/л) и через 6–12 мес (2,96±1,08 ммоль/л); это может быть обусловлено тем, что статины назначались не в эффективной дозе (табл. 2).

Данные о комбинированной терапии статин + эзетимиб с оценкой уровней ХС ЛНП до и через 6–12 мес терапии были доступны только у 52 пациентов с АССЗ. Исходные уровни этого показателя у указанных категорий пациентов составили 3,52±1,26 ммоль/л. Комбинированная терапия статинов с эзетимибом также не приводила к существенной динамике уровней ХС ЛНП через 3–6 (2,87±0,89 ммоль/л) и 6–12 мес (3,03±1,25 ммоль/л; см. табл. 2).
Необходимо добавить, что тройная комбинированная липидоснижающая терапия (статин + эзетимиб + PCSK9-таргетная терапия), по результатам проведенного нами исследования, не назначалась, в связи с чем не была включена в анализ.
Подавляющее число больных АССЗ на фоне как монотерапии, так и комбинированной терапии статин + эзетимиб не достигали целевых значений ХС ЛНП (табл. 3). В группе монотерапии статинами доля больных с недостижением целевого уровня ХС ЛНП <1,4 ммоль/л через 3–6 мес составила 95,83%, через 6–12 мес – 96,06%. При этом частота недостижения уровня ХС ЛНП в диапазоне 1,4–1,8 ммоль/л была несколько меньше и через 3–6 мес равнялась 90,22%, а через 6–12 мес терапии – 91,63%.
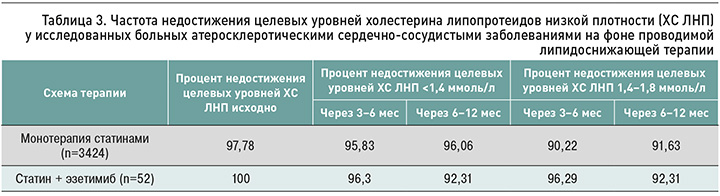
При изучении достижения целевых значений ХС ЛНП в группе комбинированной терапии статин + эзетимиб сохранялась аналогичная тенденция: частота недостижения целевых уровней этого показателя липидного обмена <1,4 ммоль/л через 3–6 мес составила 96,3%, через 12 мес – 92,31%. Похожие цифры были установлены нами и при анализе достижения уровня ХС ЛНП в диапазоне 1,4–1,8 ммоль/л.
ОБСУЖДЕНИЕ
Заболеваемость БСК в Кировской области в 2020 г. достигла 33,7 случая на 1000 человек, что выше среднефедеративного показателя (29,4 случая на 1000 населения) [4]. При этом заболеваемость АССЗ составила 30,02 новых случая на 1000 человек (89,1% от всех БСК).
При сопоставлении полученных нами результатов с данными исследования Chen G. et al. (2021) в провинции Альберта (Канада) за 5-летний период (2012–2016) была отмечена кратно большая заболеваемость АССЗ, чем в исследуемой нами популяции (89,9 и 33,7 случая на 1000 человек соответственно). В то же время наши данные по распределению заболеваемости АССЗ у мужчин и женщин и в различных возрастных группах полностью согласуются с результатами этого исследования: заболеваемость у мужчин выше, чем у женщин (103,3 и 76,2 на 1000 человек соответственно) и увеличивается с возрастом [5]. В исследовании Kim H. et al. (2019) распространенность АССЗ в Корее в 2014 и 2015 гг. равнялась 98,25 и 101,11 случая на 1000 человек, а заболеваемость – 65,30 и 67,05 новых случая на 1000 человек соответственно [6], что так же значимо больше, чем в исследуемой нами популяции (в 2017 г. распространенность – 60,43 случая на 1000 человек, заболеваемость – 32,67 новых случая на 1000 человек). Полученные в нашем исследовании данные о схемах липидоснижающей терапии, применяемых в реальной клинической практике у пациентов с АССЗ в России, показали, что, несмотря на существующие рекомендации Европейского кардиологического общества (ESC, 2019), Европейского общества по изучению атеросклероза (ЕAS) [7] и российские клинические рекомендации «Нарушения липидного обмена» (2023), в реальной клинической практике для абсолютного большинства пациентов (99,54%) используется режим монотерапии статинами, тогда как высокоинтенсивная комбинированная терапия применяется в ничтожно малом количестве. В результате монотерапии статинами у абсолютного большинства пациентов с АССЗ высокого и очень высокого сердечно-сосудистого риска наблюдался неконтролируемый уровень ХС ЛНП (>1,8 ммоль/л). Аналогичные данные были получены в ходе масштабного наблюдательного исследования результатов применения гиполипидемической терапии DA VINCI (5888 пациентов из 18 стран Европы, которым проводилась первичная и вторичная профилактика дислипидемии), где только каждый третий пациент достигал целевого уровня ХС ЛНП, рекомендованного гайдлайнами ESC/ЕАS (2019) [8, 9]. Кроме того, в исследования Brandts J. et al. (2023) при моделировании оптимальных схем терапии для достижения целевых уровней ХС ЛНП у пациентов с АССЗ была показана необходимость назначения схем липидоснижающей терапии с тремя препаратами (статин + эзетимиб + инъекционная липидоснижающая терапия) [10]. Результаты нашего исследования также согласуются с данными многонационального наблюдательного исследования SANTORINI (2020–2021, 14 европейских стран), в котором было установлено, что в условиях реальной клинической практики 80% пациентов с АССЗ высокого и очень высокого сердечно-сосудистого риска не достигают целевых уровней ХС ЛНП, рекомендованных ESC/ЕАS (2019) [11]. Недостижение целевых значений ХС ЛНП при лечении АССЗ является серьезной и многогранной проблемой, для разрешения которой требуется высокий уровень взаимодействия врача и пациента, осознание больным рисков сердечно-сосудистых заболеваний и их последствий и соблюдение комплаентности к проводимой терапии, а также понимание врачом необходимости назначения комбинированного лечения.
В настоящее время имеет место клиническая инерция в достижении целевых уровней ХС ЛНП, что негативно влияет на прогноз, ведь снижение этого показателя на каждый 1,0 ммоль/л сопровождается снижением вероятности смерти от АССЗ и нефатального инфаркта миокарда на 20–25% [12]. Для преодоления этой клинической инерции и связанной с ней недостаточной эффективности монотерапии статинами необходимо как можно раньше использовать более агрессивную тактику ведения указанных пациентов, включающую раннее назначение современных инъекционных гиполипидемических препаратов с инновационным механизмом действия. К таким препаратам, несомненно, относится инклисиран, который блокирует синтез пропротеиновой конвертазы субтилизин-кексинового типа 9 (PCSK9) в гепатоците и позволяет снизить уровень ХС ЛНП на 52% с помощью всего двух подкожных инъекций в год.
ЗАКЛЮЧЕНИЕ
В результате реализации представленного проекта с учетом ограничений получена эпидемиологическая информация по показателям заболеваемости и распространенности АССЗ, оценены сравнительные демографические и клинические характеристики пациентов с наличием и отсутствием этих заболеваний в России. Наше исследование подтверждает достаточно высокие показатели заболеваемости и встречаемости АССЗ в России, его результаты согласуются с данными аналогичных работ за пределами нашей страны с поправкой на разницу популяций и дизайна исследований. Несмотря на возможности современной медицины и имеющиеся в арсенале врача инновационные методы лечения дислипидемии, выполнение требований российских клинических рекомендаций «Нарушения липидного обмена» (2023) в реальной клинической практике сопряжено с явными проблемами.
Ограничения исследования. Полученные нами данные не могут считаться достаточно репрезентативными для их экстраполяции на популяцию в России в целом и требуют дальнейшего эпидемиологического исследования, не ограниченного единственным субъектом Российской Федерации (Кировская область).



