Диагностика
1
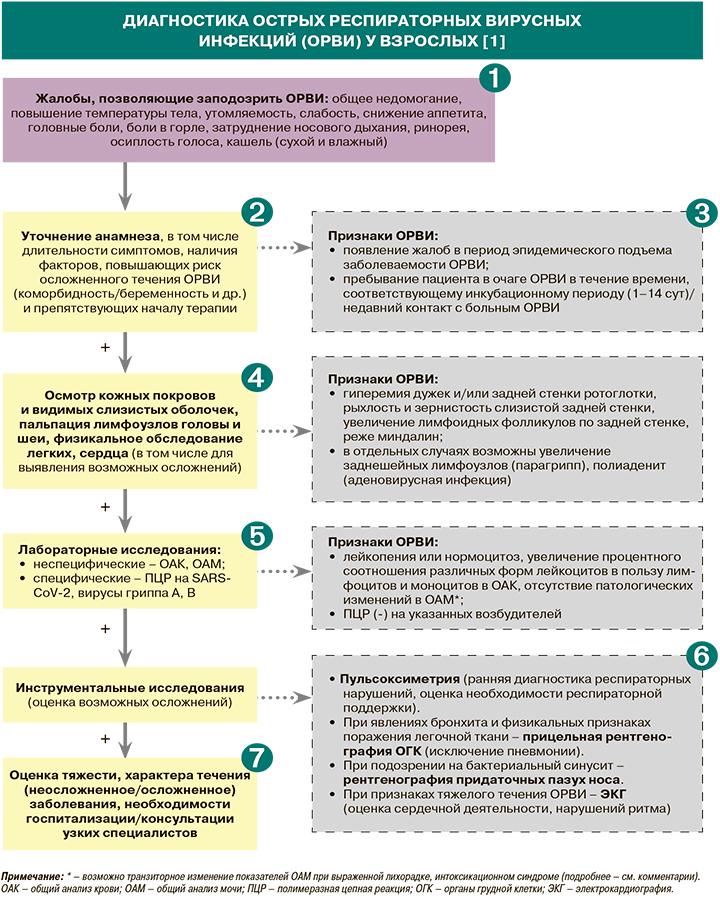
• У пациентов с подозрением на острую респираторную вирусную инфекцию (ОРВИ) рекомендуется обратить внимание на общее недомогание, повышение температуры тела, утомляемость, слабость, снижение аппетита, головные боли, боли в горле, затруднение носового дыхания, ринорею, осиплость голоса, кашель (сухой и влажный), увеличение лимфоузлов, боли в животе (при аденовирусной инфекции): уровень убедительности рекомендаций (УУР) – С, уровень достоверности доказательств (УДД) – 5 [1].
• Инкубационный период при ОРВИ, вызванных наиболее распространенными инфекционными агентами, составляет от 1 до 14 сут. Заболевание, как правило, начинается остро с появления синдрома интоксикации (повышения температуры до субфебрильных или фебрильных цифр, общей слабости, головной боли, боли в мышцах и суставах), а также катарального синдрома – развития кашля, насморка, в некоторых случаях конъюнктивита. Также возможно наличие таких жалоб, как тошнота, иногда рвота, ощущение сердцебиения или перебоев в работе сердца, выступающих проявлением общего интоксикационного синдрома [1]. Основные клинические синдромы ОРВИ в зависимости от типа возбудителя представлены в таблице 1.
2
• При сборе анамнеза пациента с подозрением на ОРВИ рекомендуется установить длительность заболевания, обратить внимание на наличие сопутствующих хронических патологий или иных состояний (беременность) для выявления факторов риска развития тяжелого и осложненного течения заболевания, а также на обстоятельства, которые препятствуют немедленному началу лечения или требуют коррекции терапии в зависимости от сопутствующих заболеваний: УУР – С, УДД –4 [1].
• К возможным факторам, препятствующим немедленной инициации лечения ОРВИ или требующим коррекции терапии, относятся [1]:
– непереносимость определенных лекарственных средств;
– неадекватное психоэмоциональное состояние пациента перед лечением;
– угрожающие жизни острое состояние/заболевание или обострение хронического заболевания, требующее привлечение врача-специалиста по профилю;
– отказ пациента от лечения.
• Рекомендуется обратить внимание на наличие у пациента вакцинопрофилактики гриппа для выявления риска развития этого заболевания: УУР – С, УДД –4 [1].
3
• Рекомендовано учитывать сведения эпидемиологического анамнеза о пребывании пациента в очаге ОРВИ в период, соответствующий инкубационному периоду болезни, наличие эпидемического подъема заболеваемости респираторными инфекциями, их характерную сезонность (осенне-зимний, зимне-весенний период), контакты пациента с больными ОРВИ, наличие вспышек заболевания в организованных коллективах в эпидсезон: УУР – С, УДД – 5 [1].
4
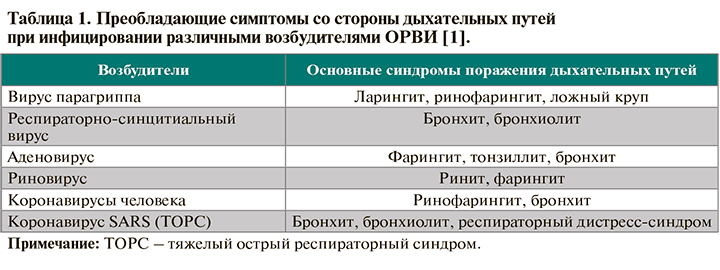
• При физикальном обследовании пациентам с подозрением на ОРВИ для выявления ведущих синдромов заболевания рекомендовано провести общий осмотр с оценкой состояния кожных покровов и видимых слизистых оболочек: УУР – С, УДД – 5 [1]. Оцениваются их цвет (гиперемия, бледность, цианоз), влажность, отечность, инъекция сосудов склер. Выявление катаральных признаков (гиперемии дужек и/или задней стенки ротоглотки, рыхлости и зернистости слизистой задней стенки, увеличения лимфоидных фолликулов по задней стенке, реже миндалин) обязательно на начальном этапе диагностики ОРВИ. Но следует помнить, что эти же симптомы могут быть проявлением и некоторых бактериальных инфекций, в частности стрептококкового назофарингита [1].
• В рамках физикального обследования пациентам с подозрением на ОРВИ рекомендованы общий осмотр и пальпация лимфоузлов головы и шеи для выявления синдрома лимфаденопатии: УУР – С, УДД – 5 [1].
• Для комплексной оценки состояния пациента не рекомендуется изолированная оценка только одного из вышеуказанных физикальных признаков: УУР – С, УДД – 5 [1]. Такая оценка не позволит дифференцировать ОРВИ от возможной бактериальной инфекции верхних дыхательных путей, поэтому эти признаки следует оценивать в совокупности.
• Пациентам с подозрением на ОРВИ рекомендованы также физикальные методы исследования легких (оценка риска пневмонии): УУР – С, УДД – 5 [1]. Они включают:
— пальпацию грудной клетки для оценки подвижности грудной клетки и голосового дрожания;
— перкуссию легких для выявления возможного изменения перкуторного звука, оценки экскурсии грудной клетки;
— аускультацию легких для определения частоты дыхательных движений, патологических дыхательных шумов, оценки проводимости дыхания в различные отделы легких, а также выявления/исключения сухих и влажных хрипов и крепитации.
• Для диагностики других возможных осложнений ОРВИ (инфекционно-токсического шока, респираторного дистресс-синдрома и др.) рекомендованы физикальные методы исследования сердца – измерение пульса и артериального давления, аускультация (выявление тахикардии, сердечных шумов и др.): УУР – С, УДД – 5 [1].
5
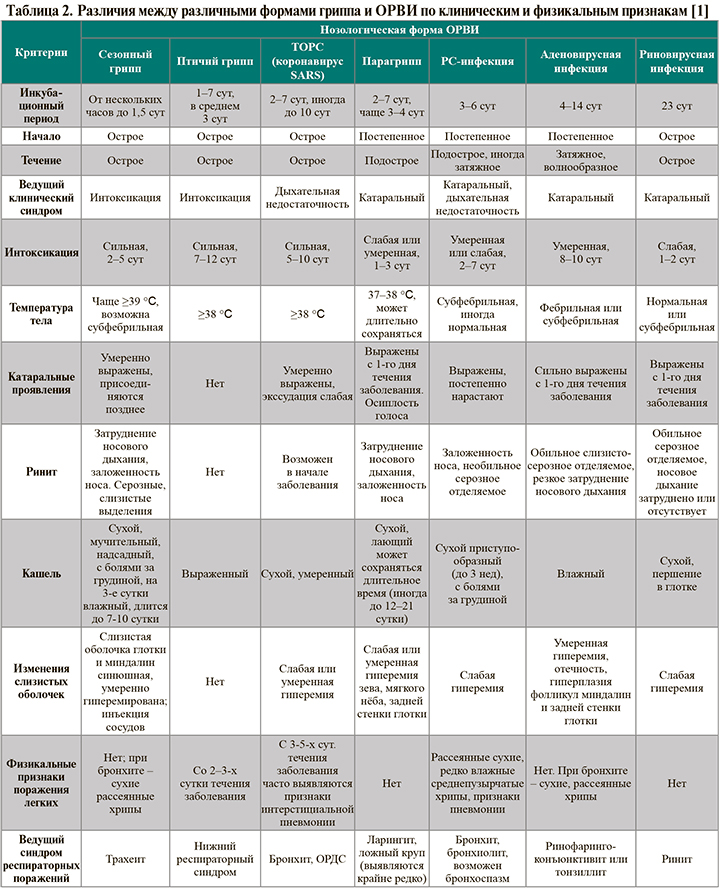
• Пациентам с симптомами ОРВИ рекомендовано выполнение общего (клинического) анализа крови с определением уровня эритроцитов, гематокрита, лейкоцитов, тромбоцитов, лейкоцитарной формулы для диагностики, комплексной оценки степени тяжести болезни, своевременного выявления осложнений и неотложных состояний, исключения осложнений, вызванных бактериальной флорой: УУР – С, УДД – 5 [1]. Наряду с характерными изменениями общего анализа крови, указанными в схеме диагностики, у пациентов с симптомами ОРВИ возможно и наличие изменений, схожих с бактериальными инфекциями: лейкоцитоз, сдвиг лейкоцитарной формулы влево, повышение скорости оседания эритроцитов (СОЭ) [1].
• Пациентам с симптомами ОРВИ рекомендовано выполнение общего (клинического) анализа мочи для выявления почечной дисфункции, декомпенсации сопутствующих заболеваний: УУР – С, УДД – 5 [1]. Если при неосложненном течении ОРВИ патологических изменений в анализе мочи не наблюдается, то при выраженной лихорадке, интоксикационном синдроме возможны увеличение плотности мочи, невыраженные лейкоцитурия, протеинурия, цилиндрурия. Все эти признаки, впрочем, имеют транзиторный характер и исчезают при нормализации температуры тела и купировании проявлений общей инфекционной интоксикации.
• Всем лицам с симптомами ОРВИ рекомендовано проведение молекулярно-генетического исследования методом полимеразной цепной реакции (ПЦР) на возбудителя COVID-19 или экспресс-тест на COVID-19 для проведения дифференциальной диагностики: УУР – С, УДД – 5 [1].
• Лицам с симптомами гриппоподобного заболевания рекомендовано определение РНК вирусов гриппа A и B в мазках со слизистой оболочки носоглотки методом ПЦР для своевременного назначения этиотропной терапии гриппа в случае положительного теста: УУР – С, УДД – 5 [1]. Совокупность клинических и физикальных признаков, позволяющих заподозрить у пациента грипп, а не другое ОРВИ, отражена в таблице 2. ПЦР – наиболее эффективный метод специфической лабораторной верификации гриппа, позволяющий обнаружить нуклеиновые кислоты вируса в среднем до 7 дней, и максимум – до 2 нед от начала заболевания (при условии сохранении признаков поражения верхних дыхательных путей). Результаты получают в течение 4–6 ч после представления образца.
• По особым показаниям, включающим проживание в эпидемическом очаге вирусных инфекций, тяжелое течение заболевания, пожилой возраст, угрозу развития острого респираторного дистресс-синдрома, пациентам с симптомами ОРВИ на амбулаторном этапе рекомендовано молекулярно-биологическое исследование мазков со слизистой оболочки носои ротоглотки на вирус гриппа, парагриппа, риновирусы, аденовирус, респираторно-синцитиальный вирус, коронавирусы 229E, OC43, NL63, HKUI, бокавирус, метапневмовирус: УУР – С, УДД – 5 [1].
6
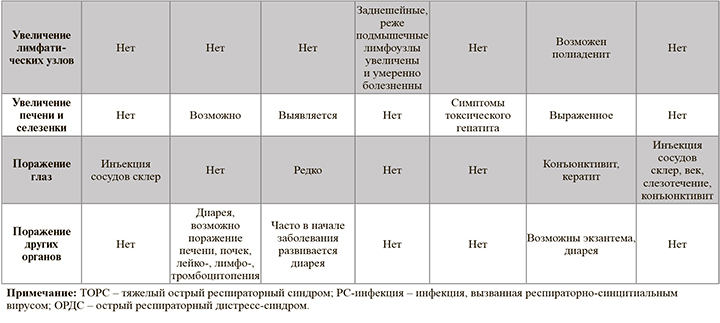
• Для ранней диагностики респираторных нарушений пациентам с ОРВИ рекомендовано выполнение пульсоксиметрии с измерением SpO2: УУР – С, УДД – 5 [1]. Это простой и надежный скрининговый метод, позволяющий выявлять пациентов с гипоксемией, нуждающихся в респираторной поддержке, и оценивать ее эффективность.
• Рекомендована прицельная рентгенография органов грудной клетки пациентам с явлениями бронхита (для исключения очаговой пневмонии) и наличием физикальных признаков поражения легочной ткани (верификация пневмонии): УУР – С, УДД – 5 [1].
• Пациентам с затруднением носового дыхания при подозрении на синусит, вызванный присоединением бактериальной флоры, рекомендуется рентгенография придаточных пазух носа для своевременной консультации отоларинголога и оказания специализированной помощи: УУР – С, УДД – 5 [1]. Согласно наблюдениям, это осложнение наблюдается в 0,5–2% случаев ОРВИ у взрослых. При этом патологические изменения придаточных пазух носа не всегда служат подтверждением их бактериального поражения. Заподозрить бактериальный (а не вирусный) синусит позволяют [2]:
– наличие ≥3 следующих признаков: гнойное отделяемое из носа или отделяемое только из одной половины носа любого характера в течение ≥3 дней; головные боли/ощущение давления в области лица в месте проекции верхнечелюстных или лобных пазух; температура тела ≥38 °C; усиление выраженности симптомов синусита после временного улучшения; лейкоцитоз (>15×109/л);
– выраженные симптомы на момент начала заболевания, персистирующие в течение 3–4 дней, клинические признаки развития гнойно-септических орбитальных процессов или внутричерепных осложнений.
• Регистрация электрокардиограммы рекомендована пациентам с тяжелым течением ОРВИ (особенно лицам пожилого и старческого возраста) для оценки сердечной деятельности, диагностики нарушений ритма сердца на фоне интоксикационного синдрома: УУР – С, УДД – 5 [1].
7
При легком/умеренном неосложненном течении ОВРИ показано амбулаторное лечение [1]. Критериями тяжелого/среднетяжелого осложненного течения ОРВИ, требующего решения о госпитализации пациента/консультации узких специалистов, служат обострения хронических заболеваний, развитие специфических осложнений, осложнений, вызванных вторичной микрофлорой (табл. 3).
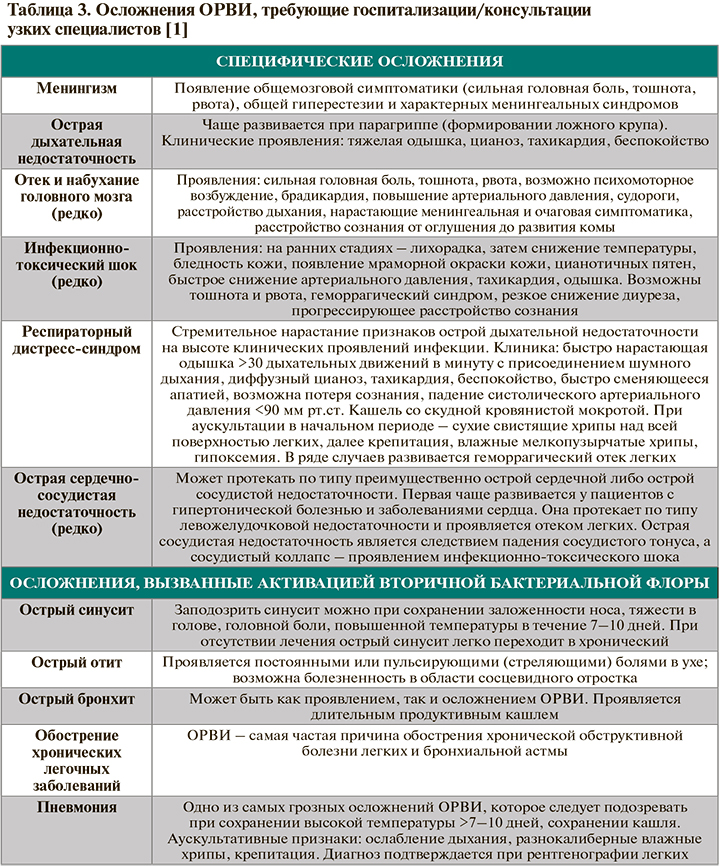
Лечение
1
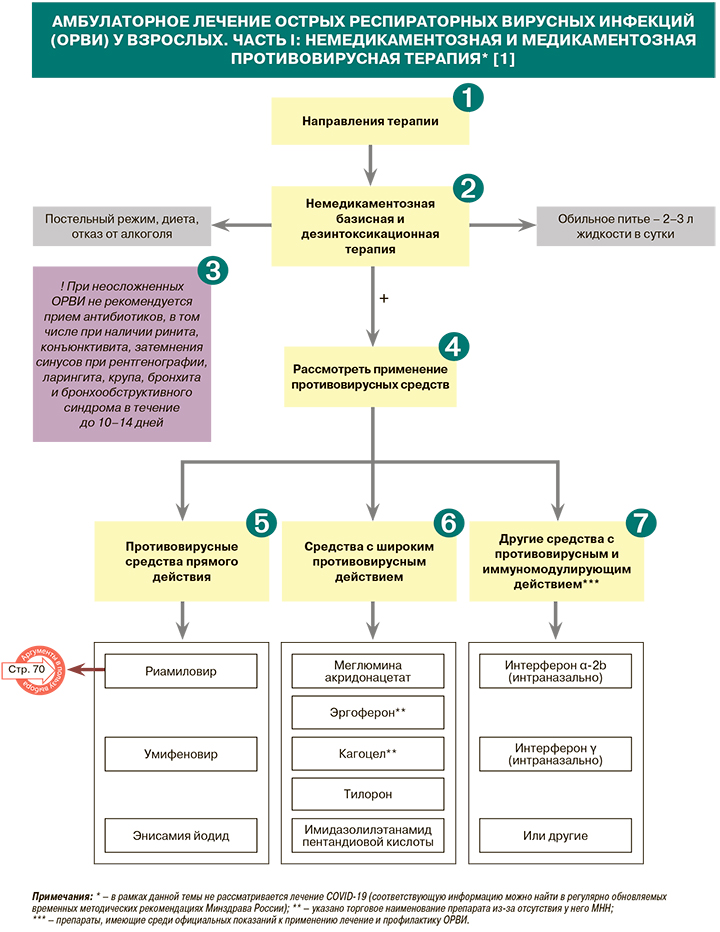
При выборе тактики лечения ОРВИ необходимо учитывать следующие факторы: период заболевания; тяжесть заболевания; клиническую форму заболевания; ведущие клинические проявления и особенности течения заболевания с учетом признаков иммунодефицита (хронический алкоголизм, истощение, тяжелая сопутствующая патология, пожилой возраст); возраст больного; наличие и характер осложнений; доступность и возможность выполнения лечения в соответствии с необходимым видом оказания медицинской помощи [1].
2
• Всем пациентам с симптомами ОРВИ независимо от тяжести течения заболевания рекомендуется обязательное проведение базисной терапии с целью создания лечебноохранительного режима: УУР – С, УДД – 5 [1].
• В диетический рацион при ОРВИ включают легко усвояемые продуты, богатые витаминами (нежирные сорта мяса, рыбы, молочные продукты, фрукты, овощи, соки, компоты). Запрещается алкоголь в любых видах [1].
• Всем пациентам с симптомами ОРВИ рекомендуется проведение дезинтоксикационной терапии для купирования синдрома интоксикации: УУР – С, УДД – 5 [1]. При легкой и средней степени тяжести заболевания проводится пероральная дезинтоксикация в объеме 2–3 л жидкости в сутки. В качестве питья можно использовать некрепко заваренный чай с молоком, медом, вареньем, отвар шиповника, свежеприготовленные фруктовые и ягодные соки, компоты, щелочные минеральные воды [1].
3
Не рекомендуется применение антибактериальных препаратов системного действия при неосложненных ОРВИ, в том числе при наличии ринита, конъюнктивита, затемнения синусов при рентгенографии, ларингита, крупа, бронхита и бронхообструктивного синдрома в течение до 10–14 дней во взрослой и детской практике: УУР – А, УДД – 1 [1, 3].
4
Пациентам с симптомами ОРВИ рекомендовано назначение противовирусных препаратов для прекращения репликации вирусов: УУР – С, УДД – 5 [1]. Целесообразность назначения этой группы лекарственных средств определяется врачом индивидуально для каждого пациента [1].
5
• Пациентам с симптомами ОРВИ рекомендовано использование препаратов с прямым противовирусным действием для подавления репликации вирусов: риамиловира (УУР – С, УДД – 1); умифеновира (УУР – С, УДД – 2); энисамия йодида (УУР – С, УДД – 2) [1].
• Риамиловир [1, 4, 5] обладает широким спектром противовирусной активности в отношении РНК-содержащих вирусов, благодаря подавлению синтеза вирусных РНК и репликации геномных фрагментов. Лечение риамиловиром необходимо начать не позднее второго дня от появления клинических симптомов болезни: внутрь, независимо от приема пищи по 1 капсуле (250 мг) 3 раза/сут (суточная доза 750 мг) в течение 5 дней, при необходимости до 7 дней.
• Риамиловир противопоказан при гиперчувствительности к компонентам препарата, беременности, в период грудного вскармливания [1].
• Умифеновир [1] cпецифически подавляет in vitro возбудителей ОРВИ – коронавирус, ассоциированный с тяжелым острым респираторным синдромом (ТОРС), риновирус, аденовирус, респираторно-синцитиальный вирус и вирус парагриппа, а также вирусы гриппа А и В, включая высокопатогенные подтипы A(H1N1)pdm09 и A(H5N1). В исследованиях in vitro препарат специфически подавляет вирус SARSCoV-2. Рекомендованная схема назначения препарата: 200–800 мг/сут в 4 приема перорально, курс – 5 дней.
• Умифеновир противопоказан при гиперчувствительности к компонентам препарата, в I триместре беременности [1].
• Рекомендованная схема назначения энисамия йодида [1] – по 500 мг 3 раза/сут перорально, курс – 5–7 дней. Он противопоказан при гиперчувствительности к компонентам препарата, дефиците лактазы, непереносимости лактозы, глюкозногалактозной мальабсорбции, дефиците сахаразы/изомальтазы, непереносимости фруктозы, беременности и периоде грудного вскармливания, аллергических реакциях в анамнезе, тяжелых органических поражениях печени и почек.
6
• Пациентам с симптомами ОРВИ рекомендовано использование препаратов с широким противовирусным действием: меглюмина акридонацетата (УУР – В, УДД – 1); эргоферона (УУР – С, УДД – 2); кагоцела (УУР – С, УДД – 3); тилорона (УУР – С, УДД – 3); имидазолилэтанамида пентандиовой кислоты (УУР – С, УДД – 5) [1].
• Меглюмина акридонацетат [1, 6] относится к индукторам интерферонов. Рекомендованная схема применения препарата для лечения ОРВИ – по 4 таблетки однократно на 1, 2, 4, 6, 8-е сутки (всего 20 таблеток). Противопоказан при гиперчувствительности к компонентам препарата, беременности, в период лактации [1].
• Эргоферон (антитела к гамма-интерферону афинно очищенные) [1, 7] обладает противовирусным, иммуномодулирующим, противовоспалительным и антигистаминным действием, может назначаться в виде монотерапии либо в сочетании с другими средствами противовирусного, антибактериального, патогенетического и симптоматического действия. Первые 2 ч принимают по 1 таблетке каждые 30 мин (всего 5 таблеток), затем в течение первых суток осуществляют еще 3 приема через равные промежутки времени. Со вторых суток и далее препарат принимают по 1 таблетке 3 раза/сут до полного выздоровления [1].
• Эргоферон не рекомендован при врожденной галактоземии, синдроме мальабсорбции глюкозы или галактозы, врожденной лактазной недостаточности. У беременных и в период лактации эффективность и безопасность препарата не изучались [1].
• Кагоцел [1] относится к индукторам интерферонов, обладает опосредованным противовирусным действием на вирусы гриппа. Рекомендованная схема назначения препарата: перорально по 24 мг (2 таблетки) 3 раза/сут в первые 2 дня, затем по 12 мг (1 таблетка) 3 раза/сут в течение 2 дней (курсовая доза – 216 мг, 18 таблеток) до 4-го дня болезни или в течение 5–7 дней в период реконвалесценции. Для достижения лечебного эффекта препарат следует принимать не позднее 4-го дня заболевания [1].
• Кагоцел противопоказан при гиперчувствительности к компонентам препарата, беременности, в период лактации, дефиците лактазы, непереносимости лактозы, глюкозо-галактозной мальабсорбции [1].
• Тилорон [1] относится к индукторам интерферонов. Стимулирует образование в организме интерферонов всех типов (альфа, бета, гамма и лямбда), усиливает антителообразование, уменьшает степень иммунодепрессии, восстанавливает соотношения T-супрессоров и T-хелперов. Обладает иммуномодулирующим и противовирусным эффектом. Рекомендован к применению в составе комплексной терапии. Рекомендованная схема применения для лечения ОРВИ и гриппа – по 125 мг/сут в первые два дня лечения, затем по 125 мг каждые 48 ч [1].
• Тилорон противопоказан при гиперчувствительности к компонентам препарата, беременности, в периоде лактации [1].
• Механизм действия имидазолилэтанамида пентандиовой кислоты [1] реализуется на уровне инфицированных клеток за счет стимуляции факторов врожденного иммунитета, подавляемых вирусными белками. Препарат усиливает экспрессию интерфероновых рецепторов на клеточной мембране, вызывает повышение уровня интерферона в крови до физиологической нормы, обладает противовоспалительной активностью. Рекомендованная схема применения: по 90 мг 1 раз/сут вне зависимости от приема пищи, длительность лечения – 5–7 дней в зависимости от тяжести состояния. Желательно начинать прием препарата не позднее двух суток с момента начала заболевания [1].
• Имидазолилэтанамид пентандиовой кислоты противопоказан при гиперчувствительности к компонентам препарата, беременности, в периоде лактации, дефиците лактазы, непереносимости лактозы, глюкозо-галактозной мальабсорбции [1].
7
• Назначение прочих противовирусных препаратов и других иммуностимуляторов (кроме вышеназванных) целесообразно с целью профилактики ОРВИ или в первые три дня заболевания, в последующие дни эффективность применения данных препаратов снижается [1, 8, 9]. Рекомендуется использование в схемах комплексной терапии заболевания с целью опосредованного противовирусного действия назальных форм интерферонов – интерферона альфа 2b или интерферона гамма: (УУР – С, УДД – 5) [1].
• Интерферон альфа 2b и интерферон гамма, вводимые интраназально, обладают опосредованным противовирусным действием на вирусы ОРВИ. При интраназальном применении концентрация действующего вещества, достигаемая в крови, не имеет клинической значимости. Препараты используются в схемах комплексной терапии ОРВИ при первых признаках заболевания [1].
• Интерферон альфа 2b назначают интраназально по 3 капли/дозы в каждый носовой ход 5–6 раз/сут (разовая доза – 3000 ME, суточная – 15 000–18 000 ME) в течение 5дней; интерферон гамма применяется интраназально по 2 капли в каждый носовой ход 5 раз/сут (разовая доза – 4000 ME, суточная – 20 000 ME) до 3-го дня от начала болезни или в течение 5–7 дней в период реконвалесценции [1].
8
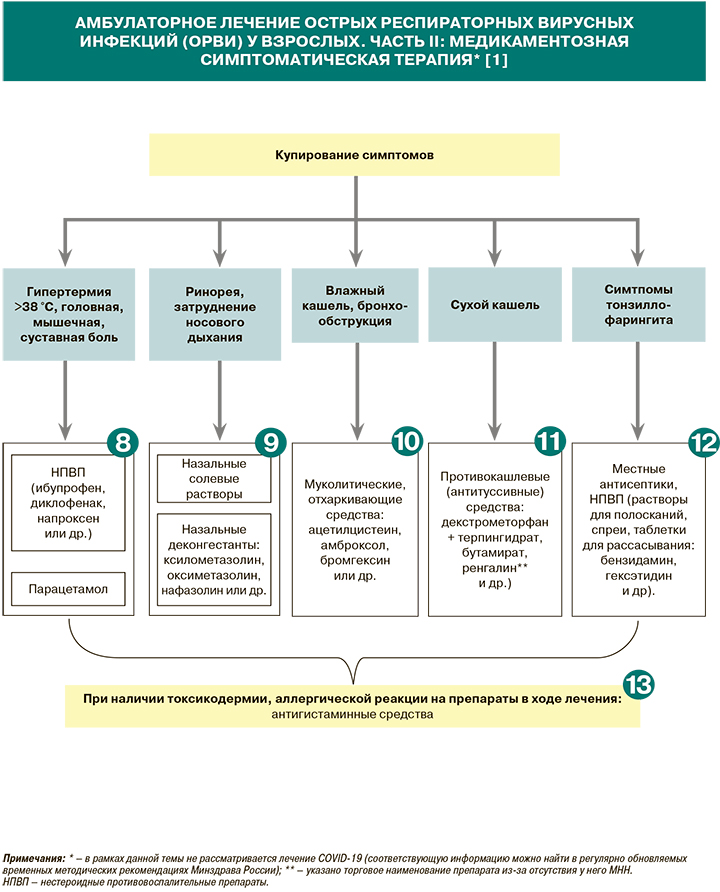
• Пациентам с гипертермией выше 38 °С, мышечными и суставными болями рекомендовано назначение нестероидных противовоспалительных (НПВП) и противоревматических препаратов или анилидов с жаропонижающей, болеутоляющей и противовоспалительной целью: УУР – С, УДД – 5 [1]. Из соответствующих средств возможно назначение диклофенака в суточной дозе 75–150 мг перорально в 2–3 приема курсом до 7 дней, ибупрофена 200–400 мг 3–4 раза/сут в течение 3–10 дней (максимальная суточная доза — 1200 мг), парацетамола по 500–1000 мг до 4 раз/сут (максимальная суточная — 4000 мг). При этом не рекомендуется назначение производных салициловой кислоты вследствие возможных побочных явлений в виде нарушения гемостаза и обострения язвенной болезни желудка и двенадцатиперстной кишки (УУР – С, УДД – 5) [1, 10].
• Наряду с монопрепаратами парацетамола в России в большом количестве представлены его комбинации с противоконгестивными (фенилфэрин) и/или антигистаминными (фенирамин, хлорфенамин, лоратадин) средствами. Кроме уменьшения боли и лихорадки, они способствуют уменьшению отечности слизистых оболочек верхних дыхательных путей [11].
9
• Пациентам с ринореей рекомендуется введение натрия хлорида интраназально 2–3 раза/сут для разжижения секрета, удаления слизи и восстановления работы мерцательного эпителия: УУР – 1, УДД – А [1]. Помимо растворов собственно натрия хлорида (гипотонических и изотонических), назальные солевые препараты представлены в России многочисленными изотоническими и гипертоническими спреями и каплями с морской водой [11].
• Пациентам с выраженным затруднением носового дыхания в комплексной терапии ринита, риносинусита рекомендуется назальное применение адреномиметиков (деконгестантов) для облегчения заложенности носа и восстановления проходимости слуховой трубы курсом не более 5 дней: УУР – С, УДД – 5 [1]. Препараты этой группы (ксилометазолин, оксиметазолин, нафазолин, трамазолин, фенилэфрин) в зависимости от длительности действия вводятся в рекомендованных дозах 2–4 раза/сут в форме спреев или капель [1].
10
• Пациентам с острым бронхитом, обусловленным респираторными вирусами и сопровождающимся бронхообструкцией и влажным кашлем, рекомендовано назначение муколитических и отхаркивающих препаратов, за исключением их комбинаций с противокашлевыми средствами: УУР – С, УДД – 5 [1].
• Кроме монопрепаратов муколитиков (амброксола, ацетилцистеина, бромгексина, эрдостеина), в России доступен ряд комбинированных препаратов, сочетающих амброксол или бромгексин с отхаркивающим средством гвайфенезином и бронхолитиком сальбутамолом. Амброксол также присутствует в готовых комбинациях с гвайфенезином, фенилэфрином и хлорфенамином [11]. При ОРВИ с влажным кашлем муколитические средства принимают в рекомендованных разовых дозах 2–3 раза/сут курсом ≥5 дней (в зависимости от состава) [1].
11
• При лечении ОРВИ пациентам с сухим непродуктивным надсадным кашлем, значительно ухудшающим качество жизни пациента, рекомендуется назначение симпатомиметиков и прочих противокашлевых препаратов: УУР – С, УДД – 5 [1]. Средствами выбора в данном случае являются противокашлевые препараты, содержащие декстрометорфан, например декстрометорфан + терпингидрат, декстрометорфан + фенилэфрин + хлорфенамин и др. [1]. Следует помнить, что декстрометорфан входит в «Список психотропных веществ, оборот которых в Российской Федерации ограничен и в отношении которых допускается исключение некоторых мер контроля в соответствии с законодательством РФ и международными договорами РФ» [12]. Другой широко используемый препарат против сухого кашля – бутамират, отпускаемый без рецепта. Противокашлевые препараты применяют в рекомендованных дозах 3–4 раза/сут [1].
• Не рекомендовано одновременное применение муколитических и противокашлевых препаратов у пациентов с кашлем, так как это может способствовать застою мокроты за счет подавления кашлевого рефлекса: УУР – С, УДД – 5 [1].
12
Пациентам с ОРВИ и признаками фарингита рекомендуется терапия местными средствами в виде полосканий, инсуфляций, ингаляций, таблеток и пастилок для рассасывания с целью уменьшения местного воспаления, выраженности болевого синдрома, профилактики (антисептики) вторичного инфицирования поврежденной слизистой ротоглотки: УУР – С, УДД – 5 [1].
13
При наличии токсикодермии, аллергической реакции на препараты в ходе лечения рекомендуется назначение антигистаминных средств системного действия: УУР – С, УДД – 5 [1]. Как уже отмечалось выше, некоторые антигистаминные компоненты содержатся в составе комплексных симптоматических «противопростудных» препаратов в сочетаниях с парацетамолом, амброксолом, декстрометорфаном [11].



