Нестабильная стенокардия (НС) — наиболее тяжелый период течения ишемической болезни сердца с высоким риском развития инфаркта миокарда (ИМ) и внезапной сердечной смерти (ВСС) [1—5]. Ишемия миокарда запускает целый ряд изменений в сердце, получивших название «сердечно-сосудистый континуум» [6—10]. Появление обширной зоны асинергии миокарда наряду с активацией ренин-ангиотензин-альдостероновой и симпатико-адреналовой систем способствует развитию структурных изменений сердечной мышцы с возможным формированием хронической сердечной недостаточности (ХСН) [11—16].
Особенности морфофункционального ремоделирования миокарда при НС, его прогностическое значение и возможности медикаментозной терапии в настоящее время изучены недостаточно [17—20].
Цель исследования: изучить особенности и прогностическое значение ремоделирования сердца у пациентов с НС.
Материал и методы
Первоначально в исследование были включены 200 больных НС. Диагноз НС устанавливали согласно Национальным рекомендациям научного общества кардиологов: клинические и электрокардиографические признаки острой ишемии миокарда в отсутствие повышения в крови уровня кардиоспецифичных тропонинов. Критерии исключения: возраст старше 70 лет; сахарный диабет; ИМ в анамнезе; наличие экстракардиальных факторов, усугубляющих острую коронарную недостаточность (гипертиреоз, анемия, интоксикации, полицитемии и т.д.); тяжелые хронические заболевания; ХСН III—IV функционального класса по классификации Нью-Йоркской ассоциации сердца; фибрилляция предсердий.

При поступлении в стационар (кардиологическое отделение Республиканской больницы №2 Махачкалы) все больные были подразделены в зависимости от диагноза на имеющих НС IB класса или IIB—IIIB (по классификации Е. Braunwald [21]). Пациенты каждого из классов были рандомизированы в начале наблюдения методом закрытых конвертов (в каждом конверте находились числа от 1 до 100; при вытягивании четного числа пациента относили к группе вмешательства, нечетного — к группе сравнения) на равные группы вмешательства (в) и сравнения (с). Согласно протоколу исследования, всем пациентам исходно (на госпитальном этапе), через 1 год и через 2 года после начала наблюдения проводили оценку динамики клинического состояния (в том числе по шкале TIMI), эхокардиографию — ЭхоКГ (с импульсно-волновым и тканевым допплером), суточное мониторирование электрокардиограммы (ЭКГ), определение уровней общего холестерина (ХС), ХС липопротеидов низкой плотности (ЛНП), ХС липопротеидов высокой плотности (ЛВП) [22] и С-реактивного белка (СРБ). В течение всего наблюдения контроль состояния пациентов проводили дистанционно (по телефону) и при помощи активных посещений в установленные сроки (через 1 и 2 года) пациентов приглашали на обследование.
В процессе наблюдения из исследования выбыли 5 человек (3 отказались от дальнейшего участия в исследовании, 2 — по причине побочных явлений). Окончательно в исследовании участвовали 195 больных НС (табл. 1): 112 (57%) мужчин и 83 (43%) женщины, средний возраст 57,8±9,8 года. Группу контроля составили 23 практически здоровых лиц, средний возраст 48,9±9,7 года.
Из 195 обследованных досрочно закончили исследование 29: 12 — умерли, у 17 развился ИМ. Таким образом, по итогам исследования проанализированы лабораторно-инструментальные данные 166 пациентов следующих групп: 1в — 45 больных НС IB класса, которым проводилась следующая терапия: ацетилсалициловая кислота — АСК (98%, средняя доза — 87,3 мг/сут), периндоприл, небиволол и симвастатин; 1с — 44 больных НС IB класса, которым проводилась терапия по месту жительства: ацетилсалициловая кислота (87%, средняя доза — 79,1 мг/сут), β-адреноблокаторы у 52% больных (чаще атенолол, средняя доза — 45,8 мг/сут), ингибиторы ангиотензинпревращающего фермента (АПФ) у 37% больных (чаще лизиноприл, эналаприл, средняя доза — 9,7 мг/сут); статины больные этой группы не получали; 2в — 41 больному НС IIB—IIIB класса проводили терапию периндоприлом, небивололом, симвастатином и АСК (100%, средняя доза — 94,9 мг/сут); 2с — 36 больных НС IIB—IIIB класса, лечившихся по месту жительства: АСК (96%, средняя доза — 90,2мг/сут), β-адреноблокаторы – у 78% больных (чаще атенолол, средняя доза — 55,1мг/сут), ингибиторы АПФ – у 40% больных (чаще лизиноприл, эналаприл, средняя доза — 12,7мг/сут); статины больные этой группы не получали.
Больные групп сравнения (1с и 2с) получали лечение, назначенное терапевтом или кардиологом по месту жительства (в районных поликлиниках), которое не включало периндоприл, небиволол и симвастатин. Пациентам групп вмешательства (1в и 2в) на стационарном этапе лечения и после выписки в течение 2 лет назначали АСК, периндоприл с титрованием дозы от 2 мг до 5 мг/сут, небиволол с титрованием дозы от 1,25 мг до 5 мг/сут, симвастатин с титрованием дозы от 10 мг до достижения целевых уровней общего ХС<4,5 ммоль/л и ХС ЛНП<2,5 ммоль/л.
Типы ремоделирования левого желудочка (ЛЖ) определяли с помощью ЭхоКГ по индексу массы миокарда ЛЖ (ИММЛЖ) и относительной толщине стенок ЛЖ (ОТСЛЖ), согласно классификации A. Ganau: концентрическое ремоделирование — ИММЛЖ в пределах нормы, ОТСЛЖ≥0,45; концентрическая гипертрофия — ИММЛЖ повышен (>115 г/м2 у мужчин и >95 г/м2 у женщин), ОТСЛЖ≥0,45; эксцентрическая гипертрофия — ИММЛЖ повышен, ОТСЛЖ<0,45; нормальная модель сердца — оба показателя в норме.
Статистический анализ полученных данных проводили с использованием программы Statistica 6.1. Анализ распределения переменных выполняли с помощью критерия Шапиро—Уилка. Данные представлены в случае нормального распределения в виде среднего арифметического и стандартного отклонения (М±SD), при распределении, отличном от нормального, — в виде медианы (Ме) и квартильных интервалов (25-й процентиль; 75-й процентиль). Для параметрических переменных статистическую значимость различий вычисляли с использованием t-критерия Стьюдента для зависимых и независимых выборок, при оценке связи между показателями определяли линейный коэффициент корреляции Пирсона. В отсутствие нормального распределения значений для сравнения совокупностей использовали непараметрические критерии Манна—Уитни и Вилкоксона, для оценки связи между показателями — коэффициент ранговой корреляции Спирмена. Уровнем статистической значимости был принят р<0,05.
Результаты
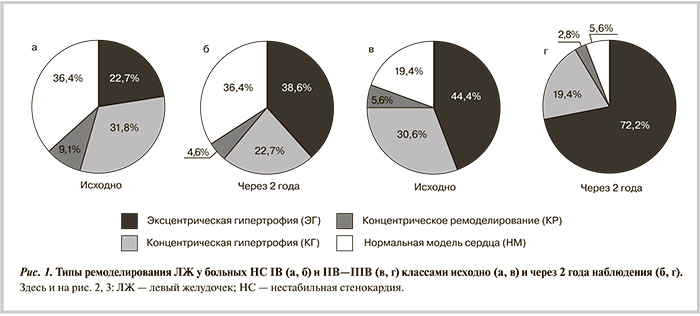
При оценке типов ремоделирования ЛЖ выявлены статистически значимые различия между группами пациентов с НС различных классов. В группе с НС IB класса в начале наблюдения (непосредственно после эпизода НС) преобладали концентрическая гипертрофия (31,8%) и нормальная модель сердца (36,4%); эксцентрическая гипертрофия встречалась в 22,7% случаев. В группе пациентов с НС IIB—IIIB класса чаще регистрировался дезадаптивный эксцентрический вариант гипертрофии — в 44,4%; редко наблюдалась нормальная модель ЛЖ (19,4%); концентрическая гипертрофия отмечалась примерно с той же частотой (30,6%), как и среди пациентов с впервые возникшей и прогрессирующей стенокардией (НС IB класса, рис. 1).
В течение 2 лет наблюдения отмечено, что ишемическое ремоделирование миокарда у пациентов обеих групп происходило с увеличением доли эксцентрической гипертрофии ЛЖ (до 38,6% — при IB, и до 72,2% — при IIB—IIIB классе). Однако характер изменения модели строения ЛЖ у пациентов разных групп различался. При НС IIB—IIIB класса (стенокардия покоя) рост доли эксцентрической гипертрофии ЛЖ осуществлялся в основном за счет перехода из концентрической (рис. 1).
В увеличении доли дилатированной модели ЛЖ у больных НС IB класса трудно выявить закономерности; с уверенностью можно констатировать лишь то, что за период двухлетнего наблюдения статистически значимо увеличилось число пациентов с эксцентрической гипертрофией миокарда ЛЖ (р=0,038). Следует обратить внимание на высокие темпы прироста эксцентрической гипертрофии миокарда среди пациентов с НС IB класса — увеличение в 1,7 раза в течение 2 лет, что сопоставимо с показателями при НС IIB—IIIB класса (в 1,6 раза).
Уже исходно у всех пациентов с НС статистически значимо бóльшими, чем в группе контроля, были толщина стенок ЛЖ, ИММЛЖ и систолический миокардиальный стресс (МС). При НС IIB—IIIB класса, кроме того, превалировали конечные систолические (КСР) и конечные диастолические (КДР) размеры ЛЖ и индекс сферичности (ИС), что свидетельствует о расширении полости ЛЖ и нарушении его нормальной геометрии. В начале наблюдения более выраженные патологические сдвиги структурно-функциональных параметров миокарда были связаны с более тяжелыми формами НС. Так, при НС IIB—IIIB класса по сравнению с НС IB класса выявлены статистически значимое расширение полости ЛЖ (КДР 52,1±0,47 и 46,4±0,48 мм соответственно; КСР 33,6±0,47 и 29,8±0,48 мм соответственно), более высокие ИММЛЖ (108,7 и 99,3 г/м2 соответственно), а также МС (148,8 и 126,5 дин/см2 соответственно) и ИС (0,76±0,08 и 0,70±0,09 соответственно; р<0,05 при всех сравнениях).
Через 1 год наблюдения у пациентов с НС IB класса статистически значимо изменилось только значение МС — увеличилось на 10,2% (р<0,001), отмечена тенденция к увеличению полости и массы ЛЖ. При НС IIB—IIIB класса произошло некоторое утолщение стенок (толщина межжелудочковой перегородки — ТМЖП на 2,9%, толщина задней стенки — ТЗС ЛЖ на 4%) и статистически значимое расширение ЛЖ (КДР ЛЖ на 6,1%, КСР ЛЖ на 10,7%; р<0,05) с увеличением ИММЛЖ на 17,4% и МС на 12,2% (р<0,05).
В конце двухлетнего наблюдения расширение полости ЛЖ зарегистрировано как при НС IB класса (КСР на 9,7%, КДР на 6,9%), так и при НС IIB—IIIB класса (КСР на 20,8%, КДР на 10,4%). В обеих группах также статистически значимо увеличивались ИММЛЖ и МС, причем более выражено у лиц с НС IIB—IIIB класса, у которых помимо этого отмечены увеличение ИС на 9,2% (в 3,2 раза больше, чем в группе НС IB класса) и уменьшение ОТСЛЖ на 7,7% (в 1,6 раза по сравнению с группой НС IB класса; р<0,05 при всех сравнениях).
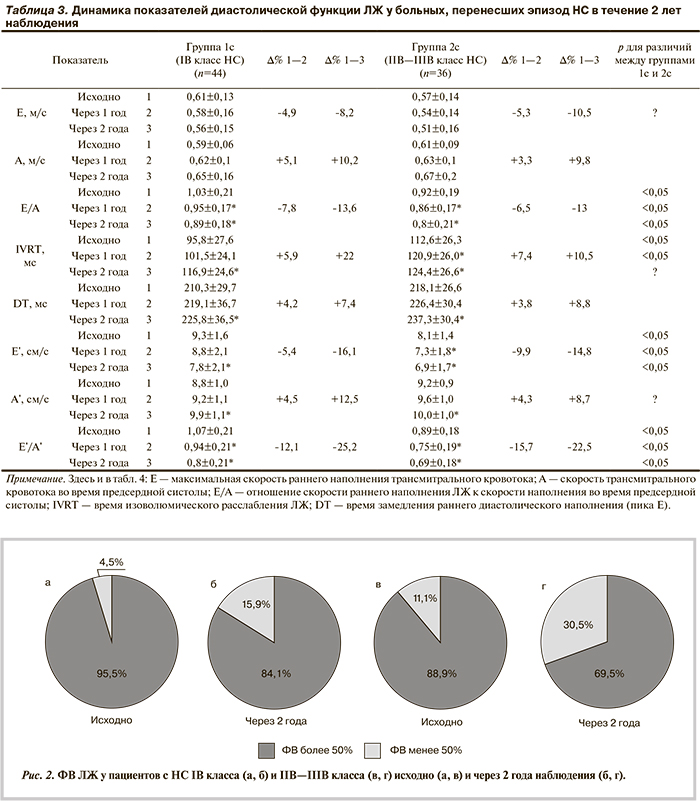
 При оценке систолической функции ЛЖ (табл. 2) обнаружен выраженный рост конечного систолического объема (КСО) ЛЖ, статистически значимый для пациентов обоих классов НС (р<0,05) уже в течение 1 года. Снижение фракции выброса (ФВ) ЛЖ подтверждалось только через 2 года наблюдения.
При оценке систолической функции ЛЖ (табл. 2) обнаружен выраженный рост конечного систолического объема (КСО) ЛЖ, статистически значимый для пациентов обоих классов НС (р<0,05) уже в течение 1 года. Снижение фракции выброса (ФВ) ЛЖ подтверждалось только через 2 года наблюдения.
Систолическая функция ЛЖ в большей степени изменяется у больных тяжелой формой НС. Средние конечный диастолический объем (КДО) и КСО ЛЖ были увеличены у пациентов с НС IIB—IIIB класса по сравнению с группой НС IB класса еще на стационарном этапе (р<0,05), а к концу наблюдения у этой группы больных статистически значимо меньшими стали также ФВ ЛЖ и фракция укорочения. Кроме того, в течение 1 года происходило увеличение КДО ЛЖ (но выраженность его почти в 2 раза меньше, чем рост КСО), а одновременное увеличение ударного объема (УО) и ударного индекса (УИ) свидетельствует о напряжении компенсаторных механизмов сохранения сердечного выброса.
За время исследования доля пациентов со сниженной ФВ ЛЖ (<50%) увеличилась в 3,5 раза в группе НС IB класса и в 2,7 раза в группе НС IIB—IIIB класса (рис. 2). Ухудшение насосной функции чаще развивалось в течение 2-го года наблюдения, тогда же появлялись новые случаи клинически выраженной ХСН.
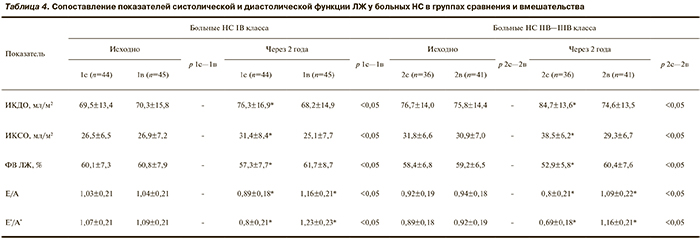
Отношения диастолических пиков наполнения и расслабления (Е/А и E′/A′) были наиболее чувствительными показателями при динамическом исследовании диастолической функции (табл. 3). У пациентов, перенесших эпизод НС IB класса, через 1 год статистически значимо снизились соотношения пиков наполнения и расслабления ЛЖ (Е/А — на 7,8%, E′/A′ — на 12,1%), темпы снижения не уменьшились и через 2 года. Прогрессирование диастолической дисфункции у пациентов с НС IIB—IIIB класса в течение 1 года помимо этого сопровождалось статистически значимым увеличением времени изоволюметрического расслабления (IVRT) и снижением пика E′; изменения прогрессировали в течение всего периода наблюдения.
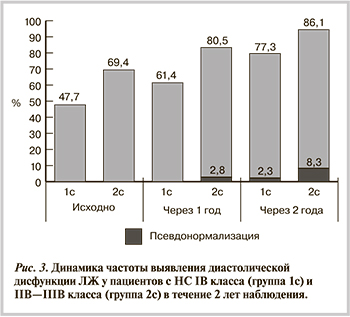
Группы пациентов с НС разных классов статистически значимо различались по тяжести и распространенности диастолической дисфункции (рис. 3). Уже через 1 год у больных НС IIB—IIIB класса встречался более тяжелый II ее тип (псевдонормализация), доля которого увеличивалась к концу исследования. В группе пациентов с НС IB класса через 2 года была высокая частота нарушения расслабления ЛЖ в диастолу — увеличение в 1,7 раза (в группе с НС IIB—IIIB класса — в 1,4 раза). В конце 2-летнего наблюдения число больных НС IIB—IIIB класса и нормальным типом диастолического заполнения ЛЖ было крайне низким — 2 (5,6%) — ниже в 5,5 раза по сравнению с исходным.
В группах вмешательства (1в и 2в) с применением периндоприла, небиволола и симвастатина наблюдались обратные изменения (по сравнению с группами 1с и 2с) небольшой выраженности: в течение 2 лет после выписки не выявлено прогрессирования патологической перестройки миокарда ЛЖ (табл. 4). Положительная динамика была наиболее выражена у больных тяжелой НС IIB—IIIB класса — стенокардией покоя.
В группе 1в (IB класс НС) размеры и толщина стенок ЛЖ уменьшались умеренно, не достигая уровня статистической значимости даже к концу 2-го года: КДР ЛЖ — на 2,8%, ТМЖП — на 2,0%, ТЗСЛЖ осталась на исходном уровне. Статистически значимым было только снижение КСР ЛЖ (на 8,5%; р<0,001). При сравнении с группой 1с статистически значимые различия КДР и ТМЖП достигались через 2 года (КСР ЛЖ — через 1 год). Уже через 1 год наблюдения статистически значимо меньшим по сравнению с группой 1с стал систолический МС. В группе 2в (IIB—IIIB класс НС) снижение МС также было отмечено через 1 год наблюдения.
Через 1 год отмечались различия между группами 2в и 2с (р<0,05) при сравнении КДР и КСР ЛЖ (предотвращение дилатации полости ЛЖ), ММЛЖ и ИММЛЖ, ИС (предотвращение дезадаптивного ремоделирования и снижения прогностических рисков); через 2 года —ТМЖП и ТЗСЛЖ (предотвращение гипертрофии ЛЖ). Уменьшение средних значений ОТСЛЖ при сравнении групп 2в и 2с отмечено через 2 года наблюдения (р<0,05).
Обе группы вмешательства (1в и 2в) через 2 года наблюдения отличались от групп 1с и 2с меньшей частотой эксцентрической гипертрофии ЛЖ. Уже в течение 1-го года происходило восстановление диастолической функции ЛЖ — рост отношений Е/А и E′/A′. Систолическая функция сердца в обеих группах вмешательства статистически значимых изменений не претерпела, хотя можно отметить небольшую тенденцию к уменьшению объемов полости ЛЖ (снижение индексов КДО и КСО) и незначительное увеличение ФВ ЛЖ.
По этим показателям в конце исследования различия с группами сравнения также были статистически значимыми вследствие обратных изменений, происходивших в группах 1с и 2с.
Ю.В. Белов и соавт. в своем исследовании [23, 24] установили своеобразный «порог» компенсаторного увеличения (по Франку—Старлингу) КДО ЛЖ на уровне 182,7±3,28 мл, после чего дальнейшее растяжение ЛЖ сопровождается уменьшением его ФВ с сохранным УО. По данным N. Sharpe и R. Doughty [25], около 60% пациентов с ФВ ЛЖ менее 40% не имели явных клинических признаков декомпенсации. Это показано и в нашей работе: в группе пациентов с тяжелой формой НС наряду с постепенным снижением ФВ ЛЖ в течение 1 года (р>0,05) отмечалось увеличение УО ЛЖ, статистически значимое через 1 год наблюдения. Полученные данные свидетельствуют о происходящих нарушениях насосной функции миокарда, которые временно компенсируются увеличением объема изгнания из ЛЖ.
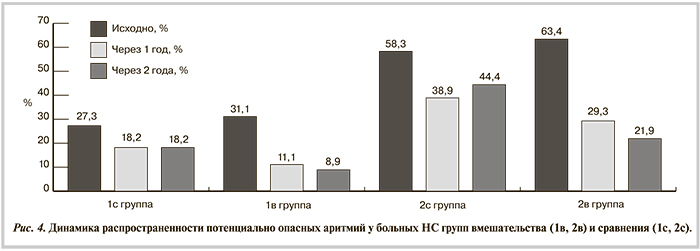
Потенциально опасные аритмии (ПОА — частая политопная, парная, групповая желудочковая экстрасистолия — ЖЭС, эпизоды желудочковой тахикардии — ЖТ) как клиническое проявление электрической нестабильности миокарда встречались статистически значимо чаще у больных НС IIB—IIIB класса (рис. 4), у которых зарегистрировано значимое их снижение в динамике (р<0,05).
Отмечено положительное влияние комплексной терапии (периндоприл, небиволол, симвастатин) в группах вмешательства — динамика уменьшения ПОА была выражена (примерно в 2 раза сильнее, чем в группах сравнения) в начале наблюдения (р<0,05) и имела тенденцию к продолжению в течение 2-го года наблюдения.
По результатам нашей работы установлено, что больные разными формами НС имеют значимые различия (р<0,05) по частоте ПОА, уточному количеству ЖЭС, которые преобладали при НС IIB—IIIB класса. В проспективных наблюдениях C. Brotons и соавт. (225 пациентов с НС) и D.A. Katz и соавт. (457 пациентов с НС) более выраженные изменения ЭКГ и высокая летальность также отмечены в группах с тяжелыми формами НС [26—28].
У пациентов, перенесших эпизод НС IIB—IIIB класса (по сравнению с IB классом), была больше не только выраженность гиперлипидемии (ХС, ХС ЛНП), но и уровень СРБ крови — 6,2±1,9 мг/л (р<0,05), соответствующий значениям высокого сердечно-сосудистого риска. Снижение концентрации СРБ в динамике происходило через 1 год в 1с группе (IB класс), не изменяясь в группе 2с (IIB—IIIB класс НС).
По результатам корреляционного анализа выявлены следующие связи:
- прямая корреляция между эксцентрической гипертрофией ЛЖ и частотой ЖЭС как в группе НС IB класса (r=0,29; р=0,048), так и в группе НС IIB—IIIB класса (r=0,34; р=0,043), а также между наличием эксцентрической гипертрофии ЛЖ и ЖТ в группе больных НС IIB—IIIB класса (r=0,35; р=0,036);
- обратная корреляция между соотношениями Е/А, E′/A′ и суточной длительностью ишемии, в том числе безболевой (r=-0,33; р=0,028 и r=-0,30; р=0,045 соответственно), в группе НС IB класса (r=-0,33; р=0,05 и r=-0,36; р=0,031 соответственно), в группе НС IIB—IIIB класса; ФВ ЛЖ и длительностью безболевой ишемии миокарда (r=-0,35; р=0,038) в группе НС IIB—IIIB класса, ФВ ЛЖ и ПОА в группе НС IB класса (r=-0,31; р=0,039);
- прямая связь между КСО ЛЖ и суточной длительностью ишемии в группах больных НС IB класса (r=0,29; р=0,050) и IIB—IIIB класса (r=0,33; р=0,048), а также между КСО и ПОА в группе НС IB класса (r=0,32; р=0,035);
- прямая корреляция между концентрацией в сыворотке крови СРБ и длительностью безболевой ишемии миокарда у больных НС IIB—IIIB класса (r=0,34; р=0,04), что свидетельствует о важной роли воспаления в патогенезе тяжелых форм НС;
- прямая корреляция между КСР ЛЖ и повторными эпизодами НС (r=0,29; р=0,045), ПОА и летальным исходом (r=0,30; р=0,039) в группе больных НС IB класса.
Анализ результатов наблюдения свидетельствует о высоком риске развития острых коронарных осложнений (ИМ, ВСС, повторные эпизоды НС) у больных в течение 1-го года после перенесенного эпизода НС, а также о высокой частоте развития ХСН и смертности от ее прогрессирования у больных НС IIB—IIIB класса. Выявление ранних маркеров ремоделирования ЛЖ (КСР и КСО ЛЖ, МС, отношения Е/А и E′/A′) в течение 1-го года ассоциировалось с развитием новых случаев ХСН к концу наблюдения.
Пациенты с НС IIB—IIIB класса статистически значимо чаще (по сравнению с группой НС IB класса) достигали комбинированных конечных точек, развития ХСН и повторных эпизодов НС.
Летальность, ИМ, повторные эпизоды НС и частота развития ХСН в группах вмешательства регистрировались примерно в 2 раза реже, чем в группах сравнения (р=0,09).
Выводы
- Признаки ремоделирования миокарда левого желудочка наиболее выражены у больных нестабильной стенокардией IIB—IIIB класса и прогрессируют в течение 1-го года наблюдения после эпизода нестабильной стенокардии по типу формирования эксцентрической гипертрофии левого желудочка. Степень выраженности ремоделирования связана с числом желудочковых экстрасистолий и эпизодов желудочковой тахикардии.
- Дезадаптивный тип ремоделирования — эксцентрическая гипертрофия — чаще встречается при нестабильной стенокардии IIB—IIIB класса. Темпы патологической перестройки левого желудочка одинаково высокие при нестабильной стенокардии IB класса и IIB—IIIB класса. Больные нестабильной стенокардией IB класса, не имея выраженных нарушений строения левого желудочка, являются перспективным контингентом в возможности предотвращения ишемического ремоделирования миокарда на ранних стадиях.
- Уровень С-реактивного белка при нестабильной стенокардии повышен, причем в большей степени у больных нестабильной стенокардией IIB—IIIB класса с выраженным ремоделированием левого желудочка. Выявлена прямая связь между суточной длительностью ишемии (усиливающей электрическую нестабильность миокарда) и уровнем С-реактивного белка.
- У больных нестабильной стенокардией частота неблагоприятных исходов ассоциируется с выраженностью ишемического ремоделирования миокарда. Наибольший риск смерти, развития инфаркта миокарда, повторных эпизодов нестабильной стенокардии обнаружен в течение 1-го года, развития ХСН — 2-го года после перенесенного эпизода нестабильной стенокардии. Риск неблагоприятных исходов выше у больных нестабильной стенокардией IIB—IIIB класса. Выявление ранних эхокардиографических маркеров ремоделирования левого желудочка (увеличение конечного систолического размера и конечного систолического объема левого желудочка, миокардиального стресса, снижение отношений Е/А и E′/A′) ассоциировалось с развитием новых случаев хронической сердечной недостаточности. Выявлена статистически значимо прямая связь между конечным систолическим размером левого желудочка и повторными эпизодами нестабильной стенокардии, частой политопной аритмией и частотой летальных исходов.
- Применение комплексной терапии ацетилсалициловой кислотой, периндоприлом, небивололом и симвастатином у пациентов с нестабильной стенокардией IB и IIB—IIIB класса оправдано в предотвращении ремоделирования левого желудочка, а также в снижении частоты повторных эпизодов нестабильной стенокардии и развития хронической сердечной недостаточности.



