Синдром раздраженного кишечника (СРК) – функциональное расстройство кишечника, при котором боль или дискомфорт в животе связаны с дефекацией, изменениями частоты и характера стула [3, 11]. СРК является психосоциальным расстройством с нарушением висцеральной чувствительности и двигательной активности кишечника, обусловленными или снижением порога восприятия боли, или увеличением интенсивности ощущения болевых импульсов при нормальном пороге их восприятия [4].
Согласно Римским критериям III, СРК характеризуется наличием следующих симптомов: рецидивирующая боль или дискомфорт в животе в течение не менее 3 дней в месяц за последние 3 месяца при общей продолжительности симптомов не менее 6 месяцев, при этом боль:
- уменьшается после дефекации;
- сочетается с изменением частоты стула;
- сочетается с изменением консистенции стула.

ЭПИДЕМИОЛОГИЯ СИНДРОМА РАЗДРАЖЕННОГО КИШЕЧНИКА
Распространенность СРК в мире, по данным различных эпидемиологических исследований, составляет 7–21% (рис. 1) [2]. Сведения о распространенности СРК базируются в основном на результатах крупных исследований, проведенных в США и Великобритании, в то время как эпидемиология этого заболевания в развивающихся странах остается малоизученной [10]. В России, несмотря на большое количество проведенных исследований по проблеме СРК, официальных эпидемиологических данных по распространенности и заболеваемости СРК в доступных источниках до сих пор нет [11]. Большинство пациентов с симптомами СРК не обращаются к врачам потому, что не считают себя больными.
Несмотря на то, что СРК не оказывает влияния на смертность, заболевание может существенно ухудшать качество жизни пациентов и приводит к значительным прямым и непрямым затратам на лечение и диагностику [9]. Симптомы СРК распространены во всех возрастных группах, начало симптомов обычно происходит в молодом возрасте. Средний возраст больных СРК составляет 24–41 год. В большинстве стран мира СРК больше распространен среди женщин, соотношение женщин и мужчин составляет приблизительно 2:1 [10].

ПАТОГЕНЕЗ СИНДРОМА РАЗДРАЖЕННОГО КИШЕЧНИКА
 Патогенез СРК считается многофакторным и включает психосоциальные факторы, нарушения желудочно-кишечной моторики, повышенную чувствительность к сенсорным стимулам, передающимся от стенки кишечника по центральной нервной системе, стресс, кортикотропин-рилизинг гормон, инфекции, нарушения микрофлоры, генетические мутации и активацию иммунной системы стенки кишечника (рис. 2). Факторами, определяющими развитие СРК, являются [2]:
Патогенез СРК считается многофакторным и включает психосоциальные факторы, нарушения желудочно-кишечной моторики, повышенную чувствительность к сенсорным стимулам, передающимся от стенки кишечника по центральной нервной системе, стресс, кортикотропин-рилизинг гормон, инфекции, нарушения микрофлоры, генетические мутации и активацию иммунной системы стенки кишечника (рис. 2). Факторами, определяющими развитие СРК, являются [2]:
- изменения в микрофлоре кишечника;
- кишечная проницаемость;
- иммунная функция кишечника;
- моторика, висцеральная чувствительность;
- взаимодействия мозга и кишечника;
- психосоциальный статус.
В исследованиях, проведенных в последние годы, показано, что пусковым звеном в дебюте СРК, как правило, является стресс, вызывающий появление чрезмерных эмоций. В условиях стресса происходит активация нейропептида (субстанции Р), способствующего появлению воспалительных изменений слизистой оболочки толстой кишки (СОТК) минимального характера. Считается, что воспаление играет основную роль в формировании постинфекционного СРК (ПИ-СРК). Подтверждено, что воспалительный процесс после перенесенной кишечной инфекции может персистировать в течение длительного времени, локализуясь в СОТК и соседних лимфатических узлах. В патогенезе воспаления при ПИ-СРК существенное значение принадлежит гиперплазии и гиперфункции тучных клеток, активации моноцитов, индуцирующих развитие иммунного воспаления [7]. У пациентов с СРК определяется увеличение экспрессии в СОТК индуцибельной NO-синтазы, интерлейкина-1, что также способно инициировать воспалительный процесс. Установлено, что развитие любого типа СРК ассоциируется с гиперплазией энтерохромаффинных клеток, продуцирующих серотонин, мелатонин, а также с высокой экспрессией пептида YY, инфильтрацией СОТК разными клетками воспаления (лимфоциты, макрофаги, плазмоциты). При этом активность воспалительного процесса в СОТК у пациентов с СРК подтверждалась обнаружением высокого количества клеток, иммунопозитивных к основному маркеру воспаления – кальпротектину [6].
 КЛАССИФИКАЦИЯ СИНДРОМА РАЗДРАЖЕННОГО КИШЕЧНИКА
КЛАССИФИКАЦИЯ СИНДРОМА РАЗДРАЖЕННОГО КИШЕЧНИКА
В зависимости от характера изменений стула выделяют четыре возможных варианта СРК [10]:
- СРК с запорами – СРК-З (твердый или фрагментированный стул ≥25%, жидкий или водянистый стул <25% всех актов дефекации).
- СРК с диареей – СРК-Д (жидкий или водянистый стул ≥25%, твердый или фрагментированный стул <25% всех актов дефекации).
- Смешанная форма – СРК-М (твердый или фрагментированный стул ≥25%, жидкий или водянистый стул ≥25% всех актов дефекации).
- Неклассифицируемая форма (недостаточно данных для установления диагноза СРК с запором, СРК с диареей или смешанной формы).
В основу данной классификации положена форма стула по Бристольской шкале, которая легко понимается больными и позволяет быстро идентифицировать характер нарушений стула. При этом следует помнить, что:
- пациенты часто формулируют симптомы, которые могут быть присущи нескольким вариантам;
- симптомы диареи и запора часто неправильно понимаются пациентами с СРК. Так, например, многие пациенты жалуются на «понос», ссылаясь на частое прохождение сформированного стула; в той же самой популяции пациентов «запор» может относиться к любому из целого ряда жалоб, связанных с попыткой акта дефекации, а не просто редкие дефекации;
- состояние кишечника должно оцениваться без использования противодиарейных или слабительных препаратов.
В различных странах мира в клинической практике применяются и другие классификации и варианты СРК [10]:
- основанные на симптомах (СРК с преобладанием кишечной дисфункции; СРК с преобладанием боли; СРК с преобладанием вздутия);
- основанные на пусковом факторе (ПИ-СРК; СРК, индуцированный пищей [постпрандиальный]; стресс-индуцированный СРК).
Однако, за исключением ПИ-СРК, который характеризуется достаточно хорошо, отнесение СРК к любому варианту этой классификации для прогноза или ответа на терапию больных довольно сложный процесс. В России из перечисленных вариантов в практической работе врача чаще используются вариант с преобладанием боли и ПИ-СРК [10] .
 ДИАГНОСТИКА СИНДРОМА РАЗДРАЖЕННОГО КИШЕЧНИКА
ДИАГНОСТИКА СИНДРОМА РАЗДРАЖЕННОГО КИШЕЧНИКА
Диагноз СРК основывается на определении наличия характерных симптомов и исключении отдельных органических заболеваний (табл. 1) [2].
Рассматривая вопрос диагностики СРК, необходимо помнить о его внекишечных проявлениях (табл. 2) [12].
Выявление пациентов с СРК-Д или СРК-З не связано с большими затруднениями. А вот постановка диагноза пациентам с СРК-М представляется достаточно сложной задачей. Подробный анамнез развития СРК-М поможет врачу определить причины, вызвавшие заболевание кишечника. При этом важно учесть все принимаемые пациентом лекарства и пищевые добавки, которые могут вызывать симптомы СРК (табл. 3).
При постановке диагноза СРК следует принимать во внимание то, что наряду с оценкой основных симптомов СРК, должно проводиться диагностическое тестирование на предмет наличия функциональных изменений и исключение органических заболеваний (табл. 4) [2].
Следует также помнить, что постановка диагноза СРК только на основании данных результатов ультразвуковых, эндоскопических или рентгеноконтрастных методов диагностики (за счет «видимых» нарушений моторики) является грубой ошибкой [12].
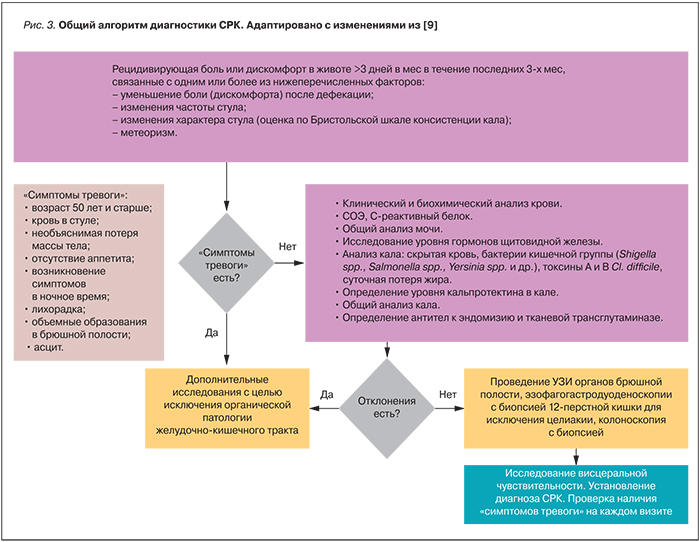
 На рис. 3 представлен общий алгоритм диагностики СРК. В основу этого алгоритма положен принцип исключения основных симптомов заболевания и проведение необходимых дополнительных исследований: клинический и биохимический анализы крови, исследование уровня гормонов щитовидной железы, анализ кала для выявления скрытой крови, бактерий кишечной группы (Shigella spp., Salmonella spp., Yersinia spp. и др.), токсинов А и В Cl. difficile, суточной потери жира, определение уровня кальпротектина в кале, ультразвуковое исследование органов брюшной полости, эзофагогастродуоденоскопия с биопсией 12-перстной кишки для исключения целиакии, колоноскопия с биопсией [9].
На рис. 3 представлен общий алгоритм диагностики СРК. В основу этого алгоритма положен принцип исключения основных симптомов заболевания и проведение необходимых дополнительных исследований: клинический и биохимический анализы крови, исследование уровня гормонов щитовидной железы, анализ кала для выявления скрытой крови, бактерий кишечной группы (Shigella spp., Salmonella spp., Yersinia spp. и др.), токсинов А и В Cl. difficile, суточной потери жира, определение уровня кальпротектина в кале, ультразвуковое исследование органов брюшной полости, эзофагогастродуоденоскопия с биопсией 12-перстной кишки для исключения целиакии, колоноскопия с биопсией [9].
ТЕРАПИЯ СИНДРОМА РАЗДРАЖЕННОГО КИШЕЧНИКА
При лечении больных СРК взаимопонимание в отношениях пациент–врач является краеугольным камнем. Пациента необходимо активно слушать, не перебивая, устанавливать реалистичные ожидания. Использование невербальных методов, таких как зрительный контакт, кивание головой, может помочь построить доверительные отношения с пациентом. Врач должен понять пациента и избежать акцентирования внимания только на желудочно-кишечных симптомах. Важно уверенно поставить диагноз, объяснить пациенту причины заболевания и тактику лечения СРК. Поскольку СРК – это заболевание, основанное на симптоматических нарушениях, лечение может быть направлено на устранение боли, мышечного спазма, метеоризма или купирование кишечных симптомов, включая диарею и запор.
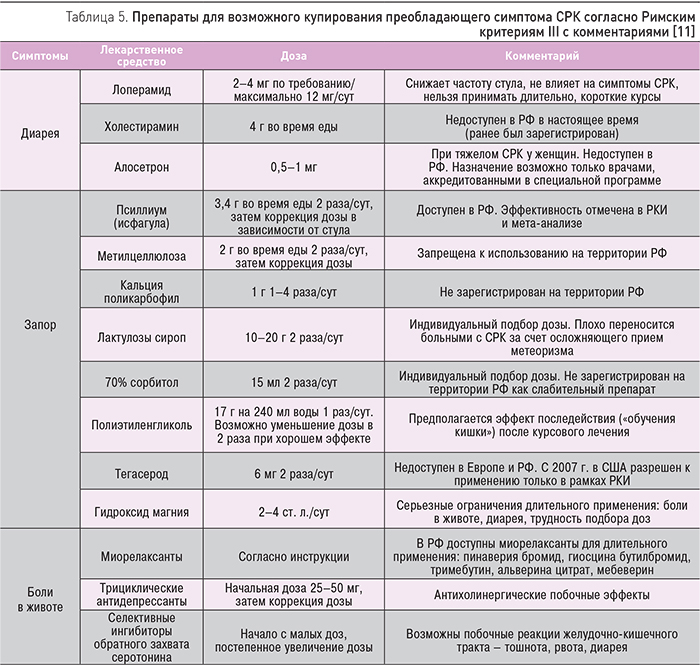
Традиционно первую линию терапии СРК составляют лекарства, направленные на купирование диареи (например, противодиарейные средства, пробиотики) или запор (например, пищевые волокна, легкие слабительные средства). Преимущества этой стратегии заключаются в улучшении функции кишечника, широкой доступности, низкой стоимости и хороших показателях по безопасности. Однако отпускаемые без рецепта лекарственные препараты являются малоэффективными для снижения выраженных симптомов СРК, таких как боль и метеоризм. В 2006 г. с позиций доказательной медицины был предложен исключительно симптоматический подход к терапии СРК (табл. 5), который не всегда позволяет контролировать все симптомы заболевания [11]. Опираясь на данные мета-анализов РКИ, проведенных специальной комиссией Американской коллегии гастроэнтерологов и Кохрейновским сообществом, можно выделить следующие уровни доказательности подходов к лечению больных с СРК [11]:
- диета – индивидуальный подбор – 2С;
- спазмолитики (гиосцин, пинавериум, циметропиум, тримебутин) – 2С;
- псиллиум – 2С;
- полиэтиленгликоль – 2С;
- лоперамид – 2C;
- невсасывающиеся антибиотики – 1B;
- трициклические антидепрессанты – 1B;
- селективные ингибиторы обратного захвата серотонина (SSRI) – 1В;
- психотерапия – 1B.
Обобщая приведенные данные, следует также напомнить, что в настоящее время не существует универсальной комбинации или схемы терапии СРК с доказанной эффективностью и оценкой отдаленных результатов. Но для практикующего врача, регулярно сталкивающегося с лечением больных СРК, абсолютно понятно, что достичь глобального улучшения у этой категории пациентов возможно только при использовании комбинированной фармакотерапии, включающей не менее двух лекарственных средств – спазмолитика и препарата, влияющего на функцию кишечника (запор или понос). Исключение составляет монотерапия трициклическими антидепрессантами или селективными ингибиторами обратного захвата серотонина, при которой за счет комплексного воздействия возможно устранение как боли, так и нарушенной функции кишечника [11].
Как было указано в начале статьи, воспалительные изменения наряду с психологическими расстройствами лежат в основе нарушения моторной, секреторной и эвакуаторной функции кишечника. Исходя из этого, патогенетически оправданным подходом в лечении СРК будет использование препаратов с сочетанной противовоспалительной и анксиолитической активностью.



