ВВЕДЕНИЕ
За период с 1990 по 2019 г. количество случаев сердечно-сосудистых заболеваний (ССЗ) в мире увеличилось почти вдвое: с 271 (95% доверительный интервал (ДИ): 257–285) до 523 млн (95% ДИ: 497–550). При этом наблюдается и рост смертности от ССЗ – с 12,1 (95% ДИ: 11,4–12,6) в 1990 г. до 18,6 млн (95% ДИ: 17,1–19,7) в 2019 г. [1]. Следует отметить, что наибольшее количество сердечно-сосудистых жизнеугрожающих событий в мире, включая нашу страну, регистрируется среди людей трудоспособного возраста [2, 3].
С 1995 по 2012 г. частота госпитализаций среди пациентов в возрасте 18–34 лет увеличилась с 11,2 до 18,0 на 10 000 у мужчин и с 3,8 до 5,8 на 10 000 у женщин. В возрастной группе 35–44 лет тот же показатель у мужчин вырос с 37,7 до 68,2 на 1000, а у женщин – с 24,8 до 35,8 на 10 000 [4].
Кроме того, в России доля умерших вне стационара составляет более 50%. Так, из-за болезней кровообращения в 2014 г. вне стационаров скончались 74,2% (697 809 человек); внутри этой группы в 81,7% случаев (402 288 человек) причиной смерти была ишемическая болезнь сердца (ИБС). Внегоспитальная смертность в нашей стране, по сравнению со странами Западной Европы и Северной Америки, в 3–5 раз выше, а средний возраст россиян, относящихся к этой категории, на 8–12 лет меньше [5].
Количество лет жизни, скорректированных по нетрудоспособности (англ. DALY, сокр. от Disability-adjusted life year), в последние годы увеличилось почти в два раза: с 17,7 (95% ДИ: 12,9–22,5) до 34,4 млн (95% ДИ: 24,9–43,6) [1, 6]. Таким образом, наряду со снижением смертности от ССЗ и вклада болезней этой группы в общий показатель смертности в мире произошло существенное увеличение числа лет, проживаемых кардиологическими больными в состоянии нетрудоспособности.
Развитие и течение ССЗ неизбежно ассоциировано с факторами риска. Среди них наибольший вклад в смертность населения вносит артериальная гипертензия (19% всех случаев смерти в мире), за которой следуют избыточная масса тела и ожирение [7]. Кроме того, в последние годы отмечена тенденция к нарастанию количества лиц трудоспособного возраста с метаболическими нарушениями и абдоминальным ожирением [8].
Существующие данные подтверждают, что абдоминальное ожирение, определяемое по окружности талии (ОТ), служит маркером риска ССЗ, не зависящим от индекса массы тела (ИМТ), а избыточное висцеральное ожирение ассоциируется с кардиометаболическим здоровьем и рассматривается как самостоятельный индикатор неблагоприятных сердечно-сосудистых исходов [9]. Изучение факторов, ассоциированных с абдоминальным ожирением, может значительно улучшить стратификацию риска ССЗ у лиц среднего возраста.
Цель исследования – оценить встречаемость абдоминального ожирения (АО) и его ассоциацию с факторами риска ССЗ у лиц среднего возраста.
МАТЕРИАЛЫ И МЕТОДЫ
Проведено открытое одномоментное сравнительное исследование.
Критерии включения: амбулаторные пациенты в возрасте от 40 до 59 лет, давшие добровольное письменное информированное согласие на участие в исследовании.
Критерии исключения: вторичная артериальная гипертензия (АГ), острый инфаркт миокарда (ИМ), нестабильная стенокардия, острое нарушение мозгового кровообращения в течение последних 3 мес до включения в исследование, постоянная форма фибрилляции предсердий, стадия декомпенсации заболевания с тяжелым течением, беременность и период лактации.
В исследование сплошным методом были включены 111 амбулаторных пациентов. У всех проводился сбор жалоб, оценка анамнеза, физикальный осмотр. АГ верифицировали при офисном уровне артериального давления (АД) ≥140/90 мм рт. ст. и при результате домашнего определения АД ≥135/95 мм рт.ст. не менее чем при трехкратном измерении на двух руках [10, 11]. Лечение АГ и других заболеваний (ИБС, дислипидемия, сахарный диабет) осуществлялось согласно современным рекомендациям и не менялось в течение 1 мес до включения в исследование.
ИМТ ≥30 кг/м2 рассматривался в качестве критерия ожирения [12]. АО определялось при наличии индекса окружности талия/бедро более 0,85 см у женщин и более 1,0 см у мужчин. Дислипидемия верифицировалась при значении общего холестерина (ОХС) >4,9 ммоль/л, и/или уровне липопротеидов низкой плотности (ЛПНП) >3,0 ммоль/л, и/или концентрации липопротеидов высокой плотности (ЛПВП) >1,7 ммоль/л, а также при наличии в анамнезе приема гиполипидемических препаратов. Риск ССЗ определяли по шкале Systematic Coronary Risk Estimation (SCORE) [12]. За величину целевого АД брался его уровень менее 140/90 мм рт.ст., при наличии сахарного диабета – менее 140/85 мм рт.ст. [10].
Эхокардиографическое исследование (ЭхоКГ) у исследуемых пациентов выполнялось в покое в стандартных позициях по общепринятой методике Feigenbaum H. (1986) на аппарате General Electric Vivid 3. Рассчитывалась масса миокарда левого желудочка (ММЛЖ) с последующим учетом веса и индексацией этого показателя на площадь поверхности тела для определения индекса ММЛЖ (ИММЛЖ). Гипертрофию ЛЖ диагностировали при ИММЛЖ >115 г/м2 у мужчин и >95 г/ м2 у женщин [13].
Суточное мониторирование АД (СМАД) проводили по стандартному протоколу на приборе Shiller BR-102 plus [14].
Статистический анализ осуществлялся с помощью программ STATISTICА 10 и SPSS 20. Для описания количественных признаков с нормальным распределением использовали среднее ± стандартное отклонение, сравнение количественных признаков выполняли по ранговому U-критерию Манна–Уитни, качественных – с применением таблиц сопряженности 2×2 по критерию χ2 Пирсона с поправкой Йетса. Для исследования взаимосвязи между непрерывными показателями применялся коэффициент ранговой корреляции Спирмена. Для оценки влияния признака использовался логистический регрессионный анализ с определением отношения шансов (ОШ) и 95% ДИ. Различия считали статистически значимыми при значениях двустороннего p <0,05.
РЕЗУЛЬТАТЫ
Среди амбулаторных пациентов, обратившихся за медицинской помощью по любой причине, АО было выявлено у 57 (51,4%) человек: 24 (42,1%) мужчины и 33 (57,9%) женщины (р=0,134).
Характеристика исследованных пациентов среднего возраста, имеющих и не имеющих АО, представлена в таблице 1.
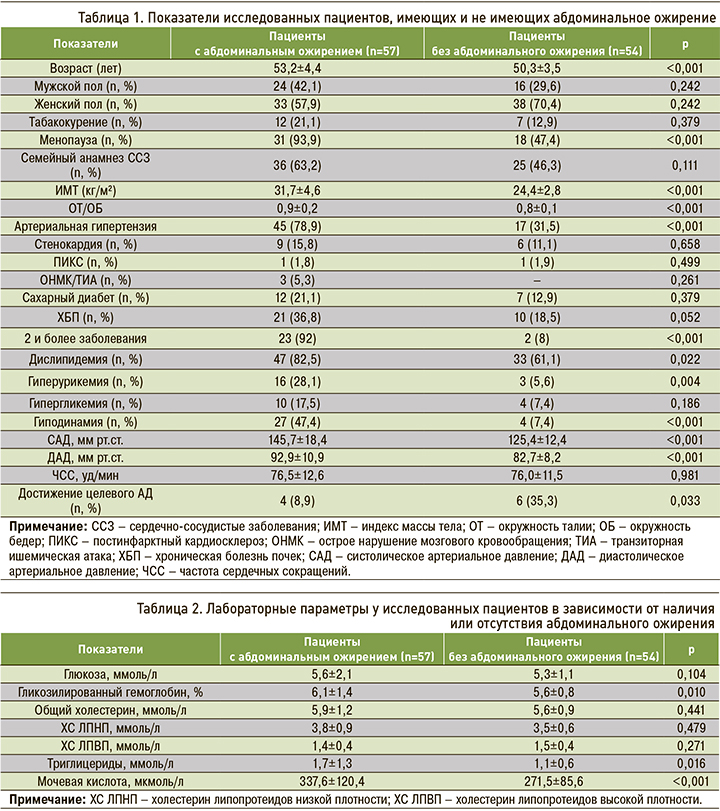
Среди пациентов с АО гипертоническая болезнь I стадии была выявлена у 8 (21,6%), II стадии – у 5 (13,5%), III стадии – у 24 (64,9%) пациентов; АГ 1-й степени имелась у 2 (5,4%), 2-й степени – у 19 (51,4%), 3-й степени – у 16 (43,2%) человек. Среди лиц без АО гипертоническая болезнь I стадии была обнаружена у 6 (35,3), II стадии – у 6 (35,3%), III стадии – у 5 (29,4%) пациентов; АГ 1-й степени страдали 2 (11.8%), 2-й степени – 14 (82,4%), 3-й степени – 1 (5,9%) человек.
Лабораторные параметры пациентов, включенных в исследование, приведены в таблице 2.
Значения суточного мониторирования АД (СМАД) у пациентов в зависимости от наличия или отсутствия АО отражены в таблице 3, эхокардиографические показатели – в таблице 4.
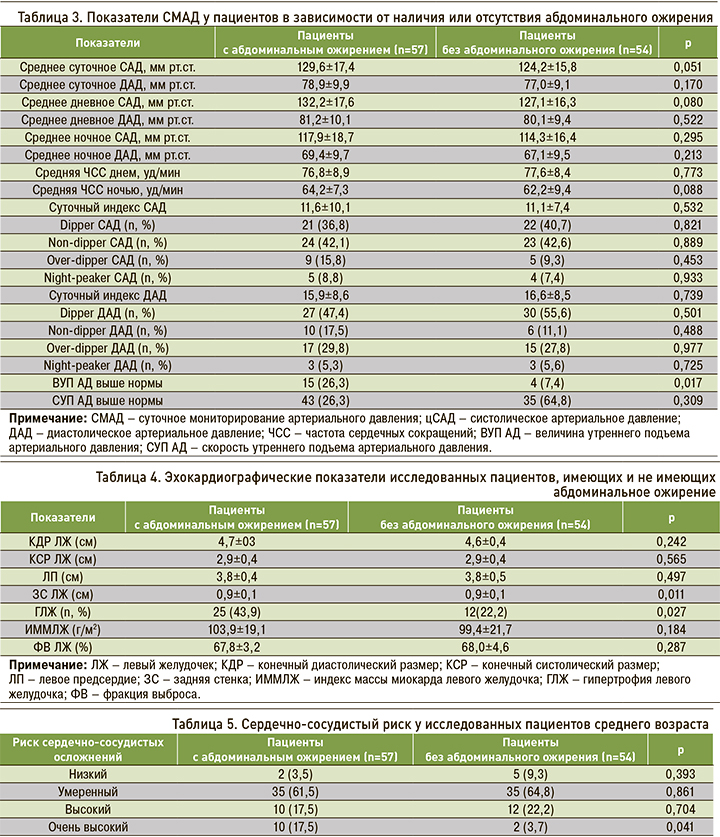
Риск развития ССЗ по шкале SCORE в исследуемой когорте составил 3,9±3,7%. У пациентов с АО этот показатель составил 4,1±4,6%, без АО – 3,4±3,2 (p=0,253), что соответствует умеренно повышенному кардиоваскулярному риску. Очень высокий риск сердечно-сосудистых осложнений чаще выявлялся у лиц с АО (табл. 5).
Корреляционный анализ связи между наличием АО и рядом показателей представлен в таблице 6.
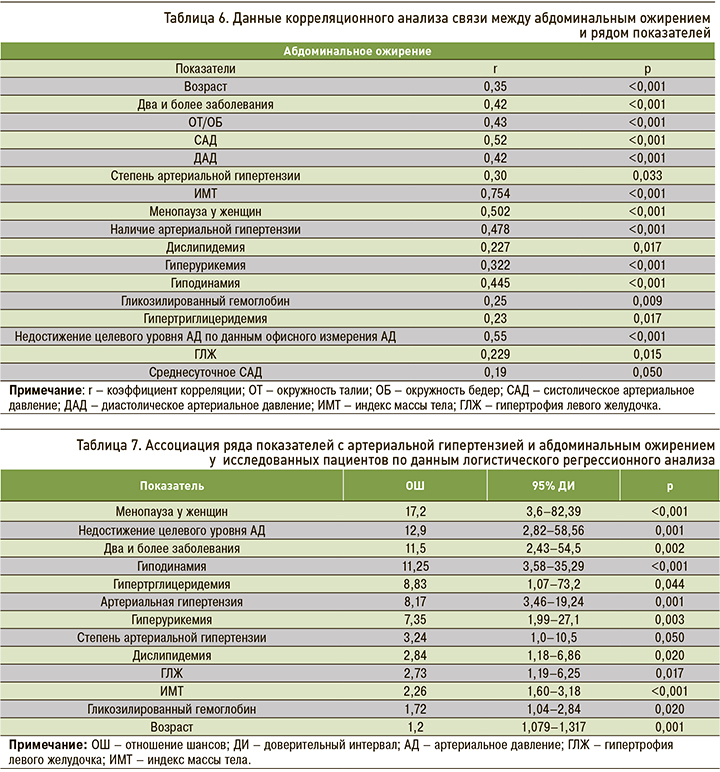
Обнаруженная ассоциация ряда показателей с АГ и АО в соответствии с результатами логистического регрессионного анализа представлена в таблице 7.
ОБСУЖДЕНИЕ
Согласно полученным нами данным, АО встречалось у 51,4% амбулаторных пациентов среднего возраста. Пациенты с АО были старше (р <0,001), и у них чаще выявлялась АГ (78,9%), чем у лиц без АО (31,5%; р <0,001).
В структуре заболеваемости среди болезней системы кровообращения АГ занимает ведущее место: по данным Росстата, больные с повышенным уровнем АД в 2015 г. составляли 41% в указанной когорте пациентов, в 2016 г. – 42%, в 2017 г. – 42,9% [15]. Результаты акции скрининга MMM-19 (от англ. May Month Measure) с участием 5394 участников из 21 региона России свидетельствуют о наличии АГ у 51,5% лиц в возрасте старше 25 лет [16].
Несмотря на снижение показателей повышенного АД (≥140/90 мм рт.ст.) в странах – членах Евросоюза на 35% за последние 35 лет, у каждого четвертого жителя по-прежнему диагностируется АГ. Систолическое АД (САД) выше у мужчин в сравнении с женщинами и выше в странах со средним уровнем дохода относительно государств с высоким уровнем дохода. В последние 40 лет также возросло количество людей с избыточной массой тела и ожирением: практически каждый пятый взрослый человек страдает этой патологией, что препятствует дальнейшему снижению смертности от ССЗ [17, 18].
Эпидемия ожирения во многом была вызвана либерализацией мировой торговли, экономическим ростом и быстрой урбанизацией, которые повлияли на образ жизни и потребление нездоровой пищи с тенденцией к увеличению приема животных жиров и сахара. В 2016 г. метаанализ Global BMI Mortality Collaboration показал, что у людей с избыточным весом и ожирением риск смертности увеличивается на 39% при увеличении ИМТ на каждые 5 кг/м2 (ОШ 1,39; 95% ДИ: 1,34–1,43) [19].
Согласно нашим данным, у пациентов с АО преобладала гипертоническая болезнь III стадии (у 64,9%) и АГ 2-й степени (у 51,4%). Этим они отличались от лиц без АО, среди которых преобладала гипертоническая болезнь II стадии (у 35,3%), а частота АГ 2-й степени равнялась 82,4%. Уровни САД и диастолического АД (ДАД) статистически значимо были выше в группе пациентов с АО.
Полученные результаты согласуются с существующими мировыми данными, в соответствии с которыми АО является глобальной проблемой из-за его ассоциации с множественными заболеваниями вследствие комплексного взаимодействия нездоровой окружающей среды, генетических и метаболических факторов [20–23].
В последние годы отмечена тенденция к нарастанию встречаемости АО среди лиц молодого и среднего возраста – с 10,8 до 26,9% у мужчин и с 26,4 до 30,8% у женщин (за период с 1993 по 2013 г.) [24]. По данным исследования ЭССЕ-РФ, распространенность АО в России среди женщин составляет 38,4%, среди мужчин – 24,3%. Количество женщин с ожирением увеличилось на 30%, а мужчин – в 2,5 раза за 10 лет с 2003 по 2013 г. [25].
В исследовании Liu F. et al. с участием 2785 госпитализированных пациентов с сахарным диабетом 2-го типа АО было выявлено у 64,9% пациентов – у 79,8% женщин и у 53,5% мужчин (p <0,001). Повышенная встречаемость АО обусловлена более старшим возрастом пациентов и наличием сопутствующего сахарного диабета, что подтверждает связь АО с риском развития этого заболевания [26].
По данным исследования корейских ученых, распространенность АО у взрослых с нормальной массой тела составила 6,9% у мужчин и 7,7% у женщин. Эта разница была значительно выше у женщин (р=0,020). Средний ИМТ в группе без АО составил 22,34±1,64 кг/м2 у мужчин и 21,86±1,69 кг/м2 у женщин. Средний ИМТ в группе с АО равнялся 24,1±0,81 кг/м2 у мужчин и 23,79±0,69 кг/м2 у женщин; таким образом, средний ИМТ был значительно больше в группе с АО, чем в контрольной группе без АО (р <0,001). Как у мужчин, так и у женщин средний возраст был выше в группах с АО, а распространенность АО имела тенденцию к повышению с увеличением возраста (р <0,001) [27].
По данным исследования Ю.И. Рагино с соавт., встречаемость АО в популяции 1415 человек в возрасте 25–44 лет г. Новосибирска составила 42,4%: у мужчин – 42,7%, у женщин – 42,1%. У лиц с АО АГ регистрировалась в 2,3 раза чаще, чем у лиц без АО. Также установлена ассоциация АО и повышенного уровня ХС ЛПНП (ОШ 1,527; 95% ДИ: 1,222–1,907; p=0,0001) [28].
Наши данные согласуются с существующими данными, согласно которым АО выявляется чаще у женщин (57,9%), по сравнению с мужчинами (42,1%), хотя эта разница не достигла статистической значимости (р=0,134).
Эпидемиологические исследования ЭССЕ РФ и ЭССЕ РФ-2 свидетельствуют о повышении осведомленности лиц в возрасте 25–64 лет о наличии у них АГ за период с 2014 по 2019 г., однако достижение целевых значений АД сохраняется на низком уровне [29, 30]. Одним из объяснений такой ситуации может быть наличие множественных факторов риска, потенцирующих друг друга и увеличивающих общий сердечно-сосудистый риск.
Доля лиц высокого и очень высокого сердечно-сосудистого риска в возрасте 25–64 лет в нашей стране составляет 31,3%, а с возрастом отмечается ее увеличение до более чем 72% [31]. У лиц с неосложненной АГ значение сердечно-сосудистого риска достигает 5,72%, а наиболее многочисленную группу составляют пациенты с умеренным (43,3%) и высоким/очень высоким риском (46%) [32].
Согласно нашим данным, очень высокий риск сердечно-сосудистых осложнений установлен у 17,5% лиц с АО и у 3,7% при его отсутствии (р=0,041), что согласуется с результатами других исследователей. Так, в Фремингемском исследовании была определена связь между ожирением и развитием кардиоваскулярных осложнений: относительный риск развития новых случаев заболевания АГ у лиц с ожирением для мужчин и женщин составил 1,75 и 1,46 соответственно в сравнении с лицами, имеющими нормальную массу тела [33]. В исследовании Community Hypertension Evaluation с участием 1 млн человек среди пациентов в возрасте 20–39 лет с избыточным весом АГ диагностировалась в 2 раза чаще, чем у лиц без ожирения [34].
Исследование Health, Aging, and Body Composition Study [35] подтвердило тесную связь АО и АГ, причем эта ассоциация прослеживалась даже у лиц с низкой общей долей жира в организме. Многие исследователи рассматривают висцеральную жировую ткань как самостоятельный эндокринный орган, поскольку ее клетки синтезируют огромное количество гормонально активных веществ, таких как лептин, резистин, свободные жирные кислоты, фактор некроза опухоли-α, инсулиноподобный фактор роста, ингибитор активатора плазминогена-I, ангиотензиноген, ангиотензин-II, интерлейкины, простагландины, эстрогены и др. Эти вещества тесно ассоциированы с запуском нарушений метаболизма углеводов, липидов, изменением чувствительности к инсулину, а также патологических изменений в сердечно-сосудистой системе.
В патогенезе АГ при АО ведущую роль играют инсулинорезистентность и гиперинсулинемия, которые, вероятно, ответственны за развитие резистентности к проводимой антигипертензивной терапии у пациентов с АГ и метаболическим синдромом [36]. Данные Lamarche B. et al. [37] свидетельствуют о повышении риска развития ИБС и ее осложнений в 20 раз в течение 5 лет при наличии именно АО, а не ожирения, в сочетании с гиперинсулинемией натощак, повышенным уровнем апо-липопротеида В и ХС ЛПНП [38, 39].
Воспаление, вызванное ожирением, увеличивает вероятность окисления ЛПНП, что со своей стороны способствует атерогенезу. Инсулинорезистентность связана с дислипидемией (высоким уровнем триглицеридов, низким уровень ХС ЛПВП, наличием мелких, плотных частиц ЛПНП) и метаболическим синдромом (множественный фактор риска ССЗ, включающий АО, атерогенную дислипидемию, повышенное АД, резистентность к инсулину с или без непереносимости глюкозы, провоспалительные и протромботические состояния), которые, в свою очередь, ассоциированы с атеросклерозом [40, 41].
На сегодняшний день накоплен значительный опыт в профилактике и лечении АГ, однако существует ряд нерешенных вопросов касательно контроля за течением заболевания и достижения целевого значения АД. Согласно результатам нашего исследования, целевой уровень АД был достигнут у каждого третьего пациента без АО (35,3%) и только у 8,9% пациентов с АО (р=0,033).
АГ и атеротромбоз выступают не только ведущими причинами сердечно-сосудистых катастроф, но и системными заболеваниями, увеличивающими поражение других органов, что мы и наблюдали на примере пациентов, включенных в исследование. Среди пациентов среднего возраста с АО преобладали лица с мультиморбидностью (92%), дислипидемией (82,5%), гиперурикемией (28,1%) и гиподинамией (47,4%). Уровень гликолизированного гемоглобина (р=0,001) и время утреннего подъема АД выше нормы (р=0,017) чаще регистрировались в группе лиц с АО. Встречаемость ГЛЖ также превалировала среди пациентов с АО, но не в группе лиц без АО (43,9 и 22,2% соответственно; р=0,027).
В проведенном нами исследовании установлена ассоциация между АО и дислипидемией (ОШ 2,84; р=0,020), а наличие АО в 8,17 раза (р=0,001) увеличивало риск АГ у обследованных нами пациентов и в 12,9 раз (р=0,001) – вероятность недостижения целевого уровня АД. Полученные результаты вполне закономерны, поскольку абдоминальный тип ожирения рассматривается как фактор формирования многих ССЗ, при котором повышается продукция биологически активных веществ, включая провоспалительные цитокины, активно принимающих участие в метаболизме липидов, глюкозы, воспалении и тромбообразовании [42–47].
Ожирение, в том числе и АО, связано с повышенным риском развития деменции. Метаанализ продольных исследований с периодом наблюдения до 42 лет подтвердил риск развития деменции у лиц среднего возраста с ожирением (ОШ 1,33; 95% ДИ: 1,08–1,63), а также связь АО со снижением когнитивных функций в течение ближайших 6 лет [48].
У 9652 участников из UK BioBank (средний возраст 55 лет, 48% – мужчины) ИМТ, соотношение талии и бедер и жировая масса были ассоциированы с меньшим объемом серого вещества (β на 1 стандартное отклонение измерения -4113; 95% ДИ: от -4862 до -3364; -4272; 95% ДИ: от -5280 до -3264; -4590; 95% ДИ: от -5386 до -3793) [49].
Известна связь ССЗ с гиперурикемией, а многочисленные исследования подтверждают более высокую концентрацию мочевой кислоты в сыворотке крови у пациентов с ИБС, АГ, чем в группе здоровых лиц [47, 50].
Liu F. et al. обнаружили положительную связь между повышенным уровнем сывороточной мочевой кислотой и ожирением, особенно абдоминальным типом ожирения у пациентов с сахарным диабетом 2-го типа. Более того, отмечена значительная распространенность ожирения и АО по мере увеличения концентрации мочевой кислоты [26].
При ожирении усиливается катаболизм пуринов в жировой ткани, а образование мочевой кислоты, в свою очередь, вызывает митохондриальный окислительный стресс, стимулирующий накопление жира независимо от чрезмерного потребления калорий. Повышенный уровень мочевой кислоты служит независимым предиктором развития ожирения, резистентности к инсулину и сахарного диабета [51].
Наше исследование также выявило наличие кардиометаболических параллелей у лиц среднего возраста с АО и подтвердило его ассоциацию с гиперурикемиией (ОШ 7,35), гипертриглицеридемией (ОШ 8,83), гипертрофией левого желудочка (ОШ 2,73) и гиподинамией (ОШ 11,26).
Существует сильная корреляционная связь между общим ожирением и АО, однако некоторые люди могут быть определены как имеющие общее ожирение, но не АО. Также может иметь место АО при отсутствии общего ожирения по результатам расчета ИМТ. Имеющиеся кардиометаболические изменения и ССЗ у пациентов, которые имеют «ожирение с нормальным весом», рассчитанным по ИМТ, приводят к неправильной диагностике риска ССЗ, особенно у лиц с избытком жира, но не ожирением. Таким образом, увеличенная ОТ, даже у людей с нормальной массой тела, может свидетельствовать о высоком риске ССЗ, поскольку этот параметр служит индикатором АО, связанного с кардиометаболическими заболеваниями и являющегося предиктором смертности. Некоторые исследователи и эксперты рекомендуют в клинической практике оценивать, помимо ИМТ, и ОТ, поскольку появляется все больше данных, подтверждающих, что АО выступает маркером сердечно-сосудистого риска [52, 53].
ЗАКЛЮЧЕНИЕ
Результаты исследования подтверждают высокую встречаемость АО (51,4%) и метаболических расстройств среди лиц среднего возраста. У пациентов с АО преобладали лица с мультиморбидностью (92%), дислипидемией (82,5%), гиперурикемией (28,1%), гиподинамией (47,4%). АГ имелась у 78,9%, гипертоническая болезнь III стадии у – 64,9%, целевой уровень АД был достигнут у 8,9% пациентов с АО. Очень высокий риск сердечно-сосудистых осложнений установлен у 17,5% лиц с АО и у 3,7% при его отсутствии. Встречаемость гипертрофии левого желудочка также превалировала в группе пациентов с АО (43,9%), но не в группе лиц без АО (22,2%). Дислипидемия, АГ, гиперурикемия, гипертриглицеридемия, гипертрофия левого желудочка и гиподинамия оказались факторами, независимо ассоциированными с АО. Поскольку некоторые антропометрические показатели демонстрируют большую способность, чем другие параметры, идентифицировать факторы сердечно-сосудистого риска, АО можно рассматривать именно в качестве такого показателя.



