К числу наиболее распространенных осложнений, возникающих у реципиентов механических клапанов сердца (МКС), относят тромбоз [1—4]. Под тромбозом механического протеза (МП) понимают наличие любого тромба, фиксированного непосредственно к имплантированному клапану или близлежащим структурам и нарушающего функцию протеза [5]. Несмотря на непрерывное совершенствование конструкций МП и применение современных менее тромбогенных материалов для их производства, до сих пор не создано МКС, позволяющего полностью отказаться от использования в послеоперационном периоде непрямых антикоагулянтов [6].
 Необходимость постоянного применения антикоагулянтной терапии (АКТ) и регулярного мониторинга ее эффективности (оцениваемой по международному нормализованному отношению — МНО) является наиболее существенным недостатком МП, значительно ухудшающим качество жизни пациентов [7]. Несоблюдение рекомендованного протокола АКТ, приводящее к колебаниям МНО за пределами целевого диапазона, способствует увеличению риска тромбозов имплантированных МП и гипокоагуляционных кровотечений [6, 8]. По данным литературы, ежегодный риск развития геморрагических осложнений у реципиентов МКС, принимающих непрямые антикоагулянты, составляет около 8%, из них в 1% случаев кровотечения классифицируются как тяжелые (внутричерепные, ретроперитонеальные) и в 0,25% — как фатальные [1, 9]. Частота актуарных показателей отсутствия тромбоза в зависимости от позиции имплантации МП колеблется от 97 до 100%, в то время как линеаризованные показатели развития данного осложнения составляют от 0,1 до 1,1% [2]. К числу дополнительных факторов риска тромбоза МКС относят клинические ситуации, при которых увеличивается общая вероятность эпизодов тромбоэмболии (декомпенсированная сердечная недостаточность, инфекция, дегидратация, онкологические заболевания и т.д.) [1].
Необходимость постоянного применения антикоагулянтной терапии (АКТ) и регулярного мониторинга ее эффективности (оцениваемой по международному нормализованному отношению — МНО) является наиболее существенным недостатком МП, значительно ухудшающим качество жизни пациентов [7]. Несоблюдение рекомендованного протокола АКТ, приводящее к колебаниям МНО за пределами целевого диапазона, способствует увеличению риска тромбозов имплантированных МП и гипокоагуляционных кровотечений [6, 8]. По данным литературы, ежегодный риск развития геморрагических осложнений у реципиентов МКС, принимающих непрямые антикоагулянты, составляет около 8%, из них в 1% случаев кровотечения классифицируются как тяжелые (внутричерепные, ретроперитонеальные) и в 0,25% — как фатальные [1, 9]. Частота актуарных показателей отсутствия тромбоза в зависимости от позиции имплантации МП колеблется от 97 до 100%, в то время как линеаризованные показатели развития данного осложнения составляют от 0,1 до 1,1% [2]. К числу дополнительных факторов риска тромбоза МКС относят клинические ситуации, при которых увеличивается общая вероятность эпизодов тромбоэмболии (декомпенсированная сердечная недостаточность, инфекция, дегидратация, онкологические заболевания и т.д.) [1].
Диагноз тромбоза МП в большинстве случаев подразумевает выполнение повторных хирургических операций по экстренным показаниям. Данная тактика является методом выбора при обструктивном характере тромба, наличии признаков его организации, а также при нарастании паннуса [2, 10]. Вместе с тем известно, что реимплантация клапанного протеза представляет собой технически более сложное хирургическое вмешательство (по сравнению с первичным протезированием) вследствие необходимости осуществления доступа к сердцу в условиях измененной анатомии и развившегося спаечного процесса в переднем средостении. Кроме того, большинство экстренных повторных операций выполняется при исходно тяжелом состоянии пациентов (нередко — кардиогенном шоке) и в условиях ограниченных временны'х возможностей полного клинического обследования больных и стабилизации основных показателей гомеостаза [10]. Именно с этим связана высокая летальность при тромбозах МКС. По данным зарубежных авторов [11], летальность при плановых повторных операциях на митральном клапане составляет 1,4%, при срочных — 8%, а при экстренных — 37,5%.
Согласно рекомендациям Американской коллегии кардиологов/Американской ассоциации сердца (ACC/AHA) при значительном риске развития интраоперационных осложнений и высокой вероятности летального исхода, а также в ситуациях, когда немедленное хирургическое вмешательство не может быть проведено по каким-либо причинам, более целесообразным методом лечения тромбоза МКС является использование тромболитической терапии (ТЛТ) (класс IIв, уровень доказательности В). Кроме того, системный тромболизис может рассматриваться в качестве терапии первого ряда при небольших размерах тромба и удовлетворительном общем состоянии пациента ввиду относительно невысокого риска, связанного с проведением процедуры, и большей вероятностью благоприятного исхода без необходимости выполнения повторной хирургической операции (класс IIв, уровень доказательности В) [12].
В настоящее время клиника НИИ КПССЗ СО РАМН располагает собственным опытом успешного использования ТЛТ у пациентов с тромбозами МКС. В период с июля 2012 г. по июнь 2013 г. системный тромболизис проведен у 6 реципиентов МП различных моделей в возрасте от 34 до 70 лет. У 4 из них имелось двухклапанное протезирование с имплантацией МКС в митральную и аортальную позиции. Помимо поражения клапанного аппарата сердца (ревматической этиологии) у всех пациентов диагностированы другие сердечно-сосудистые заболевания (ССЗ), а также сопутствующая патология прочих органов и систем. Средние сроки функционирования МП составили 5,8±3,9 года (от 2,5 до 12 лет). Сроки развития тромбоза до поступления в клинику составили от 1 до 7 сут. Показанием к проведению ТЛТ в 5 случаях явился тромбоз МКС в митральной позиции и в одном случае — в аортальной. Следует отметить, что на момент госпитализации в клинику ни у одного из пациентов МНО не соответствовало принятой норме (табл. 1).
Анализ возможных причин возникновения тромбоза МКС и динамика клинического состояния пациентов перед ТЛТ кратко представлены ниже. В большинстве случаев развитие данного осложнения было связано с грубыми нарушениями рекомендованного протокола АКТ в отдаленном послеоперационном периоде.
В 2 случаях (пациентки Л., 70 л., и К., 34 г.) тромбозу МП в митральной позиции предшествовала замена непрямого антикоагулянта варфарина фармацевтической компании «Никомед» аналогичным препаратом отечественного производителя на амбулаторном этапе наблюдения без должного усиления контроля МНО. Одна пациентка (М., 66 л., после протезирования митрального и аортального клапанов) самостоятельно отказалась от приема препарата в связи с временным его отсутствием в аптеках города, в результате чего развился тромбоз МП в аортальной позиции. Клиническое ухудшение состояния данных больных, проявившееся усугублением симптомов ХСН, явилось поводом для их экстренной госпитализации. На момент обращения в клинику степень тяжести состояния пациенток расценена как средняя.
При изучении анамнеза пациента Ч., 59 лет, выявлены постоянные отклонения от рекомендованного протокола АКТ и отсутствие регулярного контроля МНО. Кроме того, у данного пациента имелась тяжелая хроническая патология печени и почек, что дополнительно способствовало возникновению нарушений в системе гемокоагуляции. Пациент госпитализирован в клинику в экстренном порядке в состоянии средней степени тяжести с последующим прогрессирующим его усугублением до кардиогенного шока.
Пациентке О., 64 лет, с наличием МП в митральной и аортальной позициях варфарин был отменен терапевтом поликлиники после 2 (с интервалом 2 мес) эпизодов острого нарушения мозгового кровообращения (ОНМК) по ишемическому типу в бассейне левой среднемозговой артерии. В течение 1 нед после прекращения приема препарата у пациентки развился тромбоз протеза в митральной позиции, по поводу чего в клинике НИИ КПССЗ проведено экстренное хирургическое вмешательство в объеме повторного протезирования МК (протезом «МедИнж»), удаления паннуса с элементов МКС в аортальной позиции и тромбэктомии из левого предсердия. Послеоперационный период осложнился развитием синдрома полиорганной недостаточности и сепсиса, существенно затруднивших последующий подбор терапевтических дозировок непрямых антикоагулянтов. Из-за возникших сложностей проведения адекватной АКТ развился повторный тромбоз МП в позиции МК.
Больная К., 49 лет, с МП в митральной позиции госпитализирована в клинику в плановом порядке для хирургического лечения остеомиелита грудины. Амбулаторно пациентка регулярно получала АКТ (варфарин) в предписанных дозировках, однако на момент госпитализации было отмечено превышение целевого уровня МНО до 4,2. За 5 дней до планируемого хирургического вмешательства варфарин был отменен с целью минимизации риска развития интраоперационных геморрагических осложнений. При достижении рекомендованного диапазона МНО (МНО 2,0 согласно рекомендациям АСС/АНА) начато внутривенное введение прямого антикоагулянта гепарина под контролем активированного частичного тромбопластинового времени. В последующем выполнено хирургическое вмешательство в объеме резекции тела грудины и торакопластики местными тканями. Несмотря на тщательное соблюдение принятого протокола ведения пациентов с МП клапанов сердца, ранний послеоперационный период осложнился развитием синдрома гипокоагуляции, что проявилось избыточным поступлением крови по дренажам и существенно осложнило проведение последующей АКТ. Таким образом, причиной возникновения тромбоза МП у данной пациентки явилась проблема подбора адекватных дозировок варфарина в раннем послеоперационном периоде.
Известно, что «золотым стандартом» диагностики тромбоза МП является эхокардиография (ЭхоКГ) [12]. Поскольку возможности трансторакальной ЭхоКГ не во всех случаях позволяют непосредственно визуализировать тромботические наложения на протезе, для верификации диагноза необходимы тщательная оценка и интерпретация любых выявленных нарушений внутрисердечной гемодинамики. Косвенными признаками тромбоза МП служат ограничение подвижности запирательных элементов, увеличение транспротезного градиента давления и скорости кровотока. Кроме того, возможны повышение давления в легочной артерии (ДЛА), появление либо усугубление регургитации на протезе или интактных клапанах и дилатация полостей сердца [5]. В ситуациях, когда данные трансторакального исследования не могут быть однозначно интерпретированы, необходимо выполнение чреспищеводной (ЧП) ЭхоКГ, что, как правило, позволяет получить более полную информацию о размерах, степени организации и непосредственной локализации тромба. В рекомендациях АСС/АНА приведенные выше характеристики тромба рассматривают в качестве одного из основных критериев, учитываемых при принятии тактических решений и определении показаний к неотложной операции либо ТЛТ [12].
У пациентов, госпитализированных в клинику НИИ КПССЗ, наличие тромбоза МП во всех случаях было подтверждено результатами ЧП ЭхоКГ. Критериями диагностики данного осложнения явились непосредственная визуализация тромботических наложений на протезе либо комплекс косвенных признаков тромбоза (ограничение подвижности запирательных элементов, уменьшение площади открытия МКС, повышение транспротезного градиента давления и скорости кровотока, увеличение среднего ДЛА).
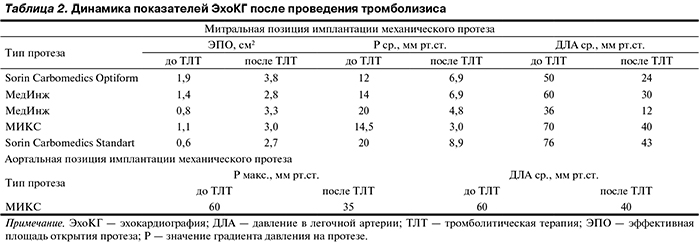
С учетом степени тяжести исходного состояния пациентов, острого характера тромбоза МП, высокого риска развития интраоперационных осложнений по сравнению с относительно низким риском и большей вероятностью благоприятного исхода ТЛТ принято решение в пользу выполнения последней. В 2 случаях для проведения системного тромболизиса использовали стрептокиназу (1,5 млн ед.), в 4 — алтеплазу (100 мг). Непосредственный результат ТЛТ расценен как удовлетворительный, о чем свидетельствовали улучшение клинического статуса пациентов и положительная динамика показателей ЭхоКГ после процедуры (табл. 2).
Варианты дальнейшего развития событий кратко представлены ниже. Три пациентки (Л., 70 л., К., 34 л., и М., 66 л.) выписаны из клиники на 8—12-е сутки в удовлетворительном состоянии с МНО, соответствующим индивидуальному целевому диапазону.
Проведение ТЛТ у пациентки К., 49 лет, осложнилось развитием ОНМК по геморрагическому типу с формированием небольших внутримозговых гематом в левой гемисфере мозжечка. В последующем на фоне лечения отмечен полный регресс неврологической симптоматики. Пациентка выписана в удовлетворительном состоянии под наблюдение невролога по месту жительства с МНО в пределах рекомендованного диапазона значений.
Пациентка О., 64 лет, спустя 8 сут после проведения системного тромболизиса перенесла повторное (3-е) ОНМК по ишемическому типу в зоне кистозно-глиозной трансформации правой теменно-затылочной области. Данное обстоятельство не явилось непосредственным осложнением ранее выполненной процедуры и было связано с возникновением пароксизмальных нарушений ритма сердца, сопровождающихся артериальной гипотонией. Для дальнейшего лечения пациентка с удовлетворительными показателями коагулограммы (МНО 3,25) и внутрисердечной гемодинамики госпитализирована в неврологическое отделение.
У пациента Ч., 59 лет, с сопутствующими ССЗ, тяжелой патологией печени и почек через 2 сут после системного тромболизиса развился синдром полиорганной недостаточности с последующим летальным исходом.
В заключение следует отметить, что одной из основных проблем ведения реципиентов МП на амбулаторном этапе является неадекватное использование АКТ. Несоответствие фактических показателей МНО целевым значениям и/или отсутствие регулярного контроля эффективности непрямых антикоагулянтов существенно увеличивают риск развития тромбоэмболических осложнений у больных данной категории, что приводит к ухудшению отдаленных результатов хирургического лечения пороков сердца. Для решения данной проблемы необходимо повышать информированность пациентов с имплантированными МП клапанов сердца и врачей амбулаторного звена о необходимости тщательного соблюдения рекомендованного протокола АКТ, а также о характере и тяжести возможных специфических протезообусловленных осложнений.
Представленный опыт учреждения свидетельствует о том, что использование ТЛТ может рассматриваться в качестве полноценного метода лечения острых тромбозов МП, позволяющего добиться хороших клинических и эхокардиографических результатов при минимальном риске развития осложнений, и в ряде случаев представляет достойную альтернативу повторным хирургическим вмешательствам.



