ВВЕДЕНИЕ
Ревматические заболевания (РЗ) в основе своей имеют аутоиммунное воспаление суставов, и долгие годы это служило противопоказанием к их хирургическому лечению. Однако не стоит забывать, что данный класс болезней поражает в том числе молодых людей, а также лиц среднего возраста [1, 2], и, несмотря на успехи в их консервативном лечении, как правило, ревматические патологии длительно развиваются, неуклонно прогрессируют, а поражение суставов зачастую становится необратимым; все это приводит к постепенной потере функции суставов, снижению подвижности пациентов, вплоть до прикованности к постели или инвалидному креслу [3]. Для таких больных хирургическое лечение – единственный способ улучшить функциональный статус и качество жизни, вернуться к повседневной активности, восстановить трудоспособность. Оно позволяет облегчить боль, устранить деформацию, улучшить объем движений и функцию сустава [4–6].
Пациентам с воспалительными заболеваниями суставов выполняется широкий спектр хирургических вмешательств, таких как синовэктомия и теносиновэктомия, эндопротезирование или артродезирование, реконструктивные операции на кисти и стопе, а также удаление мягкотканных околосуставных образований (слизистых сумок, тофусов, ревматоидных узелков) [7–9].
Принимая во внимание полиартрикулярность суставного поражения, этапность хирургического лечения – немаловажная особенность ревмоортопедии. Пациенту с РЗ, как правило, требуется несколько операций на суставах как верхней, так и нижней конечности. Еще один важный аспект хирургического лечения ревматологических пациентов – мультидисциплинарный подход. Необходимо, чтобы периоперационное ведение больных осуществлялось с учетом основного заболевания, базисная терапия была скорректирована, а возможное обострение основного заболевания купировано [10, 11].
Цели ортопедического вмешательства для пациентов с РЗ со временем изменились. В результате внедрения новых эффективных препаратов хирургическая коррекция хронических воспалительных заболеваний посредством таких операций, как синовэктомия, в настоящее время выполняется не так часто. Однако стойкий симптоматический синовит без разрушения суставной поверхности, устойчивый к современной фармакотерапии, остается актуальным показанием к артроскопической синовэктомии коленных, плечевых, локтевых и других суставов [12].
По мнению многих авторов, течение РЗ стало более «мягким», а лекарственная терапия более эффективной. Однако при долгом течении такие заболевания ведут к деструкции суставных поверхностей. При невозможности сохранить сустав и восстановить его функцию выполняется эндопротезирование либо артродезирование сустава. По данным скандинавских регистров, количество операций у пациентов с РЗ неуклонно растет [13].
Основные цели современного хирургического лечения пациентов с ревматической патологией: уменьшение боли в суставе, улучшение функции, коррекция деформаций и улучшение внешнего вида, предотвращение дальнейшего разрушения сустава, улучшение качества жизни [14, 15].
СИНОВЭКТОМИЯ И ТЕНОСИНОВЭКТОМИЯ
Исторически первой хирургической операцией, выполненной пациенту с ревматоидным артритом еще в XIX в., была синовэктомия и теносиновэктомия, а показаниями для ее выполнения являлись боль и выпот в суставе [16]. Эта операция заключается в удалении гипертрофированной воспаленной синовиальной оболочки сустава (синовэктомия) или сухожилия (теносиновэктомия). Более 40 лет назад рандомизированные контролируемые исследования подтвердили «терапевтическую эффективность синовэктомии». В них было показано, что синовэктомия коленного, голеностопного и лучезапястного суставов эффективно снижает боль и уменьшает выпот при наблюдении длительностью до 5 лет [17–19].
Наибольшая эффективность синовэктомии наблюдается при ее проведении на суставах верхней конечности, особенно кисти [20, 21]. Об этом свидетельствуют данные скандинавских исследований, в которых выявлены хорошие среднесрочные и долгосрочные результаты данного вида хирургического вмешательства в отношении именно суставов верхней конечности. При наблюдении через 7–14 лет после синовэктомии локтевого сустава у пациентов отмечалась незначительная боль, хороший объем движений по сравнению с дооперационным, улучшение качества жизни [22]. В хирургии кисти выполнение синовэктомии способствует увеличению объема движений в суставах, однако наиболее эффективно ее сочетание с коррекцией деформации за счет достижения баланса капсулы и связок пораженного сустава [23]. Теносиновэктомия может предотвращать разрыв сухожилий сгибателей и разгибателей кисти, увеличивает объем движений, силу пораженной конечности.
В большинстве суставов, таких как тазобедренный, коленный, плечевой, локтевой, лучезапястный и голеностопный, операция может быть выполнена артроскопически. В ряде сравнительных исследований артроскопической и открытой синовэктомиии не было выявлено статистических различий в их долгосрочной эффективности. В то же время травматичность артроскопической синовэктомии, а также сроки реабилитации после нее существенно меньше по сравнению с открытой операцией [24].
Отметим, что потребность в этой операции постепенно снижается с внедрением современных фармакологических препаратов, эффективно подавляющих развитие синовита. Синовэктомия остается операцией выбора для пациентов с подобранной базисной терапией, у которых инъекции глюкокортикоидов в пораженный сустав со стойким синовитом не приводят к купированию воспалительного процесса [25, 26].
АРТРОДЕЗ
Артродез сустава – это создание неподвижности в нем ввиду развития костного анкилоза в функционально выгодном положении. Стабильная фиксация сустава служит операцией выбора в случае выраженной деструкции сустава с нарушением оси конечности, ограничением движений и болью в пораженном суставе. Костный анкилоз и отсутствие боли функционально более выгодно, чем возможность движений при выраженной боли и деструкции заинтересованного сустава [30].
Артродез часто выполняют в межфаланговом, лучезапястном, подтаранном, голеностопном суставах, суставах 1-го пальца стопы и кисти, суставах среднего отдела стопы (трехсуставной артродез). В суставах стопы и кисти неподвижность в разрушенном суставе компенсируется гипермобильностью в соседних смежных суставах, при этом операция обеспечивает уменьшение боли и улучшение функции [31–35].
В исследованиях кистевых хирургов показано, что артродез лучезапястного сустава является эффективным методом лечения при коллапсе костей запястья, дает хорошие функциональные результаты [36]. На ранних стадиях ревматоидного артрита парциальный артродез лучезапястного сустава эффективно стабилизирует кисть, препятствуя прогрессированию ее деформации, при этом сохраняется практически полный объем движений, как активных, так и пассивных [37].
Аналогичные цели достигаются при выполнении артродеза суставов стопы. Таранно-ладьевидный, трехсуставной (т. е. таранно-ладьевидный, таранно-пяточный и пяточно-кубовидный) артродезы помогают снизить интенсивность боли, устранить деформацию, вернуть опороспособность нижней конечности, что положительно влияет на функциональный статус ревматологического пациента. Артродез голеностопного сустава по-прежнему остается широко распространенной операцией, несмотря на популяризацию эндопротезирования. Этот вид хирургического вмешательства выполняется в случаях выраженной деформации и нарушения оси конечности, при грубых изменениях как в голеностопном, так и в подтаранном суставе, а также при асептическом некрозе таранной кости [38].
В отличие от мелких суставов, артродез крупных суставов (коленного, плечевого, тазобедренного) выполняется крайне редко ввиду неудовлетворительных функциональных результатов. Случаи, когда такую операцию все же проводят, обычно связаны с развитием осложнений (неоднократное реэндопротезирование на фоне развития инфекции) или наличием тяжелых сопутствующих заболеваний (например, повреждения плечевого сплетения) [39].
ЭНДОПРОТЕЗИРОВАНИЕ СУСТАВОВ
Популяризация эндопротезирования связана с именем сэра Джона Чанли. Именно он внедрил в практику трибологические принципы современного эндопротезирования. Они состояли в использовании шарнирного соединения металлической полированной поверхности и полиэтиленового вкладыша высокой плотности. Компоненты эндопротеза фиксировались в кости с помощью полиметилметакрилата (костного цемента) [39]. Сегодня проведение этой операции на тазобедренном и коленных суставах – рутинная ортопедическая практика (рис. 1, 2; фотографии публикуются с согласия пациентов), при этом 10-летняя выживаемость пациентов после нее достигает рекордных 90%, несмотря на наличие системного аутоиммунного заболевания [40].
Результаты эндопротезирования плечевого и локтевого суставов в настоящее время можно считать удовлетворительными, а 10-летняя выживаемость после таких вмешательств составляет 80 и 70% соответственно (рис. 3, 4).
Конечно, у пациентов с РЗ есть ряд отягощающих факторов, таких как системный остеопороз и плохое качество костной ткани, прием иммуносупрессоров и плохая заживляемость послеоперационной раны, высокий риск развития инфекционных осложнений. Поражение смежных и контрлатеральных суставов осложняют послеоперационную активизацию и реабилитацию таких больных. Кроме того, риск развития послеоперационных осложнений у пациентов с РЗ достоверно выше в сравнении с пациентами, имеющими дегенеративные заболевания суставов. Однако, несмотря на описанные проблемы, долгосрочные функциональные результаты эндопротезирования у таких больных сопоставимы с результатами хирургических вмешательств у пациентов с остеоартритом [41–50].
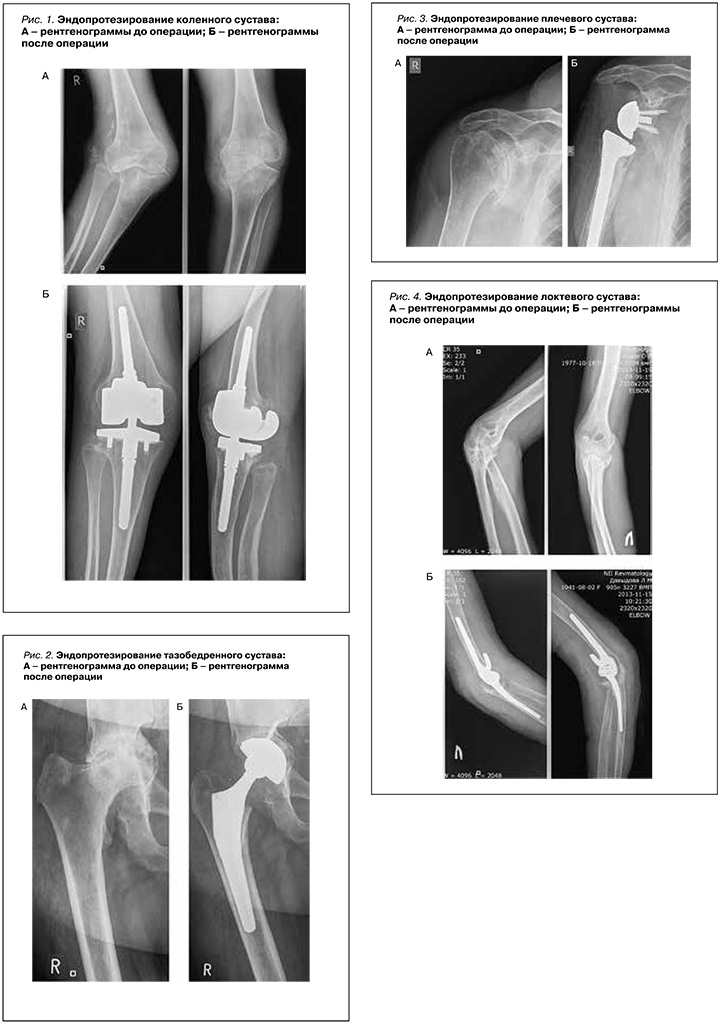
Эндопротезирование суставов кисти с использованием силиконовых имплантов, в основном пястно-фаланговых, реже межфаланговых, осуществляется при выраженном эрозивном поражении и деформации сустава (рис. 5) [51].
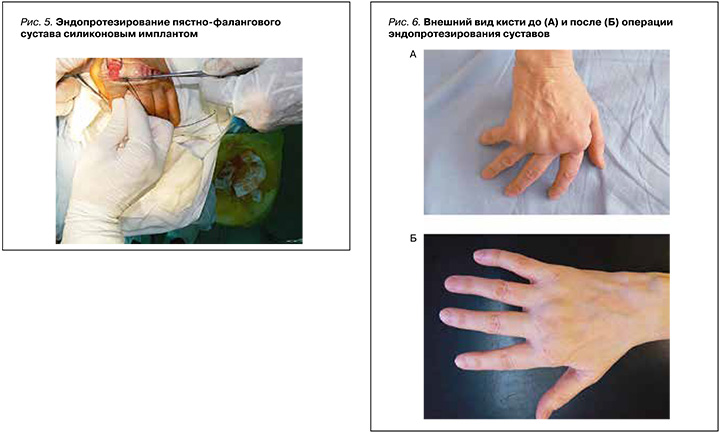
Операция играет большую роль в ортопедическом лечении ревматоидной кисти, устраняя ее деформацию и улучшая внешний вид [52]. В систематическом обзоре 20 исследований эндопротезирования пястно-фаланговых суставов у больных ревматоидным артритом сроки наблюдения составили от нескольких месяцев до 16 лет. После операции у пациентов наблюдались улучшение объема движений в среднем на 11°, появление разгибания в суставах, уменьшение локтевой девиации на 9–30°; более того, от 54 до 100% исследуемых сообщили об отсутствии боли после эндопротезирования [53]. Также большинство пациентов сообщало об улучшении эстетического вида кисти, что коррелировало с общей удовлетворенностью оперативным лечением (рис. 6) [54].
Осложнения эндопротезирования пястно-фаланговых суставов могут включать развитие инфекции после операции, а также перелом силиконового импланта. Впрочем, в связи с совершенствованием используемых материалов частота инфекционных осложнений в этом случае варьирует в пределах 0–3%, и переломы имплантов также встречаются все реже [53].
ЗАКЛЮЧЕНИЕ
Боль и нарушение функции сустава, неэффективность консервативной терапии, снижение качества жизни – основные показания для выполнения ортопедических операций при РЗ. Учитывая полиартикулярность поражения в этом случае, у соответствующего пациента надо оценивать функцию всех суставов и выстраивать индивидуализированную концепцию этапного ортопедического лечения. Решение об ортопедическом вмешательстве должна принимать междисциплинарная команда специалистов: ортопед, ревматолог, анестезиолог, реабилитолог.
Генно-инженерная биологическая терапия не является противопоказанием к хирургическому лечению. С целью рационального периоперационного ведения таких пациентов опубликованы рекомендации для различных видов генно-инженерных биологических препаратов (ГИБП).
В настоящее время широкое применение ГИБП изменило структуру хирургических вмешательств у больных с РЗ. При этом все рассмотренные выше варианты ортопедических операций преследуют общие цели: восстановление функции сустава, предотвращение прогрессирования заболевания, уменьшение боли, коррекцию деформации и в конечном итоге улучшение качества жизни пациента.



