Атеросклероз артерий нижних конечностей (диабетическая ангиопатия, или хронические окклюзирующие заболевания артерий нижних конечностей – ХОЗАНК) – фактор риска синдрома диабетической стопы (СДС). В практике для диагностики ХОЗАНК при сахарном диабете (СД), наряду с оценкой симптомов (синдром перемежающейся хромоты) и пальпацией артерий, используются широко известные «классические» визуальные признаки. На основании этих признаков в повседневной практике принимаются клинические решения (например, о проведении ультразвукового исследования артерий нижних конечностей), однако не ясно, насколько эти признаки следует считать информативными на сегодняшний день.
Первая доступная публикация в этой области относится к первой половине XX в. Если ранее при описании проявлений артериальной недостаточности нижних конечностей речь шла в основном о гангрене, то в этой работе впервые были описаны «относительно ранние» проявления ишемии: «отсутствие пульсации, язвы пальцев и стопы, нарушение роста ногтей, атрофия мягких тканей, задержка заполнения капилляров (сохранение белого пятна на подошве более чем на 5 с после нажатия пальцем), побледнение стопы при подъеме конечности и появление цианотичной гиперемии (рубеоза) при ее опускании» [1]. Интересно, что сегодня эти признаки считаются проявлением хронической ишемии конечности вследствие атеросклероза, но исходно они были предложены для диагностики облитерирующего тромбангиита (впоследствии названного болезнью Бюргера). Однако вскоре после выхода книги Л. Бюргера ряд клиницистов критиковали диагностическую ценность этих признаков, особенно теста с задержкой наполнения капилляров и цианотичной гиперемии при опущенном положении конечности [2, 3]. За прошедшие со времени первой публикации годы были предложены и другие физикальные признаки ишемии нижних конечностей: нарушение роста волос на коже, снижение кожной температуры, признак «теплого колена» (отражающий дистальный характер поражения) и др. Около 20 лет назад был опубликован «критический обзор» исследований, в которых изучалась диагностическая ценность физикальных признаков ишемии нижней конечности. Его авторы пришли к выводу, что отсутствие пульса на стопах, снижение температуры одной из конечностей, задержка кровенаполнения вен и стенотический шум над бедренной артерией дают полезную информацию для постановки диагноза. При этом тест с задержкой кровенаполнения капилляров, изменения цвета кожи стопы, атрофичная кожа и отсутствие на ней волос не несут достоверной информации о состоянии артериального кровотока [4].
Тем не менее в настоящее время эти «классические» признаки сохраняются в учебных пособиях для студентов и врачей как отечественных, так и зарубежных. При этом зачастую происходит смешение признаков, относимых к острой критической ишемии нижней конечности и ее хронической ишемии. Так, описывают следующее: «кожа становится атрофичной, блестящей, с трофическими нарушениями, включая потерю волос, сухость, шелушение, гиперемию («эритематозность»), хронические изменения пигментации и ломкость ногтей. Тяжелые нарушения артериального кровотока сопровождаются появлением ретикулярного ливедо, отсутствия пульса, онемения, цианоза. Затем может последовать паралич конечности, что характерно для острой критической ишемии, конечность становится холодной, возможно развитие гангрены» [5]. Из этого описания не ясно, стоит ли считать снижение кожной температуры признаком умеренной хронической ишемии нижней конечности или же это признак критической ишемии, стоящий в одном ряду с параличом конечности и гангреной.
Необходимо также отметить, что большинство исследований для оценки информативности этих признаков выполнены у больных без СД или в смешанной популяции, где часть пациентов имела СД, а часть – нормогликемию. Следует помнить об особенностях атеросклеротического поражения артерий при СД (дистальность, повышенный болевой порог вследствие диабетической невропатии, возможность развития трофических нарушений при сохранном кровотоке). В результате клинические появления ишемии нижней конечности при СД несколько иные, и диагностическая ценность одних и тех же физикальных признаков может быть разной при СД и без него.
Цель исследования: оценить диагностическую значимость классических физикальных признаков при ХОЗАНК у больных СД без критической ишемии конечности. Проанализировать воспроизводимость данного метода между исследователями в зависимости от опыта исследователя.
МАТЕРИАЛ И МЕТОДЫ
Проведена оценка информативности визуальных признаков ишемии конечности, которые содержатся в учебной литературе для студентов и врачей на русском языке: мышечная гипотрофия, бледность кожи, атрофическое истончение кожных покровов, выпадение волос на голени (у мужчин), гипертрофия и слоистость ногтевых пластинок, гиперкератоз, снижение кожной температуры [6].
Проведен анализ жалоб и осмотр 30 пациентов (9 мужчин, 21 женщина) с СД (60 нижних конечностей) эндокринологического отделения стационара. Всем пациентам в рамках плана обследования (определяется лечащим врачом, исходя из клинической необходимости) было назначено дуплексное сканирование артерий нижних конечностей. Ни у одного из пациентов не было клинических проявлений критической ишемии нижней конечности (ишемические боли покоя, требующие опускания ног или язвенно-некротические поражения).
После получения согласия пациента проводился осмотр нижних конечностей независимо двумя студентами и опытным врачом кабинета «Диабетическая стопа». Визуальные признаки при осмотре фиксировались биноминально («есть/нет»). Проводилась также пальпация пульса на тыльной артерии стопы и задней большеберцовой артерии, результат фиксировался как «отчетливая пульсация/пальпируется с трудом/нет». Документировались также пол, возраст, курение, тип и давность СД.
Информативность физикальных признаков ХОЗАНК изучалась в сравнении их с данными ультразвукового дуплексного сканирования (УЗДС) артерий нижних конечностей, взятыми в качестве «эталонного метода». УЗДС проводилось опытным специалистом по ультразвуковой диагностике на ультразвуковом аппарате экспертного класса VIVIDE9 (GE Medical Systems, США). Помимо визуализации артериального русла, измерялся лодыжечно-плечевой индекс (ЛПИ) по стандартной методике [7]. При УЗДС нарушения артериального кровотока (ишемия конечности) констатировались при стенозе артерии >70% просвета на любом уровне. При этом ни у одного из больных ЛПИ не был ниже 0,6, т.е. не достигал значений критической ишемии конечности.
Статистический анализ проводился с помощью программы Microsoft Excel 2007 (Microsoft Corporation, США). Для каждого визуального признака и результатов пальпации артерий рассчитывали чувствительность, специфичность, прогностическую ценность положительного результата (ПЦПР), прогностическую ценность отрицательного результата (ПЦОР) и диагностическую точность (accuracy) с помощью общепринятых формул [8].
 На втором этапе статистического анализа рассчитывалась воспроизводимость между исследователями в трех парах (врач – студент 1, врач – студент 2, студент 1 – студент 2). Воспроизводимость для каждой пары рассчитывалась по классической формуле как доля одинаковых заключений (есть признак или нет признака) от общего числа наблюдений [9].
На втором этапе статистического анализа рассчитывалась воспроизводимость между исследователями в трех парах (врач – студент 1, врач – студент 2, студент 1 – студент 2). Воспроизводимость для каждой пары рассчитывалась по классической формуле как доля одинаковых заключений (есть признак или нет признака) от общего числа наблюдений [9].
РЕЗУЛЬТАТЫ
В табл. 1 представлена общая характеристика больных, принявших участие в исследовании.
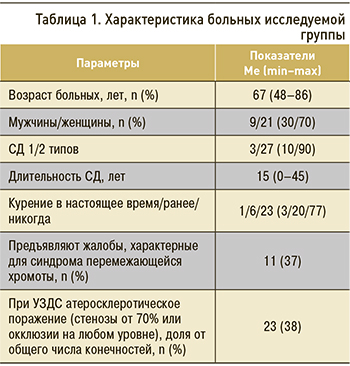
На рис. 1 представлена частота обнаружения визуальных признаков ишемии различными исследователями; видна разница в частоте выявления большинства из этих признаков различными исследователями. При этом при оценке пульсации артерий вариабельность результатов была меньше. Небольшой вариабельностью отличались результаты оценки мышечной гипотрофии, но надо отметить, что наличие этого признака в целом констатировалось редко.
Следует также отметить, что при оценке информативности пальпации пульса проводилось прямое сравнение пальпации артерии и оценки проходимости вышележащих сегментов артериального русла по данным УЗДС. То есть не использовались более сложные алгоритмы оценки, например «пульс сохранен на обеих артериях одной стопы – пульс сохранен на одной из артерий стопы – пульс отсутствует на обеих артериях». Применение такого алгоритма чрезмерно усложнило бы сравнение с данными УЗДС в силу разветвленности артериального русла.
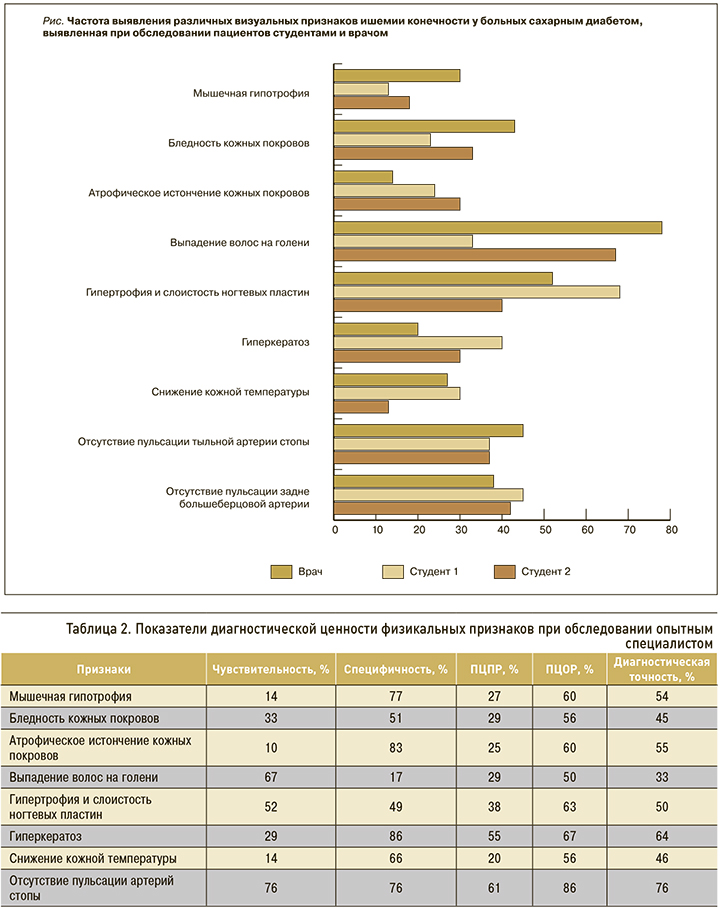
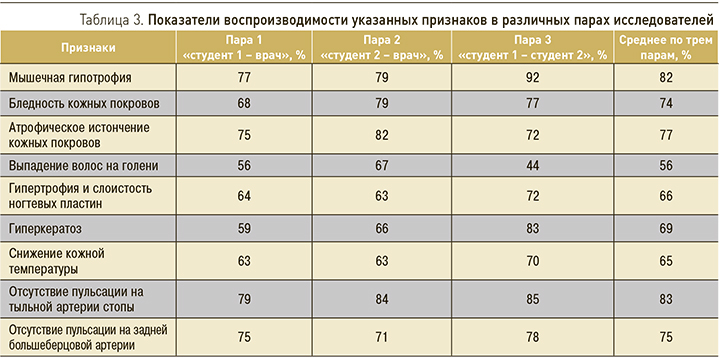
В табл. 2 представлены показатели информативности оценки визуальных признаков и результатов пальпации артерий опытным врачом (при сравнении с «золотым стандартом» – данными УЗДС), а в табл. 3 – показатели воспроизводимости изучаемых тестов.
ОБСУЖДЕНИЕ
Воспроизводимость визуальных признаков ишемии была удовлетворительной и составила в разных парах исследователей от 44–67% (для выпадения волос на голени) до 77–92% (мышечная гипотрофия). Однако для всех этих признаков показатели диагностической точности были неудовлетворительными (22–68%). Относительно информативными признаками оказались мышечная гипотрофия (диагностическая точность 54–68%), гиперкератоз (диагностическая точность 52–64%).
Полученные данные о низкой информативности изученных физикальных признаков согласуются с данными литературы [10]. Интересно, что несколько исследований были посвящены оценке кожной температуры. Так, в популяции больных СД показали, что более низкая температура стопы, по сравнению с кожей ипсилатеральной голени, не является достоверным признаком ишемии, поскольку кожный кровоток (определяющий ощущаемую при пальпации температуру) в норме уменьшается к дистальным отделам конечности, что необходимо организму для снижения потерь тепла [10]. Известно, что у здоровых людей нормальная температура пальцев стоп на 2–6 °С ниже, чем температура конечности в области паха [11]. Другое исследование показало, что снижение температуры одной стопы является аномальным и обычно свидетельствует о нарушении артериального кровотока [12].
В противоположность визуальным признакам результаты пальпации пульса показали высокую воспроизводимость (71–85%) и приемлемую диагностическую точность (73–77%). Чувствительность и специфичность этого метода у всех исследователей были выше 70%. При этом данный тест имеет высокую ПЦОР – 86% (т.е. вероятность нормальной проходимости артерий, если пульс присутствует). ПЦПР этого показателя, наоборот, была низкой: т.е., если пульс отсутствует, вероятность значимых стенозов по УЗДС составляет 45–50%, что соответствует полученным в другом исследовании данным [13].
При оценке полученных результатов, «неожиданных» в отношении «классических» физикальных признаков ишемии конечности, следует помнить, что показатели диагностической информативности любого метода существуют не сами по себе. Они оцениваются в конкретной популяции больных или здоровых, и показатели диагностической информативности (чувствительность, специфичность и др.) зависят от распространенности исследуемого заболевания в конкретной популяции. Высокоинформативный метод в популяции с высокой частотой заболевания может оказаться малоинформативным при обследовании большой группы, где это заболевание встречается редко.
Включенные в наше исследование больные имели нетяжелую и часто бессимптомную артериальную недостаточность. Таким образом, на названные признаки, которые были описаны при критической ишемии конечности, не следует опираться при скрининговом обследовании в общей популяции больных СД. При этом полученные данные ни в коей мере не отрицают информативности осмотра конечности при критической ишемии, особенно односторонней. На рис. 2 представлен один из таких признаков – рубеоз кожи (который не изучался в нашем исследовании, так как является признаком именно критической ишемии).
В проведенном исследовании также сравнивались два метода оценки пульсации артерии. В первом случае положительным результатом теста (т.е. наличием признака или выявлением аномалии) считалось отсутствие пульсации, при этом ослабленная либо нормальная пульсация считались отсутствием аномалии. Во втором случае положительным результатом теста (аномалией) считалось как отсутствие, так и ослабление пульсации. При втором подходе мы получили худшие показатели информативности (не представлены в тексте статьи) без каких-либо преимуществ такого подхода. С учетом высокой субъективности понятия «ослабление пульсации» целесообразно считать его вариантом нормы; в качестве положительного результата теста следует рассматривать лишь отсутствие пальпируемой пульсации в данной точке.
ВЫВОДЫ
Проведенное исследование не подтвердило информативности «классических» визуальных признаков в выбранной популяции больных СД. Однако включенные в исследование больные имели нетяжелую и часто бессимптомную артериальную недостаточность. Таким образом, на названные признаки, которые были исходно описаны при критической ишемии конечности, не следует опираться в общей популяции больных сахарным диабетом.
Необходим учет полученных данных при подготовке учебных пособий.
Пальпация пульса на стопах продемонстрировала высокую воспроизводимость и лучшую информативность, особенно при отнесении «ослабления пульса» к вариантам нормы. При этом пальпируемый пульс позволяет исключить выраженные стенозы в бассейне данной артерии, а непальпируемый требует дальнейшего исследования кровотока с помощью инструментальных методов.


