Болезнь Паркинсона (БП) – второе по распространенности нейродегенеративное заболевание центральной нервной системы (ЦНС) после болезни Альцгеймера, частота которого растет год от года [1]. Заболевание имеет неуклонно прогрессирующее течение и ведет к довольно быстрой и стойкой инвалидизации [2]: через 10 лет после дебюта двигательных нарушений около 50% пациентов нуждаются в постоянном постороннем уходе [3]. Кроме характерных двигательных симптомов (гипокинезия, тремор покоя, ригидность, постуральные нарушения), для БП характерен широкий спектр немоторных проявлений, одним из которых является хронический болевой синдром [4]. Эти симптомы заставляют пациентов обращаться к различным врачам – терапевтам, хирургам, ревматологам; знание указанных проявлений БП необходимо для правильной и своевременной диагностики и подбора терапии.
Различные виды болевого синдрома испытывают от 40 до 80% пациентов с БП [5, 6], при этом наиболее распространены у них скелетно-мышечные боли (40–90% всех болей) [7]. Необходимо отметить, что очевидной зависимости болей от возраста пациентов с БП не выявлено [8, 9]. Фактором риска ее возникновения считаются тяжелые двигательные нарушения и двигательные флуктуации [10].
Боль характерна для всех стадий БП, причем около 10% пациентов испытывают ее в дебюте заболевания еще до начала моторной симптоматики: так, боль в плече выступает первым проявлением БП в 2–8% случаев [11–13]. Этим пациентам часто ставят ошибочные диагнозы (артрит, артроз, остеохондроз), и БП остается нераспознанной в течение нескольких лет. В трети случаев двигательные и болевые расстройства начинаются одновременно и, как правило, на одной и той же стороне, хотя могут быть и исключения. Самая распространенная локализация болей – проксимальные отделы конечностей, ноги, нижняя часть спины [14].
Хронический болевой синдром при БП часто сочетается с соматическими заболеваниями (сахарный диабет, остеопороз, ревматические болезни) [15] и обычно связан с наличием аффективных расстройств; в частности, очевидной представляется его взаимосвязь с депрессией [16], которая может появляться на фоне боли и/или усугублять ее восприятие [17]. Кроме того, есть данные о зависимости между скелетно-мышечными болями и генетическими факторами при БП. Так, выявлено, что мутации генов SCN9A (натриевый канал Nav1.7) и FAAH (амидогидралаза жирных кислот, фермент, метаболизирующий канабиоиды) связаны с более высокой чувствительностью к боли при БП [18, 19].
 Таким образом, вариантов развития болевого синдрома и провоцирующих его факторов при БП довольно много (рис. 1). Очевидно, что боль крайне негативно влияет на качество жизни пациента, его общее состояние, провоцирует развитие депрессивных расстройств [20], поэтому требует отдельного внимания и разработки индивидуальной терапии в каждом случае.
Таким образом, вариантов развития болевого синдрома и провоцирующих его факторов при БП довольно много (рис. 1). Очевидно, что боль крайне негативно влияет на качество жизни пациента, его общее состояние, провоцирует развитие депрессивных расстройств [20], поэтому требует отдельного внимания и разработки индивидуальной терапии в каждом случае.
Виды боли при болезни Паркинсона
Понимание этиологии боли необходимо для выбора оптимальной стратегии лечения, поэтому первостепенной задачей является дифференциальная диагностика первичного болевого синдрома, непосредственно связанного с БП, и сопутствующих болей другого происхождения. На сегодняшний день для диагностики болевых синдромов при БП наиболее часто используется классификация болевых синдромов, предложенная Фордом в 1998 г. и основанная на этиологии боли, а также ее связи с двигательными симптомами БП [22]. В соответствии с ней выделяют 5 основных групп болей, каждая из которых имеет свои характеристики и требует особых принципов терапии (табл. 1).
В качестве вспомогательного диагностического инструмента возможно использование визуально-аналоговой шкалы боли (ВАШ), шкалы Краткой оценки боли (Brief Pain Inventory), опросника по невропатической боли (DN4), болевого опросника Мак-Гилла (McGill Pain Questionnaire) [23].
Мышечно-скелетная боль при БП является наиболее распространенной. Она связана с мышечной ригидностью, брадикинезией, сниженной подвижностью, постуральными расстройствами и нарушением походки. Наиболее часто пациенты жалуются на боль в пояснице, шее, ногах. Из болей в суставах наиболее распространенная локализация – плечевой, бедренный, коленный и голеностопный суставы [24]. Если боли обусловлены скованностью мышц и обездвиженностью пациента, помогает коррекция дофаминергической терапии в сочетании с физиотерапией и лечебной физкультурой (ЛФК). НПВП и анальгетики применяются при наличии ревматических и ортопедических проблем.
Дистоническая боль бывает довольно интенсивной; она возникает во время дистонии мышц, т.е. их периодического или постоянного сокращения, приводящего к насильственным повторяющимся движениям или патологической позе. Такие боли облегчаются при введении ботулотоксина и коррекции дофаминергической терапии. При подборе терапии важно понять, когда возникает или усиливается дистонический феномен: если рано утром или в конце действия дозы леводопы, то это свидетельствует о дофаминергическом дефиците, если же на «пике» дозы леводопы, то, напротив, о ее временном избытке и неравномерной стимуляции дофаминовых рецепторов. В данном случае могут помочь изменение кратности приема и разовой дозы леводопы, а также назначение дофаминергических препаратов пролонгированного действия. При выраженных дистонических феноменах, помимо этого, применяется нейрохирургическое лечение с использованием глубокой мозговой стимуляции субталамического ядра или внутреннего сегмента бледного шара [25].
На невропатическую (периферическую) или радикулярную боль приходится 5–14% болевых синдромов при БП. Чаще всего она объясняется сдавлением нерва в результате дегенеративных заболеваний суставов или корешка. Такая боль имеет четкую локализацию в зоне иннервации поврежденного нерва или корешка и описывается характерными терминами: жжение, удар тока, прострел; при ее развитии возможны онемения и парестезии. Диагноз подтверждается с помощью электронейромиографического исследования. Медикаментозная коррекция невропатической боли проводится с помощью антидепрессантов (амитриптилин, дулоксетин) и противосудорожных препаратов (прегабалин).
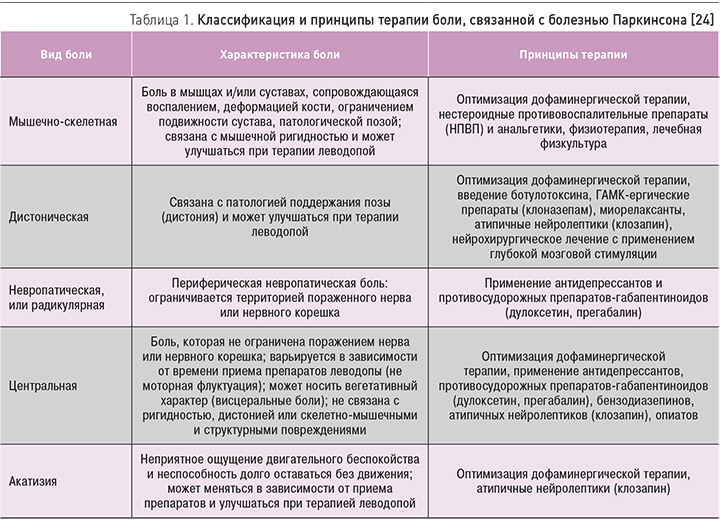
Центральные или первичные боли при БП присутствуют у 4–10% пациентов с БП. Это постоянные, ноющие, глубинные боли, которые могут быть довольно интенсивными и часто сочетаются с онемениями и парестезиями. В отличие от периферических невропатических болей они плохо локализованы и могут возникать в нетипичных участках тела, лице, голове, глотке, эпигастрии, животе, внутренних органах, гениталиях. Такие боли не имеют очевидных причин, объясняющих их появление. Таким образом, центральная боль служит диагнозом исключения, который ставится только при невозможности классифицировать болевой синдром как-то иначе.
Известно, что дофамин обладает модулирующим эффектом в отношении боли на разных уровнях нервной системы, от периферии до коры головного мозга, и его дефицит, по всей видимости, играет немаловажную роль в патогенезе центральных болей. Показано, что центральные боли иногда, но не всегда, уменьшаются при введении леводопы. Также в их терапии применяют антидепрессанты и атипичные нейролептики [26].
Боли при БП могут быть связаны с вегетативными расстройствами, т.е. нарушением регуляции внутренних органов. Патогенез таких болевых синдромов сложен и практически не изучен. Примером может служить редкий и мучительный феномен абдоминальной боли при БП, которая иногда возникает в off-период и может сочетаться с крайне неприятным ощущением крампи в брюшной полости, при этом брюшные мышцы визуально не вовлечены в судорогу. Предполагают, что такая боль связана с дистонией [27]. Другим примером могут служить «респираторные дискинезии» – боли за грудиной и одышка, возникающие на короткое время после приема препаратов леводопы [28, 29].
Акатизия – чувство внутреннего беспокойства и неспособность оставаться без движения, постоянная необходимость двигаться и менять положение тела. Акатизию обычно не рассматривают как сенсорное нарушение, хотя при ее описании часто фигурирует термин «болезненное». Предполагается, что в основе этого феномена лежит дофаминовая дисфункция в мезокортиколимбическом пути [30], поэтому он отвечает на дофаминергическую терапию [31].
Часто болевой синдром при БП условно упрощенно подразделяют на первичный и вторичный:
- первичные боли (центральные, дистонические, связанные с двигательными симптомами и флуктуациями) непосредственно связаны с БП, и возможность другого заболевания исключена;
- вторичные боли (мышечно-скелетные, радикулярные боли, артралгии) возникают по причине сопутствующих заболеваний, но их частота при БП больше, чем в основной популяции, и увеличивается по мере прогрессирования БП.
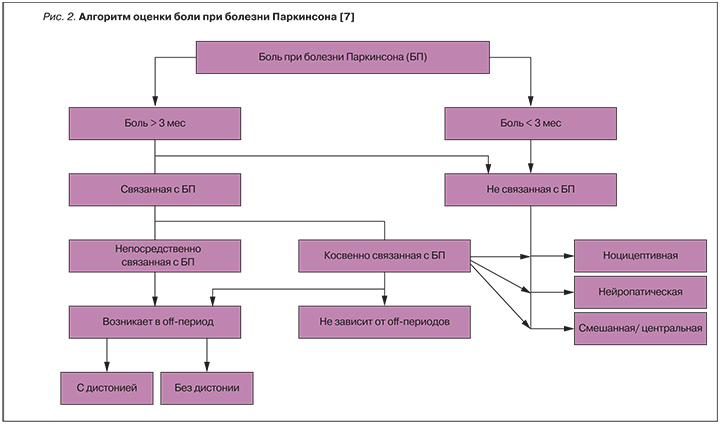
Таким образом, вторичные боли имеют косвенную связь с БП: двигательные симптомы паркинсонизма и нарастающая нейродегенерация вносят свой вклад в развитие и восприятие любой боли. Один из алгоритмов упрощенной диагностики болей при БП представлен на рис. 2.
Можно сказать, что в основе патогенеза болей при БП лежат два основных механизма: первый непосредственно связан с двигательными проявлениями паркинсонизма (ригидностью, дрожанием и т.п.) и хорошо откликается на терапию леводопой, второй – с нейродегенеративным поражением специфических структур, участвующих в болевом контроле, которое развивается по мере прогрессирования дегенерации [32].
Различные клинические характеристики боли, вариабельная взаимосвязь с двигательными симптомами и неоднозначный ответ на дофаминотерапию указывают на то, что болевой синдром при БП имеет сложный комплексный механизм развития, включающий поражение как центральной, так и периферической нервных систем, влияние двигательных симптомов и нейродегенерацию областей мозга, ответственных за центральные механизмы боли. В терапии боли при БП важен индивидуальный подход с коррекцией дофаминергической терапии и применением при необходимости средств центрального и периферического анальгетического действия. Необходимо еще раз подчеркнуть: боль сильно снижает качество жизни пациентов с БП, она может возникнуть на любой стадии и нередко предшествует моторным проявлениям, что нужно учитывать при выяснении этиологии хронических болей у пожилых людей. Соблюдение имеющихся рекомендаций по диагностике и терапии боли может существенно облегчить задачу врача и помочь пациенту.



