По литературным данным [1, 2, 5], предсердные аритмии составляют основной объем аритмий сердца, а наибольший интерес в клинической практике уделяется фибрилляции предсердий (ФП), играющей основную роль в формировании сердечной недостаточности и тромбозов левого предсердия, особенно опасных в связи с развитием ишемических инсультов. В настоящее время широко разрабатываются клинические рекомендации и стандарты лечения этой патологии, особенно принципы антикоагулянтной терапии.
Вместе с тем в последние годы, благодаря широкому применению в клинике методов суточного мониторирования ЭКГ (СМЭКГ), стали выявляться факты все более частого выявления так называемых неустойчивых предсердных тахикардий [3, 4], которые при рецидивирующем течении могут осложняться дилатацией левого предсердия и его тромбозом с развитием ишемических инсультов и сердечной недостаточности.
На базе клинического госпиталя ветеранов войн (ГВВ № 2) на 1000 коек был сделан анализ 2000 случаев проведения интеллектуальной 12-канальной системы СМЭКГ мониторирования (фирмы «Миокард-Холтер», г. Саров). Возраст обследуемых в среднем составлял 78 лет (от 65 лет и старше) с преобладанием мужского пола (65%). В клинической характеристике независимо от профиля отделения преобладала сердечно-сосудистая патология. Это в первую очередь различные проявления острых (10–15% случаев) и хронических форм (85–90%) ишемической болезни сердца (ИБС). Артериальная гипертензия (АГ) была выявлена у 75% больных, сердечная недостаточность – у 80% (из них 3 или 4 функциональный класс имели 60–65%). Различные нарушения ритма и проводимости были выявлены у 100% больных. Проявления церебрососудистой патологии также отмечались в 90–100%, хроническая обструктивная болезнь легких (ХОБЛ) – в 20% случаев.
Анализ тахиаритмий сердца проводился согласно клиническим рекомендациям [3, 4]. Использовалась следующая классификация тахиаритмий:
- по топике: предсердные, атриовентрикулярные, желудочковые;
- по частоте ритма: тахикардия, трепетание и фибрилляция;
- по длительности: неустойчивый и устойчивый пароксизм, персистентный и перманентный ритм.
При дифференциональной диагностике предсердных тахикардий (ПТ), трепетания предсердий (ТП) и ФП ведущим параметром является не форма предсердной волны, а ее частота:
- при ПТ она должна быть от 100–120 до 220–240 в минуту (рис. 1);
- при ТП – от 220–240 до 350 в минуту;
- при ФП – свыше 350 в минуту.
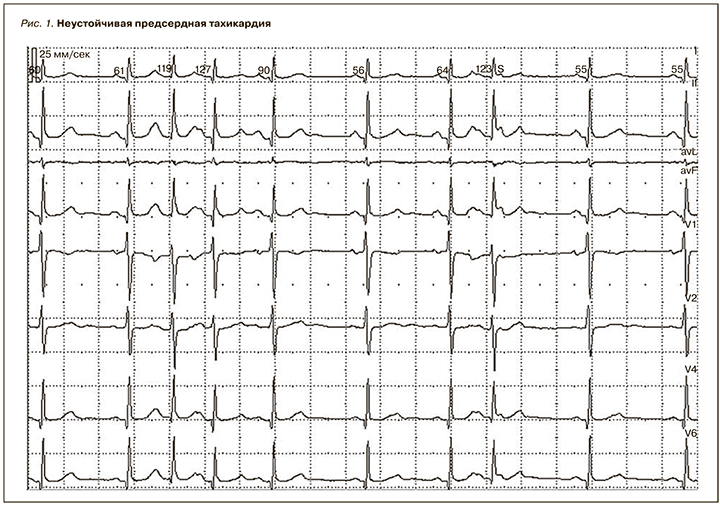
Особенную трудность представляет дифференциальный диагноз ПТ и ускоренного предсердного ритма, частота которого колеблется в зависимости от возраста и исходной частоты синусового ритма. При этом частота ускоренного предсердного ритма может быть в пределах от 50–70/мин до 85–110/ мин.
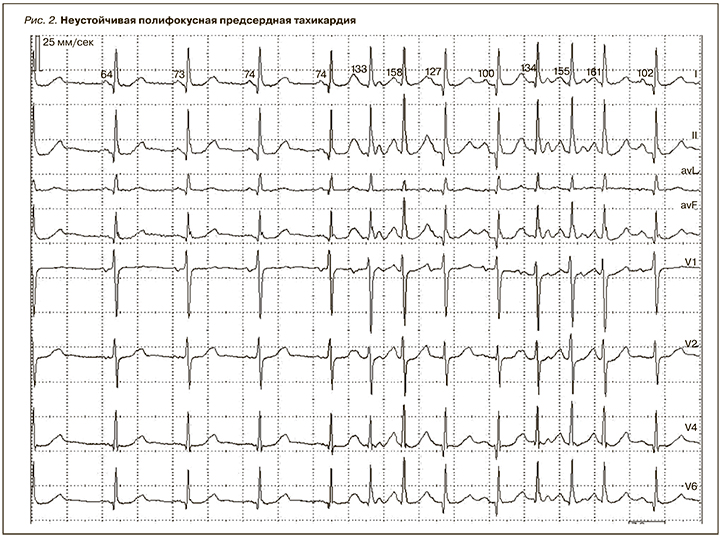
ПТ часто выявлялись на фоне органической патологии, при этом они имели следующие характерные особенности:
- преимущественно моно- и полифокусная (рис. 2);
- механизм развития с периодами «разогрева» и «охлаждения»: аберрация ЖК (рис. 3);
- сочетание с синоатриальными и атриовентрикулярными блокадами с меняющейся частотой ЖК с развитием синдрома слабости синусового узла (СССУ) тахи-бради: рецидивирующее течение (рис. 4);
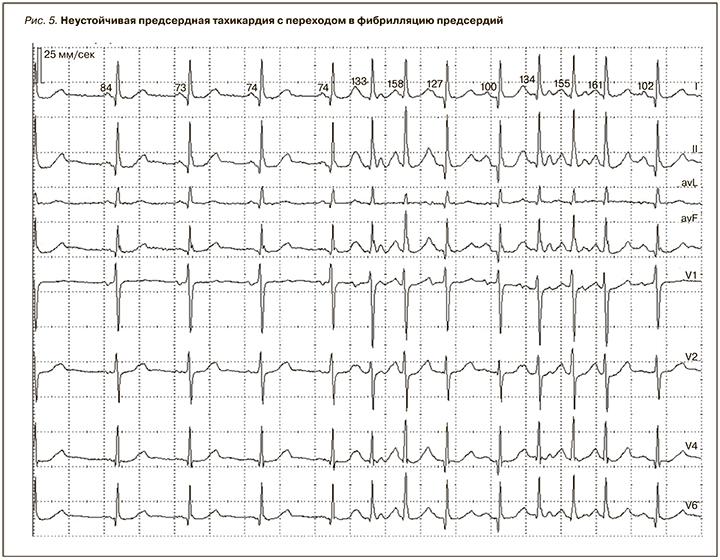
- частые переходы ПТ в ФП (рис. 5) и ТП с развитием в 15–20% случаев так называемого синдрома предсердной тахиаритмии.


В зависимости от длительности тахиаритмии делятся на неустойчивые (от 3 комплексов – до 30 с), устойчивые (до 48 ч), резистентные (более 2–7 дней до 3–6 мес) и перманентные (постоянные).
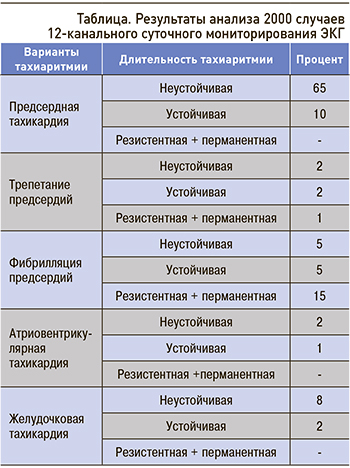 Данные, полученные при анализе 2000 случаев исследования 12-канального СМЭКГ, отражены в таблице.
Данные, полученные при анализе 2000 случаев исследования 12-канального СМЭКГ, отражены в таблице.
Наиболее распространенными, не учитывая экстрасистолии и пассивные выскальзывающие комплексы и ритмы, оказались ПТ (см. рис. 1): они были выявлены у 75% больных, при этом ускоренные предсердные ритмы – у 70%. Значительно реже наблюдались ФП (25%) и ТП (5%). Желудочковые тахикардии были зарегистрированы только у 10% больных. Атриовентрикулярных тахикардий (естественно, с учетом пожилого возраста) было выявлено значительно меньше.
Таким образом, у больных пожилого возраста по данным СМЭКГ ведущими среди предсердных тахиаритмий (ПТ, ФП и ТП) были ПТ (у 75%), более чем в 2 раза превышающие частоту ФП и трепетания предсердий.
При этом наиболее частыми были неустойчивые ПТ: в 65% случаев; устойчивые формы регистрировались в 10%. Неустойчивые варианты ФП были выявлены в 5% случаев, устойчивые формы – в 5%. Неустойчивые и устойчивые варианты ТП регистрировались реже – в 4% случаев. Возрастание резистентных и перманентных ФП до 15% случаев объяснялось конечным переходом предсердных аритмий в постоянную форму ФП.
Особенностью неустойчивых ПТ является их краткость (часто не более 3–5 с); при этом не успевают развиться нарушения церебральной и коронарной перфузии, и поэтому они могут проходить для больного бессимптомно. Но при часто рецидивирующем течении ПТ (более 10–15 пароксизмов за сутки), и особенно при полифокусной ПТ, постепенно развивается дилатация предсердий (чаще левого), относительная митральная недостаточность, систолическая и диастолическая дисфункция левого желудочка, и формируется сердечная недостаточность.
Соответственно, как и при ФП, в таких случаях могут создаваться условия для формирования тромбоза, особенно ушка левого предсердия, с потенциальным риском церебральных тромбоэмболий и ишемических инсультов.
Таким образом, собственные данные на фоне широкого применения длительного диагностического мониторирования ЭКГ указывают еще на один фактор возможного прогрессирования сердечной недостаточности и возрастания числа ишемических инсультов: это неустойчивые рецидивирующие ПТ у больных пожилого возраста, которые встречаются в 2 раза чаще по сравнению с ФП и трепетанием предсердий. В связи с этим необходимо обсуждение вопросов, связанных с возможным расширением диапазона лечебных мер и особенно антикоагулянтной терапии при этой патологии.


