Внебольничные пневмонии (ВП) представляют собой серьезную клиническую проблему во всем мире и служат частой причиной заболеваемости и смертности контингента любого возраста [1]. Согласно данным Федеральной службы государственной статистики (Росстат), по причине пневмонии в 2018 г. скончались 19 000 человек, показатель смертности от нее составил около 1%. При этом если летальность у лиц молодого возраста без сопутствующей патологии с нетяжелым течением ВП находится в пределах 1–3%, то у пациентов пожилого и старческого возраста при наличии серьезной сопутствующей патологии, а также в случае тяжелой ВП этот показатель возрастает и колеблется, по разным данным, от 15 до 58%. Ежегодные затраты на лечение ВП в США превышают 17 млрд долл., в Европе достигают 10,1 млрд евро [2].
Статистические данные и результаты международных эпидемиологических исследований свидетельствуют, что ВП своевременно не диагностируется примерно у 1 млн человек. Уровень заболеваемости ВП, качество диагностики и показатели летальности вызывают тревогу у практических врачей и органов здравоохранения. В связи с этим постоянно существует необходимость анализа и обсуждения данной проблемы, по-прежнему сохраняющей свое медицинское и социальное значение в современном обществе.
Целью нашего исследования стало изучение особенностей фармакотерапии пациентов с внебольничной пневмонией (ВП) и структуры бактериальных возбудителей этого заболевания в стационарах круглосуточного пребывания в одном из сельских районов Ставропольского края.
МАТЕРИАЛ И МЕТОДЫ
Проведен анализ медицинских документов 2833 пациентов, находившихся на лечении в районной и трех участковых больницах Шпаковского района Ставропольского края в 2010–2018 гг.
Всем больным, включенным в исследование, были выполнены стандартные клинико-лабораторные и инструментальные исследования. Лечение проводили в соответствии с действующими рекомендациями [3, 4].
Бактериологические исследования осуществляли в лаборатории районной больницы. У всех пациентов до назначения системных антимикробных препаратов (АМП) собирали образцы свободно отделяемой или индуцированной мокроты. Образцы мокроты окрашивали по Граму с последующей бактериоскопией для оценки качества образца и определения преобладающего морфотипа бактерий согласно стандартным процедурам [5]. Для выделения аэробных и факультативно-анаэробных микроорганизмов выполняли посев клинического материала на селективные и дифференциально-диагностические питательные среды: кровяной агар, шоколадный агар, агар МакКонки, агар для выделения энтерококков и желточно-солевой агар. Культурально исследовались только те образцы мокроты, в которых под малым увеличением микроскопа при просмотре не менее 10 полей зрения было выявлено ≥25 полиморфноядерных лейкоцитов и ≤10 эпителиальных клеток.
Статистическую обработку полученных результатов проводили с использованием методов параметрической и непараметрической статистики, реализованных в пакете программы Excel для Windows XP (Microsoft Co). Качественные переменные описывались абсолютными и относительными (%) частотами, для количественных переменных определялось среднее арифметическое. Для оценки достоверности различий в связанных выборках применяли критерий Фишера. Различия в показателях считались достоверными при р ≤0,05.
РЕЗУЛЬТАТЫ И ОБСУЖДЕНИЕ
Чаще всего ВП диагностировали у пациентов в возрасте 18–55 лет (43,6%), несколько реже – в возрасте 56–75 лет (34,9%) и старше 75 лет (в 21,5%). Очаговые поражения были выявлены в 19,6%, долевые – в 63,1%, сегментарные – в 17,3% случаев. В зависимости от тяжести течения заболевания и данных лабораторно-инструментальных методов исследования у 59,2% больных проводилась монотерапия антибиотиками, у 40,8% – комбинацией антибиотиков. Для монотерапии чаще всего (74,1%) назначались цефалоспорины III поколения (цефтриаксон, цефотаксим), в 25,9% применяли циплокс или лефлобакт, азитромицин и аминогликозиды. В рамках комбинированной антибиотикотерапии наиболее часто (33,1%) назначали цефтриаксон и циплокс (либо лефлобакт). Реже (21,8%) использовали сочетание амоксиклава с азитромицином, в 15,7% – комбинацию цефтриаксона с азитромицином, у 12,9% пациентов – амоксиклав с циплоксом. При тяжелой ВП по показаниям назначали мукоактивные препараты, бронходилататоры, проводили дезинтоксикационную инфузионную терапию.
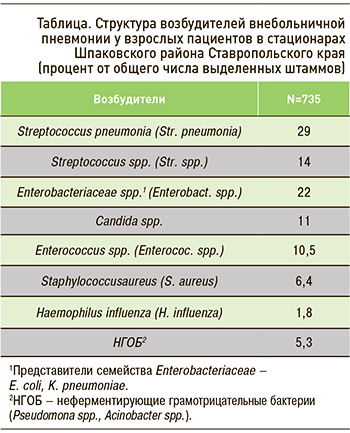 Бактериологический диагноз был подтвержден у 65% (735) пациентов с ВП (табл.). Пневмококки (Streptococcus pneumonia) были выявлены у 29% больных, а представители Enterobacterioceae spp. – у 22%. Таким образом, эти микроорганизмы определяли больше половины всех случаев заболевания у пациентов, поступивших в стационар, с подтвержденным диагнозом ВП.
Бактериологический диагноз был подтвержден у 65% (735) пациентов с ВП (табл.). Пневмококки (Streptococcus pneumonia) были выявлены у 29% больных, а представители Enterobacterioceae spp. – у 22%. Таким образом, эти микроорганизмы определяли больше половины всех случаев заболевания у пациентов, поступивших в стационар, с подтвержденным диагнозом ВП.
Установлено, что среди 735 госпитализированных взрослых с положительным бактериологическим результатом двухкомпонентные микст-инфекции наблюдались у 19% обследованных пациентов с ВП. Среди ассоциантов ведущая роль принадлежала грибам рода Candida spp. (26,5%), причем вместе с ними в 25,6% случаев выделялись энтеробактерии и в 21,5% – Staphylococcus aureus. На втором месте среди ассоциантов были микроорганизмы семейства Enterobacteriaceae spp. (18,7%), причем с ними чаще всего выявлялись Candida spp. (32,7%) и Streptococcus spp. (19,9%). Третье место в составе ассоциации заняли Streptococcus spp. (15,3%), главными их соассоциантами были Candida spp. и микроорганизмы семейства Enterobacteriaceae spp.
Следует отметить, что грибы рода Candida, занявшие 11% в структуре выделенных микроорганизмов, учитывали только при их выделении из мокроты в количествах более 1000 м.к. в 1 мл. Высокий удельный вес этих грибов в структуре микробного пейзажа связан, по-видимому, с несколькими причинами. Во-первых, образцы мокроты для бактериологического исследования были направлены в лабораторию в среднем через (6±2) дня стационарного лечения, так как не у всех пациентов продуцирование мокроты наблюдалось с первых дней госпитализации. Во-вторых, на фоне агрессивной антибактериальной терапии отмечалось либо присоединение грибов к другим микроорганизмам с образованием ассоциаций, либо полное их замещение. Еще одним фактором, способствовавшим размножению грибов, служило то, что большей части пациентов проводилось антибактериальное лечение еще на догоспитальном этапе.
Изучение чувствительности микрофлоры к антибиотикам показало, что основные бактериальные возбудители ВП – Streptococcus pneumonia и другие виды стрептококков, а также Staphylococcus aureus, Haemophilus influenza – наиболее чувствительны к амоксициллину, цефтриаксону и меропенему. В то же время эти возбудители показали высокую резистентность к тетрациклину, гентамицину, эритомицину, доксициклину, а также цефалоспоринам I–II поколения (цефазолин, цефалексин). Установлена также высокая чувствительность этих бактериальных возбудителей к новым макролидам, таким как азитромицин. Как показали наши исследования, левофлоксацин, относящийся к новым фторхинолонам, обладал высокой активностью по отношению к Haemophilus influenza. Различные представители Enterobacteriaceae cохраняли высокую чувствительность к защищенным аминопенициллинам, цефалоспоринам II–III поколений, фторхинолонам и гентамицину.
Проведенный анализ показал, что доля различных возбудителей в общей структуре внебольных инфекций респираторного тракта зависит от наличия в анамнезе пациентов применения тех или иных АМП до поступления в стационар и прохождения бактериологического обследования.
Госпитализация была связана с отсутствием положительной динамики от лечения в амбулаторной практике либо тяжелым состоянием больного. При пневмониях пациенты чаще госпитализировались после неэффективного использования аминопенициллинов, макролидов, ко-тримоксазола.
При получении бактериологического анализа у 205 пациентов с учетом результатов чувствительности и резистентности к антибиотикам изменение стартовой терапии потребовалось в 29 случаях (14,6%). Основным исходом лечения ВП являлось выздоровление, которое наступило в 974 случаях (86,2%). Осложненное течение ВП с развитием плеврита наблюдалось у 92 (8,1 ) больных, пневмофиброза – у 37 (3,3%), абсцидирование – у 28 (2,5%) больных. После проведенного лечения все пациенты были выписаны с положительной динамикой под наблюдение участкового врача-терапевта.
Важно, что предварительное использование антибиотиков значительно изменяло структуру возбудителей. В частности, оно устраняло вероятность обнаружения в мокроте пневмококка и гемофильной палочки, но увеличивало долю энтеробактерий, энтерококков и неферментирующих грамотрицательных бактерий (Pseudomonas spp., Acinobacter spp.). У лиц моложе 35 лет, госпитализированных без предварительного лечения, чаще выделяли пневмококки, гемофильную палочку: на их долю приходилось более 75% всех случаев идентифицированных возбудителей. С возрастом количество штаммов Streptococcus pneumonia и H. influenzae у таких пациентов только увеличивалось. Предварительное использование антибиотиков не влияло на частоту выделения стафилококков при ВП.
Необходимо также отметить, что наряду с традиционными вышеназванными этиологическими агентами большую роль в настоящее время приобрели трудно культивируемые возбудители ВП, такие как M. pneumoniae, С. pneumoniae, бактерии рода Legionella [6]. Лабораторный поиск этих возбудителей в районной больнице за анализируемый период исследования не проводился.
ЗАКЛЮЧЕНИЕ
Таким образом, заболеваемость ВП составила 0,8% от всего населения Шпаковского района СК (112 530 человек) и 40% от общего количества (2833 пациента) зарегистрированных случаев болезней органов дыхания за 2010–2018 гг., что свидетельствует об актуальности проблемы ВП для сельского населения. Средние сроки госпитализации составили 13±1 день, в тяжелых случаях – 22,5±1 дней. Примененная фармакотерапия в целом соответствовала стандарту первичной медико-санитарной помощи при пневмонии и привела к выздоровлению всех госпитализированных больных.
Проведенный нами анализ микробиологического спектра этиологически значимых возбудителей ВП на примере сельских стационаров Шпаковского района Ставропольского края у пациентов разных возрастных групп, поступавших в профильные отделения стационаров, показал, что в мокроте у исследованных больных выделяли как патогенные, так и условно-патогенные микроорганизмы. Основная доля бактериальной флоры, высеваемой при посеве мокроты, приходилась на Streptococcus pneumoniae, представителей Enterobacteriaceae spp., Streptococcus spp., Staphylococcus aureus и Haemophilus influenza. Микроорганизмы выделяли как в виде монокультур (81%), так и в составе ассоциаций (19%). Роль грамотрицательной флоры значительно выше в случае отягощенного лекарственного анамнеза на амбулаторном этапе, а именно при предварительном применении противомикробных препаратов.
В рамках бактериологической лаборатории районной больницы необходимо осуществлять также поиск атипичных возбудителей ВП не только культуральными методами верификации, но и современными серологическими и ПЦР-методами. При этом следует обратить внимание на сокращение сроков доставки материала от больного в лабораторию для повышения качества бактериологического анализа.
Полученные данные о чувствительности и резистентности бактериальных возбудителей необходимо учитывать при эмпирическом выборе стартовой антибактериальной терапии ВП.



