На долю рака почки приходится порядка 2–3% в мировой структуре онкологической заболеваемости [1]. По статистике, за 2018 г. в России был установлен 24 291 случай впервые выявленного злокачественного новообразования (ЗНО) почки [2]. Средний возраст этих больных составил 62,8 года, заболеваемость среди лиц мужского пола была в 1,3 раза выше по сравнению с женщинами, что соответствует общемировой статистике ЗНО по данным ВОЗ [1, 2]. Несмотря на преимущественное выявление рака почки у пациентов старшей возрастной группы, количество установленных диагнозов среди молодых пациентов возрастает. Если проводить параллель с другими ЗНО различных локализаций, то подобная тенденция может быть объяснена активным внедрением и распространением неинвазивных методов диагностики и скрининговых программ, в частности, в странах с высоким уровнем экономического развития [3].
Почечно-клеточный рак (ПКР) составляет 90–95% от числа всех первичных ЗНО почки. К факторам риска ПКР относят курение, ожирение, а также артериальную гипертензию [4]. В связи с отсутствием значимых клинических проявлений на ранних стадиях большинство опухолей почек становятся случайными диагностическими находками во время проведения ультразвукового исследования (УЗИ), компьютерной (КТ) или магнитно-резонансной томографии (МРТ) [5]. На более поздних стадиях ПКР манифестирует как пальпируемое образование в поясничной области на фоне гематурии и болевого синдрома. В случаях отдаленного метастазирования клиническая картина во многом определяется локализацией метастазов. Для ПКР характерно метастазирование в лимфатические узлы, надпочечники, легкие, печень, кости и головной мозг. Отдельное внимание уделяется паранеопластическому синдрому, который встречается при ПКР в 10–68% случаев и может включать проявления со стороны сердечно-сосудистой и нервной систем, кожных покровов и общего состояния больного [6].
Опухолевый венозный тромбоз (ОВТ) – отличительная черта ПКР. Частота развития опухолевого тромбоза почечной и нижней полой вен при ПКР составляет в среднем 10%. В 1% случаев регистрируется распространение тромботических масс до уровня правого предсердия, что является негативным фактором в прогнозе течения заболевания и выживаемости пациентов с ПКР [7, 8]. Представленный ниже разбор клинического случая пациента с ОВТ показателен с точки зрения встречаемости ПКР и планового диагностического поиска в условиях неонкологического стационара.
ОПИСАНИЕ КЛИНИЧЕСКОГО СЛУЧАЯ
Больной С., 61 года, поступил в кардиологическое отделение ЦКБ РАН 13.07.2020 на коммерческой основе.
Жалобы при поступлении: общая слабость, эпизоды учащенного сердцебиения при незначительных физических нагрузках, нестабильность цифр артериального давления (АД) с максимальным повышением до 160/90 мм рт.ст., похудание в течение 2 мес на 10–12 кг, небольшое снижение аппетита, эпизодическая изжога, дискомфорт в верхних отделах живота.
Анамнез болезни: в течение нескольких лет наблюдались нечастые эпизоды повышения АД (максимально до 160/90 мм рт.ст.), пациент адаптирован к значениям АД 120/80 мм рт.ст. Ишемическую болезнь сердца, перенесенные инсульты, инфаркты миокарда, диагностированные нарушения ритма отрицает. Ранее детально не обследовался. Регулярно лекарственные препараты не принимает. Ухудшение самочувствия наблюдалось в течение 2–3 мес, когда больной на фоне эмоциональных нагрузок отметил появление вышеперечисленных жалоб. Настоящая плановая госпитализация была выполнена на коммерческой основе для обследования и подбора терапии.
Анамнез жизни: рос и развивался соответственно возрасту. Жилищно-бытовые условия удовлетворительные. Высшее образование. В детстве переносил ОРВИ. Сопутствующие заболевания (со слов пациента):
- язвенная болезнь желудка, осложненная желудочно-кишечным кровотечением в 2005 г. (проводилась эндоскопическая коагуляция). Дальнейший контроль эзофагогастродуоденоскопии не проводился, жалоб не было, больной эпизодически принимает антацид (алгелдрат + магния гидроксид) при изжоге;
- мочекаменная болезнь? (в марте – два эпизода ноющих болей в пояснице, после чего отмечал макрогематурию);
- варикозная болезнь вен нижних конечностей.
Перенесенные операции/травмы: оперирован по поводу грыжи белой линии живота много лет назад. Аллергологический анамнез: не отягощен. Эпидемиологический анамнез без особенностей.
Объективный статус при поступлении: состояние больного удовлетворительное. Сознание ясное. Положение активное. Температура тела 36,4 °С. Кожные покровы, видимые слизистые оболочки бледные, чистые. В легких выслушивается жесткое дыхание, хрипов нет, частота дыхания (ЧД) 18/ мин. Тоны сердца приглушены, ритмичные, частота сердечных сокращений (ЧСС) 90/мин, АД – 140/80 мм рт.ст. Живот при пальпации мягкий, безболезненный во всех отделах. Периферические отеки не определяются. Варикозное расширение вен обеих нижних конечностей. Физиологические отправления не нарушены.
Данные лабораторных исследований:
1. Клинический анализ крови от 14.07.2020: нейтрофилы палочкоядерные – 1,0%; эритроциты – 3,4×1012/л; гемоглобин – 94 г/л; гематокрит – 29,0%; средний объем эритроцита – 91,2 мкм3; среднее содержание гемоглобина в эритроците – 31,7 пг; средняя концентрация гемоглобина в эритроцитах – 348 г/л; распределение эритроцитов по объему – 16,0%; количество тромбоцитов – 531,000×109/л; количество тромбоцитов (микроскопия) соответствует расчету анализатора; средний объем тромбоцитов – 7,5 мкм3; тромбокрит – 0,39%; распределение тромбоцитов по объему – 16,3%; лейкоциты – 6,7×109/л; нейтрофилы сегментоядерные – 77,0%; лимфоциты – 18,0%; моноциты – 19,0%; эозинофилы – 2,0%; базофилы – 0%; нейтрофилы, абсолютное количество – 4,100×109/л; лимфоциты, абсолютное количество – 1,2×109/л; моноциты, абсолютное количество –1,3×109/л; эозинофилы, абсолютное количество – 0,1×109/л; базофилы, абсолютное количество – 0; скорость оседания эритроцитов (СОЭ) по Вестергрену – 120 мм/ч.
2. Клинический анализ мочи от 14.07.2020: цвет – соломенно-желтый; прозрачность – мутноватая; относительная плотность – 1,020 г/л; реакция – 5,5; белок – 0,1 г/л; глюкоза – 0 ммоль/л; кетоновые тела – 0 ммоль/л; реакция на кровь – 0; билирубин – 0 мкмоль/л; уробилиноген – 0 мкмоль/л; клетки плоского эпителия – единичные в поле зрения; лейкоцитарная эстераза – 0 мкл; лейкоциты – 7–9 в поле зрения; эритроциты – 0–2 в поле зрения; неорганический осадок мочи (соли) – отсутствуют; слизь – небольшое количество в поле зрения; бактерии – небольшое количество в поле зрения.
3. Биохимический анализ крови от 14.07.2020: глюкоза – 6,4 ммоль/л; натрий – 140 ммоль/л; калий – 4,65 ммоль/л; железо – 2,0 мкмоль/л; общий белок – 58,1 г/л; билирубин непрямой – 8,0 мкмоль/л; билирубин прямой – 4,1 мкмоль/л; билирубин общий – 12,1 мкмоль/л; ЛДГ – 162,5 Ед./л; АСТ – 14,4 Ед./л; АЛТ – 12,4 Ед./л; КФК – 25,6 Ед./л; холестерин общий – 3,350 ммоль/л; триглицериды – 0,93 ммоль/л; холестерин ЛПВП – 1,11 ммоль/л; холестерин ЛПНП – 1,81 ммоль/л; холестерин ЛПОНП – 0,43 ммоль/л; ЛПВП-отношение – 0,5; коэффициент атерогенности – 2,020; СРБ – 179,83 мг/л; мочевая кислота – 277,09 мкмоль/л; креатинин сыворотки – 91,3 мкмоль/л; СКФ (MDRD) – 77,56 мл/мин/1,73м2.
4. Иммуноферментный анализ (ИФА) от 14.07.2020: ВИЧ 1/2 (антиген + антитела) – не обнаружены; Syphilis EIA (IgG + IgM) – не обнаружены; HbsAg (поверхностный антиген вируса гепатита В) – не обнаружен; анти-HCV-total (антитела к вирусу гепатита С) – не обнаружены; ПСА общий – 0,570 нг/мл; раковоэмбриональный антиген (РЭА) – 1,060 нг/мл; СА 19-9 – 8,8 Ед./мл; ПСАсв/ПСАобщ – 38,0%.
5. Изосерология от 15.07.2020: резус-фактор – Rh (-) отрицательный; группа крови – A (II); исследование антител к антигенам эритроцитов в сыворотке крови – не обнаружены; антиген Kell – отрицательно; антиген С – отрицательно; антиген с – положительно; антиген E – отрицательно; антиген e – положительно; антиген k (Челлано) – положительно; фенотип – ccddeekk.
6. Коагулограмма от 14.07.2020: международное нормализованное отношение (МНО) – 1,21; протромбин по Квику – 69,0%; активированное частичное тромбопластиновое время (АЧТВ) – 34,6 с; D-димер – 1,360 мкг/мл; антитромбин III – 85,0%; фибриноген – 9,28 г/л;
Данные инструментальных исследований
1. Электрокардиография (ЭКГ) от 14.07.2020: ритм синусовый, ЧСС 93/мин, отклонение ЭОС влево.
2. Эхокардиография (ЭхоКГ) от 14.07.2020: конечный диастолический размер левого желудочка (ЛЖ) – 5,8 см; конечный систолический размер ЛЖ – 4,6 см; конечный диастолический объем ЛЖ – 159 мл; конечный систолический объем ЛЖ – 89 мл; ударный объем – 70 мл; толщина межжелудочковой перегородки (МЖП) – 1,3 см; толщина задней стенки ЛЖ – 1,2 см; индекс массы миокарда ЛЖ – 120 г/м2; фракция выброса – 52%; диаметр аорты: корень – 3,9 см, восходящий отдел – 3,8 см; открытие створок аортального клапана: 1,8 см; левое предсердие – 4,2×6,5 см; правый желудочек (из апикального доступа) – 3,9 см; правое предсердие – 4,3×6,2 см; ствол легочной артерии – четко не визуализируется. Нижняя полая вена – 2,2 см (коллабирует на вдохе более 50%).
Клапаны сердца. Митральный клапан – створки уплотнены, движение разнонаправленное. Трансмитральный поток: Vмакс. = 1,0 м/с, РGмакс. = 4,0 mm Hg. Пик Е <А. Митральная регургитация I–II степени. Аортальный клапан – трехстворчатый, створки уплотнены, сепарация их достаточная. В устье аорты и в выносящем отделе ЛЖ: Vмакс.=1,4 м/с, РGмакс.=7 mm Hg. Аортальная регургитация не регистрируется. Трикуспидальный клапан структурно не изменен. Транстрикуспидальный поток: Vмакс.=0,8 м/с, РGмакс.=2,8ммHg. Трикуспидальная регургитация II–III степени. Клапан легочной артерии четко не визуализируется. Поток в устье легочной артерии: Vмакс.=1,0 м/с, РGмакс.=4 mm Hg. Регургитация через клапан легочной артерии не регистрируется. Расчетное максимальное систолическое давление в легочной артерии –55 mm Нg. Перикард: жидкости в полости перикарда не обнаружено. Цветное допплеровское сканирование: потоков шунтирования крови не выявлено.
Заключение: исследование проводилось на фоне тахикардии. Корень и визуализируемый восходящий отдел аорты не расширены. Умеренно выраженные атеросклеротические изменения стенок аорты. Умеренная дилатация левых и правых отделов сердца. Незначительная гипертрофия миокарда ЛЖ. Структура миокарда ЛЖ неоднородно повышенной эхогенности. Зон нарушения локальной сократимости не выявлено. Глобальная сократимость миокарда ЛЖ умеренно снижена. Нарушение диастолической функции ЛЖ по I типу. Уплотнение створок аортального и митрального клапанов. Митральная регургитация I–II степени. Трикуспидальная регургитация II–III степени.
В полости правого предсердия обнаружен гиперподвижный тромб 7,7×0,8 см (линейной формы), пролабирующий в полость правого желудочка (рис. 1). В нижней полой вене (НПВ) – гиперэхогенное образование без четких контуров, вероятно, тромбоз (рис. 2). Легочная гипертензия.
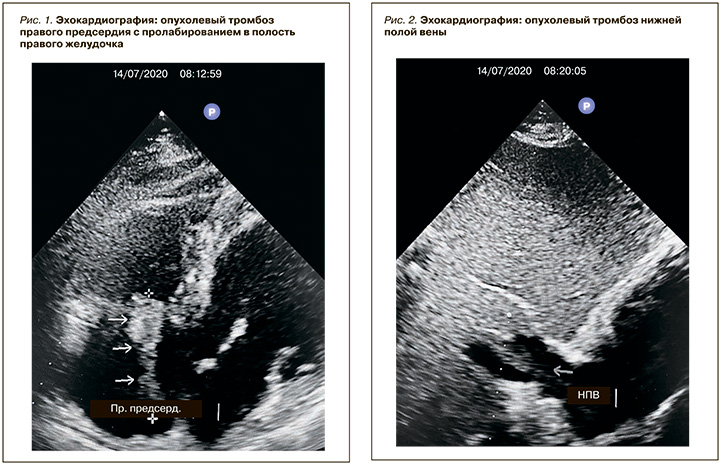
3. УЗИ органов брюшной полости и почек от 14.07.2020: печень в размерах увеличена (левая доля, переднезадний размер – 85 мм, правая доля, косовертикальный размер – 190 мм), контуры ровные, четкие, паренхима диффузно неоднородная, эхогенность обычная, внутри-/внепеченочные желчные протоки не расширены. Сосудистый рисунок печени не деформирован, печеночные вены не расширены. Патологические образования не выявлены. В воротах печени увеличенные лимфатические узлы до 12 мм. НПВ расширена – 25 мм, лоцируется восходящий тромб из правой почечной вены, флотирующая верхушка тромба длинной до 8–9 см, в правом предсердии не лоцируется, левая почечная вена четко не лоцируется. Гепатикохоледох не расширен – 5 мм, однородный. Воротная вена не расширена – 9 мм, проходима.
Желчный пузырь не увеличен, 60×30 мм, форма обычная, стенки не утолщены, 2 мм, в просвете анэхогенное содержимое. Поджелудочная железа в размерах не увеличена (головка – 37 мм, тело – 17 мм, хвост – 33 мм), контуры ровные, четкие, паренхима диффузно неоднородна, эхогенность повышена. Главный панкреатический проток не расширен. Патологические образования не выявлены. Селезенка не увеличена, 120×30 мм, контуры ровные, четкие, паренхима однородная, эхогенность обычная. Селезеночная вена не расширена, диаметр 6 мм, проходима. Патологические образования не выявлены.
Почки: топография не изменена, в размерах увеличены (справа 140×90 мм, слева 130×49 мм), контуры ровные, четкие. Толщина паренхимы 16–18 мм. Чашечно-лоханочная система не расширена с обеих сторон, уплотнена. При исследовании в режиме цветного допплеровского картирования (ЦДК) васкуляризация прослеживается до периферических отделов коркового слоя обеих почек.
В правой почке лоцируется неоднородное объемное образование, размерами 89×90 мм со смешанным кровотоком.
Свободная и отграниченная жидкость в брюшной полости не определяется. Абдоминальный отдел аорты не расширен, диаметр 1,7 см, стенки ровные, ход прямолинейный.
Заключение: ультразвуковые признаки объемного образования правой почки. Восходящий флотирующий тромбоз нижней полой вены, правой почечной вены. Увеличение размеров печени, поджелудочной железы, почек. Диффузные изменения печени, поджелудочной железы. Увеличенные лимфатические узлы в воротах печени.
4. Мультиспиральная компьютерная томография (МСКТ) органов брюшной полости и забрюшинного пространства с внутривенным болюсным контрастированием от 14.07.2020: исследование выполнено с внутривенным болюсным контрастированием препаратом Ультравист® (370 мг йода/мл). Побочных реакций на введение контрастного препарата не отмечено.
Правая почка увеличена в размерах за счет наличия гетерогенного образования нижнего, заднего и нижнепереднего сегментов размером до 92×85×104 мм (переднезадний/поперечный/краниокаудальный), накапливающего контрастный препарат с ~35 до ~135 HU. Определяются гиподенсивные включения в структуре образования (распад). Выявленное образование тотально выполняет почечную лоханку с распространением до уровня лоханочно-мочеточникового перехода. Правая почечная вена тотально выполнена тромбомассами на протяжении ~47 мм (ширина до 22 мм). Тромбомассы распространяются в просвет НПВ краниально на протяжении ~161 мм; в дистальных отделах субтотально выполняют просвет до 80% (ширина до 24,5 мм), краниальнее расположены в центральных отделах, приобретают линейный вид шириной до 17 мм. Определяется накопление контрастного вещества выявленными тромбомассами с ~35 до ~65 HU. Добавочная артерия правой почки малого калибра от аорты (отходит краниальнее основной на 6 мм). Добавочная вена правой почки с формированием множественных коллатералей по контуру образования. Сохранная паренхима верхушечного и верхнепереднего сегментов правой почки замедленно накапливает контрастное вещество. При исследовании в раннюю выделительную фазу (5 мин) контрастное вещество в чашечках и лоханке не определяется. Паранефральная клетчатка инфильтрирована. Определяются множественные парааортальные лимфоузлы преимущественно на инфраренальном уровне до 11×13 мм.
Левая почка: нормально расположена, размеры соответствуют норме. Кортико-медуллярная дифференцировка сохранена, паренхима своевременно и равномерно накапливает контрастный препарат. Полостная система почки и мочеточник не расширены, с четкими ровными контурами. Выделение контрастного препарата своевременное. Рентгеноконтрастные конкременты не выявлены. Мелкая простая киста паренхимы. Надпочечники: типично расположены. Правый минимально утолщен до 8 мм. Левый утолщен до 12,5 мм.
Печень: обычно расположена, краниокаудальный размер до 218 мм, границы печени четкие, ровные. Участков патологического накопления контрастного препарата паренхимой печени не выявлено. Внутрипеченочные и внепеченочные желчные протоки не расширены. Воротная и верхняя брыжеечная вены без дефектов наполнения. Желчный пузырь: типично расположен, рентгеноконтрастных конкрементов в просвете не выявлено. Общий желчный проток не расширен. Поджелудочная железа: правильной формы и положения, зоны патологического накопления контрастного препарата не определяются. Главный панкреатический проток не расширен. Парапанкреатическая клетчатка не изменена. Селезенка расположена типично, минимально увеличена, паренхима однородная. Селезеночная вена без дефектов наполнения. Свободная жидкость и газ в брюшной полости не визуализируются. Аорта на исследуемом уровне не расширена. Долихосигма, дивертикулез толстой кишки. Костные деструктивные изменения в зоне сканирования не определяются. Дегенеративные изменения поясничного отдела позвоночника.
Заключение: опухоль правой почки с вовлечением почечной лоханки, формированием окклюзионного опухолевого тромбоза правой почечной вены, неокклюзионного тромбоза НПВ на всем протяжении, вероятно, опухолевого генеза. Отсутствие выделительной функции правой почки на момент исследования. Нарушение транзита контрастного препарата в правой почке. Утолщение надпочечников (нельзя исключить вторичный генез). Вторичная лимфаденопатия забрюшинного пространства. КТ-данных за вторичное поражение печени не выявлено. Добавочные артерия, вена правой почки. Нерезко выраженная гепатоспленомегалия.
5. МСКТ органов грудной полости с внутривенным болюсным контрастированием от 14.07.2020: исследование выполнено с внутривенным болюсным контрастированием препаратом Ультравист® (370 мг йода/мл). Побочных реакций на введение контрастного препарата не отмечено.
Ствол легочной артерии (ЛА) не расширен – 26,5 мм, дефекты наполнения не выявлены. Правая ЛА проходима – 21 мм в диаметре. Левая ЛА – 21 мм в диаметре, дефекты наполнения не выявлены. Убедительных КТ-данных за дефекты наполнения в сегментарных ветвях ЛА не выявлено. Достоверно оценить субсегментарные ветви ЛА не представляется возможным. В нижней полой вене определяется линейный тромб с распространением в полость правого предсердия на протяжении (исследование выполнено без ЭКГ-синхронизации) ~ 31 мм (ширина до 7 мм). В паренхиме обоих легких множественные мягкотканные крупнобугристые образования, размеры контрольных (мягкотканное окно): S4 справа до 18×17,5 мм; в S3 слева до 8×6,5 мм. Гипостатические изменения в заднебазальных отделах легких. Немногочисленные участки внутридольковой, парасептальной эмфиземы легких. Трахея проходима, не сужена. Ворота (корни) легких не изменены. Главные, долевые, сегментарные бронхи проходимы, стенки уплотнены. Средостение расположено срединно. Аорта на исследуемом уровне не расширена. В плевральных полостях и полости перикарда жидкость не определяется. Увеличенные лимфоузлы средостения и подмышечных областей не выявлены. Немногочисленные лимфоузлы средостения до 5,5 мм в поперечнике. Костные деструктивные изменения в зоне сканирования не выявлены. Дегенеративные изменения грудного отдела позвоночника. Мягкие ткани грудной стенки без особенностей.
Заключение: КТ-картина неокклюзионного тромбоза НПВ с распространением в полость правого предсердия, нельзя исключить опухолевый генез тромба. Очаговое поражение легких. Эмфизема легких. Воспалительные изменения в легких не выявлены. Лимфаденопатия средостения.
6. Дуплексное/триплексное сканирование нижней полой и почечных вен от 14.07.2020: нижняя полая вена расширена, 25 мм, лоцируется восходящий тромб из правой почечной вены, верхушка тромба длинной до 8–9 см флотирует, в правом предсердии тромботические массы не лоцируются, левая почечная вена четко не лоцируется. Заключение: флотирующий восходящий тромбоз нижней полой вены, правой почечной вены.
7. Дуплексное/триплексное сканирование вен нижних конечностей от 14.07.2020: ультразвуковых признаков патологии венозного кровотока нижних конечностей, в том числе флеботромбоза и/ или тромбофлебита, на момент осмотра не выявлено.
8. Дуплексное/триплексное сканирование экстракраниальных отделов брахиоцефальных артерий от 14.07.2020: ультразвуковые признаки атеросклероза магистральных артерий брахиоцефальной зоны, утолщение комплекса интима-медиа – 1,3 мм. Стеноз общей сонной артерии слева (ОСА) справа – 30%, стеноз ОСА слева – 30%. Стеноз внутренней сонной артерии справа – 30%.
9. УЗИ предстательной железы, мочевого пузыря, остаточной мочи от 14.07.2020: мочевой пузырь наполнения до 300 мл мочи. Положение и форма обычные. Контуры четкие, ровные. Просвет анэхогенный, патологические включения не содержит. Микции сохранны, симметричны. Стенки не утолщены, 3 мм, однородные. Патологические внутрипросветные образования не лоцируются. Предстательная железа в размерах не увеличена, 34×49×33 мм, объем 30 см3. Положение и форма обычные. Контуры четкие, ровные. Капсула на видимом протяжении прослеживается. Паренхима неоднородная, эхогенность обычная, патологические включения не содержит. Остаточная моча 80 мл. Заключение: ультразвуковые признаки увеличения объема предстательной железы, диффузных изменений паренхимы предстательной железы.
10. Исследование неспровоцированных дыхательных объемов и потоков от 15.07.2020: измеренные показатели вентиляционной функции легких в пределах возрастной нормы.
Особенности течения заболевания
Пациент среднего возраста госпитализирован в плановом порядке на коммерческой основе для проведения обследования в связи с умеренной артериальной гипертензией, астеническим синдромом и похуданием. В процессе обследования по данным ЭхоКГ в полости правого предсердия обнаружен гиперподвижный тромб 7,7×0,8 см (линейной формы), пролабирующий в полость правого желудочка. Учитывая высокий риск тромбоэмболических осложнений, с 14.07.2020 пациент наблюдался в отделении реанимации и интенсивной терапии (ОРИТ). При дальнейшем обследовании выявлена опухоль правой почки с вовлечением почечной лоханки, формированием окклюзионного опухолевого тромбоза правой почечной вены, неокклюзионного опухолевого тромбоза НПВ на всем протяжении. По результатам МСКТ с контрастированием обнаружено вторичное очаговое поражение легких; нельзя исключить вторичное поражение надпочечников. В данных лабораторной диагностики обращают на себя внимание признаки анемии средней степени тяжести и снижение уровня сывороточного железа, свидетельствующие о течении железодефицитной анемии, значимое повышение острофазного белка (СРБ – 179,83 мг/л), умеренная гипопротеинемия.
С учетом результатов проведенного дообследования пациент заочно проконсультирован по телефону с онкоурологом НМИЦ онкологии им. Н.Н. Блохина, а также с сердечно-сосудистым хирургом НМИЦ хирургии им. А.В. Вишневского; очно – сердечно-сосудистым хирургом и онкологом ЦКБ РАН.
На основании проведенного обследования, консультаций специалистов сформирована диагностическая концепция и терапевтическая тактика: у пациента пожилого возраста с высокой долей вероятности имеет место развитие рака правой почки с метастатическим поражением тканей легкого. Течение основного заболевание осложнилось развитием сосудистого тромбоза на фоне паранеопластического синдрома. Пациенту рекомендовано проведение операции в условиях мультидисциплинарной хирургической бригады (сосудистых хирургов и онкологов), начата профилактическая антикоагулянтная терапия – раствор эноксапарина натрия (Клексан) 0,4 мл (40 мг) подкожно ежедневно.
За время наблюдения состояние пациента оставалось стабильным, без отрицательной динамики. При выписке: дополнительных жалоб и проявлений сердечной недостаточности нет, гемодинамические показатели стабильны на уровне целевых значений. Больной выписан под наблюдение специалистов амбулаторно-поликлинического звена, рекомендовано продолжение лечения в специализированном онкологическом стационаре.
Диагноз клинический заключительный
Основной: опухоль правой почки с вовлечением почечной лоханки.
Осложнения: окклюзионный тромбоз правой почечной вены, неокклюзионный тромбоз НПВ на всем протяжении с распространением в полость правого предсердия и правого желудочка (вероятно, опухолевого генеза). Вторичное очаговое поражение легких. Вторичная лимфаденопатия забрюшинного пространства. Анемия смешанного генеза средней степени тяжести.
Сопутствующие заболевания: артериальная гипертензия, степень 1, риск 3. Гипертрофия ЛЖ (толщина межжелудочковой перегородки – 1,3 см, толщина задней стенки ЛЖ – 1,2 см, индекс массы миокарда ЛЖ – 120 г/м2). Язвенная болезнь желудка. Варикозная болезнь вен нижних конечностей. Атеросклероз брахиоцефальных артерий без гемодинамически значимого стенозирования. Диффузная гиперплазия предстательной железы.
Рекомендации пациенту
1. Соблюдение гипохолестериновой, гипоуглеводной диеты с ограничением соли (до 2 г/сут) и жидкости до 1500 мл/сут.
2. Продолжить введение эноксапарина натрия 40 мг подкожно 1 раз/сут. Препараты могут быть заменены на аналоги в эквивалентных дозах.
3. Рекомендуется дальнейшее дообследование и лечение в НМИЦ онкологии им. Н.Н. Блохина.
ЗАКЛЮЧЕНИЕ
Для классического представления картины ПКР характерно наличие почечной триады (гематурия, поясничная боль и пальпируемая опухоль), которая, по разным литературным данным, встречается в среднем в 10% случаев рака почки [6, 8]. В разобранном клиническом случае общее состояние пациента определялось артериальной гипертензией, тахикардией и снижением качества жизни за последние несколько месяцев, что в первую очередь предполагало наличие недиагностированной ранее сердечно-сосудистой патологии и послужило основанием для плановой госпитализации пациента в кардиологический стационар.
В процессе первичного сбора анамнеза убедительных данных в пользу ЗНО выявлено не было. Исключение составили нескольких эпизодов болей в области поясницы, которые сопровождались гематурией, однако пальпируемых образований в поясничной области не наблюдалось. По результатам ЭхоКГ, УЗИ почек и НПВ было обнаружено новообразование правой почки с инвазией опухоли в правую почечную вену и далее в НПВ с распространением до границы правого предсердия и желудочка – уровень IV по классификации ОВТ Novick при ПКР [9].
Несмотря на характерную для ПКР способность первичной опухоли к венозной инвазии и дальнейшему распространению по сосудистому руслу, ОВТ на уровне правого предсердия встречается крайне редко. Тем не менее при обнаружении правопредсердного образования в дифференциально-диагностический пул рекомендуется включать первичное или вторичное ЗНО, тромбоз, не связанный с ЗНО, а также вегетации трикуспидального клапана [7, 8].
Принимая во внимание данные, полученные при проведении МСКТ с контрастированием, уровень распространения ОВТ, прорастание опухоли с инфильтрацией паранефральной клетчатки, а также КТ-признаки вторичного поражения правого надпочечника, легких и регионарных лимфоузлов, предполагаемая стадия заболевания по TNM – T3cN1M1 (стадия IV); она требует дополнительной оценки онколога [10, 11]. Не исключено, что КТ-картина легких связана не только с предполагаемым метастатическим поражением, но и феноменом продолжительной микроэмболизации вследствие образования на поверхности ОВТ тромбов неопухолевого генеза на фоне локального изменения гемодинамики с последующим отрывом микротромбов и их миграцией в легочные артериолы и прекапилляры [7]. Проведение биопсии новообразования почки в конкретном случае не является обязательным критерием для окончательной постановки диагноза, в частности, если будет принято решение о проведении хирургического вмешательства [8, 12]. Ряд авторов рекомендует проведение чреспищеводной ЭхоКГ для определения дальнейшей тактики ведения пациента [13].
В условиях ограниченной возможности дальнейшего наблюдения статус пациента на момент выписки по индексу Карновского составил 90%. Оценить прогноз по шкале IMDC (International Metastatic Renal Cancer Database) не представляется возможным ввиду отсутствия ряда лабораторных данных, однако установленная анемия (гемоглобин – 94 г/л), уровень распространения ОВТ до правого предсердия и предполагаемое наличие отдаленных метастазов свидетельствуют о неблагоприятном прогнозе для данного пациента. Проведение радикальной или циторедуктивной нефрэктомии и тромбэктомии НПВ улучшают показатели выживаемости, однако большинство данных представлено для пациентов со стадией T3a-cN0M0. Проведение тромбэктомии при ОВТ на уровне правого предсердия остается спорным вопросом ввиду ассоциированных рисков и периоперационной смертности в 3–10 % случаев [14]. Проведение неоадъювантной системной терапии вне клинических исследований не рекомендуется в связи с отсутствием достаточного количества достоверных данных на текущий момент [12].
Представленный клинический случай наглядно демонстрирует необходимость проведения тщательного дифференциально-диагностического поиска у пациентов с неустановленной этиологией артериальной гипертензии и учета вероятности обнаружения первичных или вторичных очагов ЗНО, особенно среди пациентов старшей возрастной группы и ранее не обследованных. Несмотря на активное внедрение на территории России скрининговых программ, большинство первичных ЗНО обнаруживаются на поздних стадиях, что в значительной степени влияет на прогноз и выживаемость таких пациентов.


