Хронический бронхит (ХБ) относится к одной из наиболее актуальных проблем современной пульмонологии, что связано с высокой распространенностью данного заболевания. Так, среди населения России заболеваемость ХБ, рассчитанная на основе данных по обращаемости больных за медицинской помощью, составляет 10–20%. Впрочем, очевидно, что истинная распространенность заболевания значительно выше. В отношении хронической обструктивной болезни легких (ХОБЛ) известно, что в настоящее время это глобальная проблема, т.к. число пациентов достигает 15% взрослого населения развитых стран [1–5], а ежегодное число умерших составляет более 3 млн человек [6]. Немаловажна и экономическая составляющая ввиду того, что ведение больного ХОБЛ сопровождается значительными материальными издержками. Например, в США ежегодные расходы здравоохранения на лечение больных ХОБЛ достигают 32 млрд долларов [7].
Под ХБ в настоящее время понимают хроническое воспалительное заболевание бронхов, характеризующееся морфологической перестройкой их слизистой оболочки и проявляющееся кашлем с выделением мокроты в течение 3 мес и более в году на протяжении 2-х последовательных лет. Согласно классификации выделяют простой неосложненный, обструктивный и гнойный ХБ.
ХОБЛ – заболевание, характеризующееся персистирующим нарушением вентиляционной функции по обструктивному типу, частично обратимому, которое обычно прогрессирует и связано с повышенным хроническим воспалительным ответом на действие патогенных частиц или газов [1]. Диагноз ХОБЛ следует заподозрить у всех пациентов в возрасте, как правило, старше 40 лет, с одышкой, хроническим кашлем и/или избыточной продукцией мокроты и/или имеющих в анамнезе факторы риска развития этого заболевания, а также стойкие нарушения бронхиальной проходимости (постбронходилатационный объем форсированного выдоха в первую секунду [ОФВ1]/форсированная жизненная емкость легких [ФЖЕЛ] <70%), регистрируемые при исследовании функции внешнего дыхания [1, 2].
 Под обострением ХБ/ХОБЛ понимают ухудшение в состоянии пациента, возникающее остро, сопровождающееся усилением кашля, увеличением объема отделяемой мокроты и/или изменением ее цвета, появлением/нарастанием одышки, которое выходит за рамки ежедневных колебаний и является основанием для модификации терапии [1, 2]. Стоит заметить, что именно частота обострений заболевания является важным параметром, который определяет темпы прогрессирования бронхиальной обструкции, качество жизни больных и представляет независимый фактор риска смертности больных ХОБЛ.
Под обострением ХБ/ХОБЛ понимают ухудшение в состоянии пациента, возникающее остро, сопровождающееся усилением кашля, увеличением объема отделяемой мокроты и/или изменением ее цвета, появлением/нарастанием одышки, которое выходит за рамки ежедневных колебаний и является основанием для модификации терапии [1, 2]. Стоит заметить, что именно частота обострений заболевания является важным параметром, который определяет темпы прогрессирования бронхиальной обструкции, качество жизни больных и представляет независимый фактор риска смертности больных ХОБЛ.
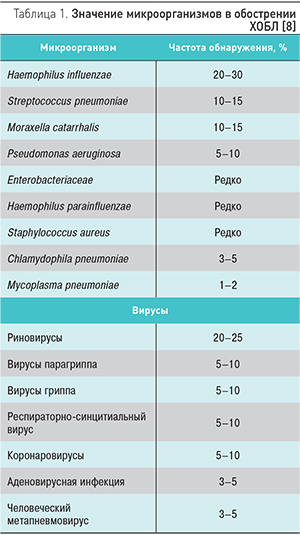
В патогенезе обострений ХБ/ХОБЛ выделяют инфекционные и неинфекционные причины. К основным неинфекционным относят: невыполнение врачебных предписаний (низкая комплаентность пациентов); воздействие аэрополлютантов (нахождение в районах с загрязнением воздуха); декомпенсацию сопутствующих заболеваний внутренних органов; травмы грудной клетки и пр. Однако в подавляющем числе случаев (75–80%) обострение ХБ/ХОБЛ обусловлено именно инфекционными агентами. Среди них доминирующее значение имеют бактериальные возбудители – Haemophilus influenzae, Streptococcus pneumoniae, Moraxella catarrhalis [8, 9]. Реже в образцах мокроты пациентов с обострением ХБ/ХОБЛ выделяют Haemophilus parainfluenzae, Staphylococcus aureus, Pseudomonas aeruginosa и представителей семейства Enterobacteriaceae. Частота обнаружения Mycoplasma и Chlamidophila pneumoniae у больных, переносящих обострение ХБ/ХОБЛ, составляет, по данным исследований, около 5% [10]. В 30% случаев обострение ХОБЛ ассоциировано с вирусной инфекцией (вирусы гриппа, коронаровирусы, риновирусы и пр.) [11]. Значение микроорганизмов в обострении ХОБЛ представлено в табл. 1.
В отношении ведения пациентов с ХОБЛ стоит отметить, что согласно результатам исследований выявлена корреляция между степенью тяжести заболевания и типом возбудителя [12, 13]. Так, у пациентов с ХОБЛ легкого, среднетяжелого течения обострение чаще всего обусловлено S. pneumoniae, по мере прогрессирования болезни (снижение ОФВ1, частые обострения) значительно чаще выявляют H. influenzae, M. catarrhalis и Enterobacteriaceae spp. В более тяжелых случаях нередко обнаруживают P. aeruginosa. Факторами риска синегнойной инфекции являются: выраженная бронхиальная обструкция (ОФВ1 <30%); бронхоэктатическая болезнь; хроническое гнойное отделяемое; предшествующее выделение P. aeruginosa из мокроты; частое применение антибиотиков (≥4 курсов в течение года) [2, 9].
Классическими признаками, характеризующими обострение ХБ/ХОБЛ, являются следующие критерии [14]: появление или усиление одышки; увеличение объема отделяемой мокроты и усиление гнойности мокроты. Наличие всех трех вышеуказанных критериев описывается как I тип, двух из них – как II тип, одного – как III тип обострения заболевания. Очевидно, назначение антибактериальных препаратов оправдано у пациентов с I типом обострения ХБ/ХОБЛ, т.к. в данном случае наиболее вероятна инфекционная природа обострения. Кроме того, показаниями к назначению антимикробной терапии являются II тип обострения ХБ/ХОБЛ (при наличии гнойной мокроты) и тяжелое обострение заболевания, требующее госпитализации.
В настоящее время весьма перспективным является внедрение в клиническую практику (в том числе на амбулаторном этапе) определения концентрации в крови биологических маркеров воспалительного ответа. Например, повышение уровня С-реактивного белка более 30 мг/л при обострении ХБ/ХОБЛ является чувствительным признаком бактериальной инфекции и требует назначения антибактериальной терапии [15].
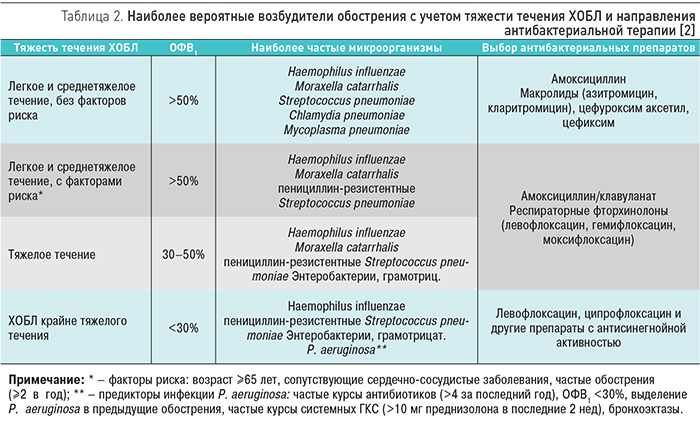
При выборе антибактериального препарата следует руководствоваться подходом, основанным на рубрификации пациентов, переносящих инфекционное обострение заболевания, на группы, различающиеся между собой по этиологической структуре и тактике антимикробной терапии (табл. 2) [2]. Так, следует выделять больных с наличием факторов риска выявления микроорганизмов, обладающих механизмами резистентности1 и без таковых; кроме того, отдельную группу составляют пациенты с крайне тяжелым течением заболевания (ОФВ1 <30%), имеющие риск присоединения синегнойной инфекции.
Антибиотиками выбора у пациентов без факторов риска являются амоксициллин, «современные» макролиды (азитромицин, кларитромицин), цефуроксим аксетил, цефиксим. У больных с обострением ХБ/ХОБЛ при наличии высокого риска1, а также у пациентов с тяжелым течением ХОБЛ (ОФВ1<50% от должного) рекомендуется применение «респираторных» фторхинолонов (левофлоксацин, моксифлоксацин) или «ингибиторозащищенных» аминопенициллинов (амоксициллин/клавуланат). Данный подход основывается на результатах многочисленных исследований, показавших перспективность применения «респираторных» фторхинолонов и амоксициллина/клавуланата по сравнению с макролидами по влиянию как на время регресса симптомов обострения ХБ/ХОБЛ, так и на продолжительность безрецидивного периода. Так, по данным известного мета-анализа [16], проанализировавшего эффективность и безопасность использования макролидов, «респираторных» фторхинолонов и амоксициллина/клавуланата в терапии обострения ХОБЛ, известно, что все перечисленные антибиотики продемонстрировали сравнимую клиническую эффективность, но применение «респираторных» фторхинолонов и амоксициллина/клавуланата характеризовалось более высокой микробиологической эффективностью и меньшей частотой рецидивов заболевания по сравнению с макролидами. Справедливости ради стоит заметить, что в данном мета-анализе использование амоксициллина/клавуланата характеризовалось несколько более высокой частотой развития нежелательных явлений по сравнению с другими препаратами. Амоксициллин/клавуланат (Арлет®) характеризуется высокой биодоступностью при приеме внутрь, хорошим проникновением в различные ткани и жидкости организма, что позволяет препарату быстро достичь терапевтических концентраций. Арлет® выпускается в виде таблеток, покрытых пленочной оболочкой в двух дозировках: амоксициллин 500 мг + клавулановая кислота 125 мг и амоксициллин 875 мг + клавулановая кислота 125 мг.
Таким образом, назначение антибиотиков пациентам данной группы, помимо купирования симптомов обострения, преследует и другую важную цель – увеличение длительность периода между обострениями. С этой точки зрения наибольшие перспективы связаны с применением «респираторных» фторхинолонов. Наличие у данной группы антибиотиков высокой бактерицидной активности по отношению к грамположительным и грамотрицательным микроорганизмам, включая лекарственноустойчивые штаммы микроорганизмов, обеспечивает максимальную степень эрадикации возбудителей обострения ХБ/ХОБЛ и тем самым способствует удлинению интервала между обострениями.
У пациентов с обострением при наличии факторов риска синегнойной инфекции (ОФВ1 <30% от должных значений, хроническое отделение гнойной мокроты, наличие бронхоэктазов, предшествующее выделение P. aeruginosa из мокроты) целесообразно использование левофлоксацина в дозе 750 мг/сут или ципрофлоксацина (табл. 2).
Действенным методом профилактики обострений ХБ/ХОБЛ является применение гриппозной и пневмококковой вакцин. Доказано, что вакцинация гриппозной вакциной [18] способна снизить частоту тяжелых обострений ХОБЛ и общую смертность, что позволяет рекомендовать ее проведение всем пациентам, страдающим ХОБЛ. Вакцинация проводится инактивированными вакцинами однократно перед началом эпидемического сезона, как правило, в октябре–ноябре. Поскольку уровень защитных антител снижается в течение года, процедуру необходимо проходить повторно каждый год.
Использование пневмококковой вакцины позволяет снизить частоту обострений ХОБЛ [19] и развитие внебольничной пневмонии. Для вакцинопрофилактики пневмококковых инфекций у взрослых используются 23-валентная неконъюгированная вакцина, содержащая очищенные капсулярные полисахаридные антигены 23 серотипов S. pneumonia и 13-валентная пневмококковая конъюгированная вакцина. 23-валентная вакцина применяется для профилактики инфекций пневмококковой этиологии у взрослых, входящих в различные группы риска (в их числе пациенты в возрасте 65 лет и старше; лица с сопутствующими хроническими заболеваниями бронхолегочной системы – ХОБЛ и пр.). Одним из показаний для 13-валентной пневмококковой вакцины является профилактика инвазивной болезни, вызываемой пневмококком у взрослых в возрасте 50 лет и старше. Вакцинация пневмококковой вакциной рекомендована всем пациентам с ХОБЛ. Вакцинация проводится один раз в 4–5 лет.
Комбинированное применение пневмококковой вакцины и вакцины против гриппа достоверно снижает частоту обострений у пациентов с ХОБЛ по сравнению с моновакцинацией против гриппа. Так, в исследовании A. Furumoto и соавт. (2008) было показано, что применение комбинированного метода вакцинации с использованием 23-валентной пневмококковой вакцины и вакцины против гриппа достоверно снижает частоту обострений (р=0,022) у пациентов с ХОБЛ по сравнению с моновакцинацией против гриппа [20].
Таким образом, у пожилых больных и пациентов, страдающих тяжелой ХОБЛ, целесообразно одновременное применение пневмококковой (ревакцинация через 4–5 лет) и гриппозной (проводится ежегодно) вакцин.
––––––––––––––––––––––––––––––––––
1 Факторы риска: возраст ≥65 лет, сопутствующие сердечно-сосудистые заболевания, частые обострения (≥2 в год).



