Инсульт остается одной из основных причин длительной инвалидизации. К основным факторам, сдерживающим адекватную реабилитацию пациентов после инсульта, можно отнести синдром неглекта [1].
При неглекте наблюдается утрата способности пациента отвечать на стимуляцию или воспринимать информацию на контралатеральной поражению стороне. При наблюдении за больным создается впечатление, словно для него не существует левая (как правило) сторона пространства, а нередко и левая сторона тела.
Механизм возникновения синдрома игнорирования (СИ) остается не до конца ясным. Его развитие нельзя объяснить лишь сенсорным или моторным дефицитом. Дисфункция корковых областей и трактов белого вещества, а также межполушарный дисбаланс вовлечены в механизмы различных проявлений зрительного неглекта [2].
ОПИСАНИЕ КЛИНИЧЕСКОГО СЛУЧАЯ
Больной Н., мужчина 68 лет, пенсионер, 27.08.2018 поступил в отделение реанимации и интенсивной терапии острых нарушений мозгового кровообращения (ОРИТ ОНМК) в Нижегородскую областную клиническую больницу им. Н.А. Семашко.
Из анамнеза: пациент заболел остро 13.08.2018, когда находился в кардиохирургической клинической больнице по поводу окклюзии внутренней сонной артерии (ВСА) с двух сторон. 13.082018 была проведена операция: эверсионная каротидная эндартерэктомия (КЭАЭ) из ВСА, наружной сонной артерии (НСА) и общей сонной артерии (ОСА) справа. Около 00:00 остро возник левосторонний гемипарез, при дуплексном сканировании (ДС) выявлен тромбоз ОСА, ВСА, НСА слева. 14.08.2018 в 00:50 сделана экстренная операция – тромбэктомия из ОСА, ВСА, НСА слева. Установлены 2 стента в верхней трети ВСА.
14.08.2018 выполнена мультиспиральная компьютерная томография (МСКТ) головного мозга, обнаружена картина ОНМК по геморрагическому типу в правой теменно-височно-затылочной области, внутримозговой гематомы правой теменной области и субарахноидального кровоизлияния в правой теменно-височно-затылочной области. Бригадой скорой медицинской помощи больной был переведен в Нижегородскую областную клиническую больницу им. Н.А. Семашко.
Диагноз при поступлении:
- основное заболевание: геморрагический инсульт от 13.08.2018 с формированием внутримозговой гематомы в проекции правой теменно-височной области (МСКТ от 27.08.2018), острый период. Афферентный парез левой руки. Дизартрия;
- сопутствующее заболевание: гипертоническая болезнь III ст., риск 4.
Объективные данные пациента при поступлении в неврологическое отделение для больных с ОНМК: состояние средней тяжести, сознание ясное, речь дизартрична. В легких дыхание жесткое, хрипов нет, частота дыхания – 18/мин, температура тела – 36,7 °C, артериальное давление (АД) 130/80 мм рт.ст., частота сердечных сокращений – 72/мин. Живот мягкий, при пальпации безболезненный. Физиологические отправления в норме.
Неврологический статус: зрачки d=s, фотореакция сохранена, парез взора влево, лицо ассиметрично, речь дизартрична. Сухожильные рефлексы s>d. Левосторонний умеренный гемипарез. Афферентный парез левой руки. Менингеальные знаки сомнительны.
Биохимический анализ крови: гипохолестеринемия (2,62 ммоль/л).
Коагулограмма: изменения в сторону гипокоагуляции. Гиперфибриногенемия (протромбиновое время – 16,6 с, международное нормализованное отношение – 1,25%, фибриноген – 6,6 г/л).
Результаты МСКТ головного мозга от 27.08.2018: КТ – картина ОНМК по геморрагическому типу правой гемисферы головного мозга (инсульт-гематома, подострая стадия). Признаки субкортикальных и перивентрикулярных изменений дисциркуляторно-дистрофического характера, церебральной и церебеллярной атрофии.
Данные транскраниального дуплексного сканирования (ТКДС) +ДС от 27.08.2018: повышен тонус, снижена реактивность сосудов. Резкий спазм в переднем каротидном бассейне (больше справа), в вертебрально-базилярном бассейном справа. Дуплекс-атеросклероз каротидов, величина комплекса интима-медиа (ВКИМ)=1,0 мм. Циркуляторная неоднородная бляшка в бифуркации ОСА до 65–70% с переходом на НСА до 50–55%, ВСА слева, пролонгированная до 60–70%. Циркуляторная неоднородная бляшка в бифуркации ОСА справа до 30–36% с переходом на НСА до 30–35%, ВСА справа до 60%. Диаметр позвоночной артерии (ПА) слева 0,43 см, справа 0,38 см.
 Консультация офтальмолога: парез взора влево, поля зрения в пределах нормы.
Консультация офтальмолога: парез взора влево, поля зрения в пределах нормы.
Консультация медицинского психолога: выраженные когнитивные нарушения. Неглект-синдром.
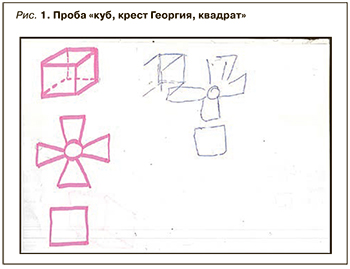
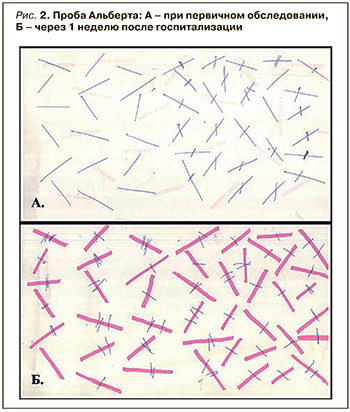
Пробы на неглект: положительные пробы Альберта, копирования рисунка (ромашка), деления линий пополам.
Проба на конструктивный праксис положительная (рис. 1). Проба на кинестетический, идеаторный праксис выполняет удовлетворительно, на кинетический – неуверенно, с ошибками (проба «кулак, ребро, ладонь»).
В ходе наблюдения в стационаре был установлен следующий клинический диагноз:
- основное заболевание: ишемический инсульт с геморрагической трансформацией от 13.08.2018 с формированием внутримозговой гематомы в проекции правой теменно-височной области (МСКТ от 27.08.2018), атеротромботический вариант, острый период. Дисциркуляторная энцефалопатия на фоне субкортикальных и перивентрикулярных изменений, церебральной и церебеллярной атрофии, атеросклероза брахиоцефалических сосудов. Псевдобульбарная дизартрия, гемигипестезия слева с вовлечением поверхностной и глубокой чувствительности, выраженные когнитивные нарушения с преобладанием мнестических. Неглект-синдром;
- сопутствующее заболевание: гипертоническая болезнь III ст., риск 4.
Проводимое лечение:
- немедикаментозное: постельный режим, лечебная физкультура (ЛФК: массаж, лечебная гимнастика);
- медикаментозное: омепразол, аторвастатин, эналаприл, метопролол, карбамазепин, кеторолак, цефтриаксон, холина альфосцерат, амитриптилин.
 Динамика: за время лечения в стационаре отмечалось увеличение силы в паретичных конечностях, регресс дизартрии, неглект-синдрома, но сохранялась анестезия в левой руке и апраксия в правой. Также у больного наблюдалось депрессивное состояние.
Динамика: за время лечения в стационаре отмечалось увеличение силы в паретичных конечностях, регресс дизартрии, неглект-синдрома, но сохранялась анестезия в левой руке и апраксия в правой. Также у больного наблюдалось депрессивное состояние.
Больному были рекомендованы ЛФК, фармакотерапия (омепразол, аторвастатин, эналаприл, метопролол, холина альфосцерат, амитриптилин), консультация сосудистого хирурга для решения вопроса о дезагрегантной терапии, наблюдение у невролога по месту жительства.
ОБСУЖДЕНИЕ
По данным различных авторов, этот синдром отмечается у 33–85% больных с правополушарным инсультом и у 24% – с левополушарным [1].
Несмотря на такую распространенность, синдром игнорирования часто упускают из виду. Оценке и лечению этого состояния во многом препятствуют недостаточная профессиональная осведомленность, отсутствие клинических рекомендаций [3].
По мнению ряда авторов, синдром неглекта в значительной мере снижает эффективность реабилитации и выступает одним из основных признаков неблагоприятного прогноза восстановительного лечения [1].
 Для преодоления синдрома игнорирования следует проводить коррекционные работы, в частности постоянное привлечение внимания к левой половине пространства: ношение ярких браслетов на левой руке, расположение с левой стороны фотографий значимых людей, ярких предметов [4].
Для преодоления синдрома игнорирования следует проводить коррекционные работы, в частности постоянное привлечение внимания к левой половине пространства: ношение ярких браслетов на левой руке, расположение с левой стороны фотографий значимых людей, ярких предметов [4].
Регулярные занятия с пациентом Н. привели к положительной динамике – регрессу неглект-синдрома (рис. 2, 3, 4). Такой эффект также могло дать и проводимое медикаментозное лечение, направленное в том числе и на уменьшение гематомы, снятие отека.
Медикаментозное лечение, предлагаемое некоторыми авторами (цитиколин, гуанфацин и др.), а также различные высокотехнологичные методики (использование виртуальной реальности, NIBS, кинестетическая тренировка и др.) не могут однозначно применяться у всех пациентов. Авторы единодушны в том, что именно комплексные реабилитационные мероприятия с участием специалистов мультидисциплинарной бригады (врача-невролога, инструктора ЛФК, логопеда, психолога и др.) приводят к положительной динамике, заключающейся в улучшении зрительно-конструктивной деятельности, снижении игнорирования левой половины пространства, улучшении восприятия пространственных отношений [3, 5, 6, 7].
ЗАКЛЮЧЕНИЕ
Неврологическая симптоматика, имеющаяся у нашего пациента, характеризует поражение теменно-височно-затылочной долей справа. На МСКТ головного мозга была подтверждена внутримозговая гематома теменно-височной доли. Именно она, по нашему мнению, спровоцировала проявление неглект-синдрома.
Синдром зрительно пространственного игнорирования был подтвержден тестами Альберта, копирования рисунка, деления линий.
Обращает на себя внимание тот факт, что уже на первой неделе пребывания в стационаре неглект значительно регрессировал, несмотря на обширное поражение правого полушария гематомой. Положительная динамика подтверждается результатами повторных тестов. Такое течение противоположно мнениям многих авторов, которые считают, что неглект-синдром, значительно сдерживая реабилитацию больных с ОНМК, сам трудно поддается лечению.
Видимо, такой эффект стал возможен благодаря ранней диагностике, адекватно проведенному лечению, направленному на уменьшение гематомы и снятие отека, и ранней эффективной реабилитации больного.



