Идиопатические интерстициальные пневмонии (ИИП) входят в число наиболее сложных, классификационно противоречивых пульмонологических нозологий и являются объектом множества исследований в России и мире [1]. Тем не менее практически все текущие исследования ориентированы на решение какой-нибудь конкретной клинической проблемы [2], а вот работы, направленные на создание и реализацию стратегии медицинской помощи таким пациентам в условиях реальной клинической практики или в российском варианте трехуровневой системы организации здравоохранения, практически отсутствуют. В настоящее время не существует клинических рекомендаций, регламентирующих лечебно-диагностический процесс в указанной группе пациентов, за исключением рекомендаций по диагностике и лечению идиопатического легочного фиброза. Неизвестна также истинная распространенность ИИП в России, широкомасштабные эпидемиологические исследования в этом направлении не проводились.
Согласно региональным статистическим формам Воронежской области (ВМИАЦ, форма 12, 2016–2018), заболеваемость ИИП имеет тенденцию к возрастанию и начинает оказывать значимое влияние на изменение структуры смертности от болезней органов дыхания (рис. 1).
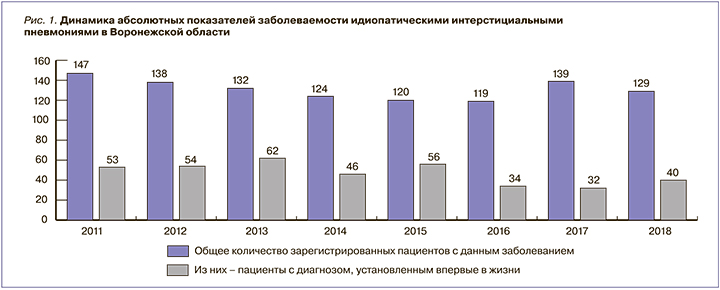
На 01.01.2020 количество зарегистрированных за 2019 г. пациентов с ИИП составило 312 пациентов, из них 71 – с впервые выявленным заболеванием. Сложности в понимании проблемы на уровне врачей-терапевтов и врачей общей практики, осуществляющих первичный прием и принимающих решение об оптимальных объемах диагностики и лечения, отсутствие четких механизмов маршрутизации для пациентов с ИИП приводит к ухудшению качества и доступности медицинской помощи по этой нозологии. Проведение исследования, включающего эпидемиологический анализ ситуации с ИИП, разработку лечебно-диагностического алгоритма ведения и наблюдения пациентов, механизма маршрутизации больных от районной медицинской организации до специализированного пульмонологического или высокотехнологичного хирургического центра, и внедрение результатов такого исследования в клинической практике, весьма актуально для текущего этапа развития системы здравоохранения. Использование простых и понятных терапевтам скрининговых механизмов работы с пациентами с ИИП – весьма важный шаг на этом пути. Как вариант – валидизация и широкое введение в рутинную практику опросников: опросника пациента с подозрением на интерстициальную пневмонию Chest [3] или не менее удобного в применении Kings Brief Interstitial Lung Disease Questionnaire [4].
Особенную проблему представляют собой ИИП с наклонностью с фиброзированию, так как именно этот тип ИИП ассоциирован с плохим прогнозом по качеству жизни и выживаемости пациента. В эту подгруппу входит ряд интерстициальных заболеваний легких (ИЗЛ) при системных заболеваниях соединительной ткани и ИИП. Именно для этой подгруппы адекватная маршрутизация, диагностика и раннее назначение терапии критически важны. Считаем, что создание регистра таких пациентов позволит, помимо возможности динамической имидж-диагностики и оценки жизненно важных параметров, включающих бодиплетизмографию и исследование диффузионной способности легких, экстраполировать на этот пул стремительно развивающиеся диагностические и лечебные тренды.
ПРОГРЕССИРУЮЩИЙ ФИБРОЗИРУЮЩИЙ ФЕНОТИП КАК ПОКАЗАТЕЛЬ НЕБЛАГОПРИЯТНОГО ПРОГНОЗА
У части пациентов с определенными типами ИЗЛ, включая хронический гиперчувствительный пневмонит и ИЗЛ, связанные с аутоиммунными заболеваниями, развивается прогрессирующий фиброзирующий фенотип, который имеет сходство по клиническому течению с идиопатическим легочным фиброзом. Независимо от клинического диагноза эти прогрессирующие фиброзные ИЗЛ обнаруживают общие черты по основным патогенетическим механизмам, которые управляют самоподдерживающимся процессом легочного фиброза. Клиническое течение прогрессирующих фиброзных ИЗЛ характеризуется снижением функции легких, ухудшением симптомов и качества жизни, а также ранней смертностью [5].
В зависимости от особенностей клинического течения выделяют различные варианты ИЗЛ [6–10]:
- обратимые и самоограничивающиеся;
- обратимые, но с риском прогрессирования;
- стабильные с остаточными явлениями (непрогрессирующие);
- прогрессирующие необратимые, но с потенциальной возможностью стабилизации (прогрессирующие, но отвечающие на иммуносупрессивную терапию, хотя бы в кратковременном периоде);
- прогрессирующие необратимые, несмотря на терапию.
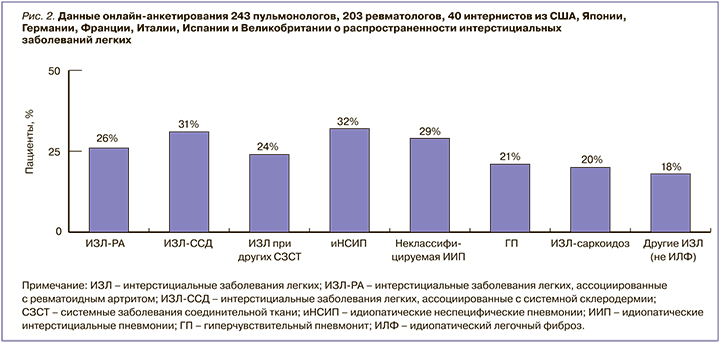
В исследовании Wijsenbeek M. et al. было опрошено 486 врачей, которые регулярно лечили пациентов с ИЗЛ из США, Японии, Германии, Франции, Италии, Испании и Великобритании [11]. По оценкам специалистов, у 18–32% пациентов с диагностированными ИЗЛ, не связанными с идиопатическим легочным фиброзом, развивается прогрессирующий фенотип фиброзирования, и именно у данной категории пациентов возникают значительные задержки в диагностике ИЗЛ и обнаружении прогрессирующего фиброза (рис. 2). От 25 до 50% больных с прогрессирующими фиброзными ИЗЛ не получают лекарственной терапии.
ДИАГНОСТИЧЕСКИЕ ПОДХОДЫ
Методы визуализации – важный компонент диагностического процесса ИЗЛ. Рентгенография грудной клетки часто служит первоначальным индикатором ИЗЛ, а сравнение рентгенограмм, сделанных в разные моменты времени, может показать скорость прогрессирования заболевания. Однако рентгенография обеспечивает лишь ограниченную специфичность и чувствительность и в основном используется для исключения других заболеваний, таких как левожелудочковая недостаточность.
Компьютерная томография высокого разрешения (КТВР) – более чувствительный метод, считающийся ключевым в диагностике ИЗЛ. Отклонения от нормы, наблюдаемые при КТВР, способны помочь выявить конкретные ИЗЛ. КТВР также может применяться для определения прогноза пациента, тогда как прогрессирование заболевания можно оценить с помощью серийных изображений.
Другие методы визуализации, такие как позитронно-эмиссионная томография, компьютерная томография и магнитно-резонансная томография, были протестированы, но обычно не используются для оценки пациентов с ИЗЛ. Тяжесть заболевания потенциально можно установить с помощью количественных методов, а также визуального анализа изображений. Например, всесторонняя оценка стадии заболевания и прогрессирования у пациентов с ИЗЛ требует визуального анализа характеристик легких, который может выполняться параллельно с количественным анализом степени фиброза. Разрабатываются новые подходы к анализу изображений, в том числе с применением машинного обучения [12].
В настоящее время нет единого мнения по поводу оценки прогрессирующего фенотипа ИЗЛ, однако считается, что, наряду со значимым усилением одышки, снижением толерантности к физической нагрузке (6-минутная шаговая проба) и снижением показателей по данным опросников, ключевым параметром выступает увеличение площади фибротического поражения по данным КТВР более чем на 10% в течение последнего года. К сожалению, нередкое отсутствие данных предшествующего исследования снижает диагностическую ценность последнего параметра. В любом случае установление прогрессирующего фенотипа ИЗЛ, а также решение о начале антифибротической терапии является прерогативой консилиума с участием пульмонологов, лучевого диагноста и ревматолога (особенно в случаях обоснованных предположений о поражении легких при системных заболеваниях соединительной ткани).
Идиопатический легочный фиброз имеет самый неблагоприятный прогноз по выживаемости [13, 14]. Результаты последних исследований показывают, что фиброзирующие ИЗЛ с прогрессирующим фенотипом имеют схожее течение с идиопатическим легочным фиброзом [15]. В связи с этим ведется активный поиск терапевтических подходов, позволяющий уменьшить смертность пациентов, имеющих ИЗЛ.
Обнадеживающие результаты демонстрируют результаты исследований INBUILD, INPULSIS и SENSCIS, в которых внутриклеточный ингибитор тирозинкиназ нинтеданиб достоверно замедлял прогрессирование ИЗЛ, а также уменьшал риск обострений или летальный исход на 33% [16–18]. В результате двойного слепого плацебо-контролируемого исследовании фазы 3, проведенного в 15 странах, у пациентов с прогрессирующими фиброзными ИЗЛ ежегодная скорость снижения форсированной жизненной емкости легких (ФЖЕЛ) была значительно ниже среди пациентов, получавших нинтеданиб, чем в группе плацебо. Частым нежелательным явлением терапии была диарея [18].
Исследование INBUILD позволило глубже взглянуть на особенности естественного течения прогрессирующих фиброзирующих ИЗЛ. Скорость снижения ФЖЕЛ за год у пациентов, получавших плацебо, как в общей популяции, так и у больных с фиброзом по типу обычной интерстициальной пневмонии была схожа с таковой при анализе единого пула данных исследований INPULSIS у пациентов, соответствовавших определению ИЛФ (-187,8, -211,1 и -223,5 мл за год соответственно). В этом исследовании скорость снижения ФЖЕЛ у пациентов с иными проявлениями фиброза (не по типу обычной интерстициальной пневмонии), получавших плацебо, составила -154,2 мл за год; она была лишь незначительно ниже, чем у пациентов с фиброзом по типу обычной интерстициальной пневмонии, и оставалась клинически значимой, что соответствует результатам предшествующих наблюдений [16–18]. Эти данные подтверждают гипотезу о наличии общего патобиологического механизма у прогрессирующих фиброзирующих ИЗЛ вне зависимости от клинического диагноза. Было обнаружено, что у пациентов, получавших антифибротическую терапию, скорость прогрессирования ИЗЛ ниже, чем у получавших плацебо, независимо от типа фибротических изменений на компьютерной томографии высокого разрешения. Это изменение физиологических исходов не сопровождалось значимыми побочными эффектами от терапии.
Согласно исследованию Lamas D.J. et al., выживаемость пациентов в 3,4 раза увеличивается, если они попадают в референтный центр в течение первого года от момента появления симптомов по сравнению с отсроченной госпитализацией (4 года). Таким образом, пациенты, рано отправленные в референтный центр, имеют гораздо лучший прогноз выживаемости независимо от исходной тяжести идиопатического легочного фиброза [19]. Необходимость ранней обращаемости с целью своевременной диагностики и терапии подтверждается исследованиями Molina-Molina M. и Gregory P. [20, 21].
ЗАКЛЮЧЕНИЕ
Клиническое течение ИЗЛ у некоторых пациентов осложняется развитием проградиентного легочного фиброза, который относят к прогрессирующему фибротическому фенотипу, что ухудшает прогноз пациентов. Ранняя диагностика с применением КТВР, а также своевременная таргетная терапия с применением антифибротических препаратов способна улучшить качество жизни и выживаемость больных с ИЗЛ.



