Диагностика
1
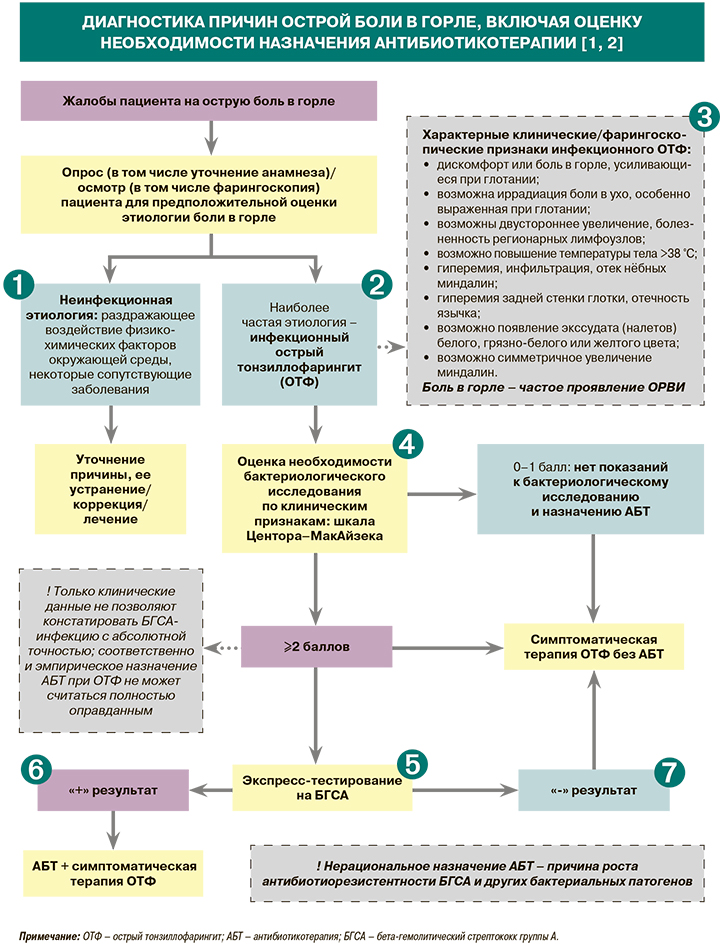
Возможные неинфекционные причины боли в горле чрезвычайно разнообразны: курение, перенапряжение голосовых связок, загрязнение воздуха, профессиональные вредности (регулярное влияние вредных поллютантов), воздействие высоких или низких температур (в том числе их перепады), применение некоторых лекарств (ингибиторов АПФ, ингаляционных глюкокортикостероидов, химиотерапевтических средств и др.), ряд сопутствующих заболеваний (гастроэзофагеальный рефлюкс, болезни щитовидной железы и др.). В клиническом плане неинфекционная боль в горле, в отличие от инфекционной, как правило, характеризуется более низким темпом нарастания и меньшей выраженностью на пике, причем в случае постоянного воздействия раздражающего фактора при достижении своего максимума она может выходить на длительное плато (хроническая боль). Однако следует учитывать, что неинфекционная и инфекционная боль нередко «пересекаются» друг с другом [2].
2
Наиболее часто боль в горле имеет инфекционную природу [2]. К самым распространенным возбудителям инфекционного острого тонзиллофарингита (>80% у взрослых) относятся респираторные вирусы, включая аденовирус, вирус парагриппа, респираторно-синтициальный вирус, риновирус, т.е. заболевание зачастую выступает спутником ОРВИ. Среди бактериальных возбудителей первостепенное значение имеет бета-гемолитический стрептококк группы А (БГСА, или Streptococcus pyogenes); при этом с ним связано лишь 5–15% случаев острого тонзиллофарингита (ОТФ) во взрослой популяции (и только эти случаи требуют назначения антибиотикотерапии), причем у пациентов старше 45 лет вероятность стрептококковой этиологии минимальна. Еще более редкие бактериальные возбудители ОТФ – спирохеты (ангина Симановского–Плаута–Венсана), анаэробы. Острый тонзиллит может быть одним из возможных симптомов таких заболеваний, как дифтерия (Corynebacterium diphtheriae), гонорея (Neisseria gonorrhoeae) [1].
3
• При неосложненном ОТФ боль в горле, как правило, симметрична. ОТФ вирусной этиологии обычно сопровождается такими катаральными ОРВИ-симптомами, как ринит, конъюнктивит, кашель. В свою очередь, для течения ОТФ, предположительно связанного с БГСА, характерны увеличение подчелюстных и/или переднешейных лимфоузлов, фебрильная лихорадка (хотя в некоторых случаях БГСАтонзиллофарингит протекает и с субфебрильной или нормальной температурой тела), острая боль в горле при отсутствии катаральных явлений [1]. Также для ОТФ, вызванного БГСА, характерна сезонность (конец зимы – ранняя весна). Однако однозначно выявить бактериальный ОТФ по одним лишь симптомам не представляется возможным [1].
• Увеличение миндалин при ОТФ носит симметричный характер, что позволяет дифференцировать ОТФ от паратонзиллярного абсцесса [1]. При ОТФ, вызванном БГСА, возможно появление петехий на мягком нёбе. Вместе с тем такая же картина может наблюдаться и при ОТФ, связанном с вирусом Эпштейна–Барр. В последнем случае возможны также генерализованная лимфоаденопатия и нередко гепатомегалия и спленомегалия [1].
4
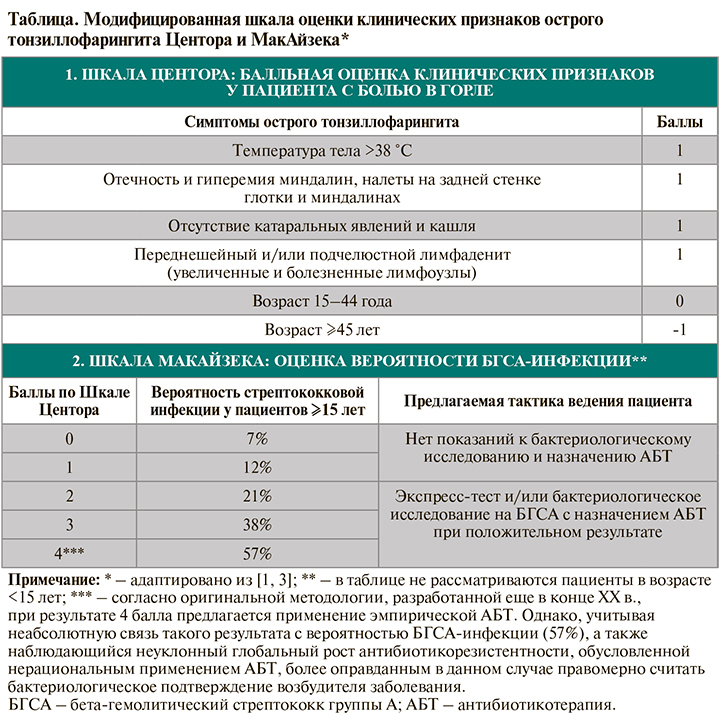
Для предварительной дифференциальной диагностики вирусного и стрептококкового ОТФ по клинической картине и данным фарингоскопии несколькими зарубежными практическими рекомендациями и руководствами предлагается использование шкал Центора или МакАйзека (табл.). Если у пациента ярко выражены специфические симптомы вирусной инфекции (ринит, кашель, охриплость и/или язвенные поражения слизистой оболочки полости рта, т.е. 0–1 балл по шкале Центора– МаАйзека), то в этой ситуации проведение бактериологического исследования и назначение антибиотикотерапии (АБТ) не показано. В остальных случаях указанные шкалы лишь помогают выявить пациентов с относительно высоким риском БГСАинфекции, но не позволяют установить диагноз с абсолютной точностью, ведь даже при максимальном результате (4 балла) вероятность бактериальной этиологии ОТФ составляет лишь 57% [1].
5
• Для выявления антигенов стрептококка группы А пациентам с клиникой ОТФ рекомендуется выполнение экспресс-теста – иммунохроматографического экспресс-исследования мазка из зева: уровень убедительности рекомендаций (УУР) – А, уровень достоверности доказательств (УДД) – 1 [1].
• Экспресс-тестирование на БГСА предполагает получение результата «у постели больного» в течение 5–15 мин. Анализ не требует наличия специальной лаборатории. Средние специфичность и чувствительность современных тест-систем составляют 94 и 97% соответственно [1].
• Выделение таких микроорганизмов, как Staphylococcus aureus и Streptococcus pneumoniae с задней стенки глотки/миндалин у пациентов с клиникой ОТФ, расценивается как колонизация и не требует назначения АБТ [1].
6
При положительных результатах экспресс-теста на БГСА у пациентов с признаками ОТФ выполнение культурального исследования нецелесообразно из-за высокой специфичности экспресс-тестирования в отношении этого возбудителя.
7
В случае отрицательных результатов экспресс-теста на БГСА у взрослых пациентов культуральное исследование также неоправданно в связи с низкой частотой встречаемости БГСА-тонзиллофарингита и низким риском последующего развития ревматической лихорадки у этой категории пациентов. Подтверждать отрицательный результат экспресс-теста на БГСА культуральным исследованием следует только у детей и подростков [1].
Лечение

1
Всем пациентам с ОТФ рекомендовано ограничение раздражающей пищи (острой, кислой, соленой, горячей, холодной и т.д.), при этом пища должна иметь мягкую консистенцию: УУР – C, УДД – 5 [1].
2
• При вирусной инфекции АБТ системного действия не рекомендована; она не эффективна в отношении вирусных тонзиллофарингитов и не предотвращает бактериальную суперинфекцию: УУР – C, УДД – 5 [1].
• Не рекомендовано профилактическое назначение АБТ системного действия при вирусном ОТФ: УУР – А, УДД – 1 [1].
• По данным исследований, за рубежом до 70% случаев назначения АБТ при ОТФ является нерациональным [6]. B России доля необоснованной выписки антибиотиков при этом заболевании достигает 65% [7], что в значительной мере обусловлено низкой частотой использования бактериологического исследования на БГСА в реальной амбулаторной практике [8].
• Помимо частных негативных последствий (отсутствие клинического эффекта, развитие нежелательных явлений), неоправданное назначение АБТ при ОТФ, не связанном с БГСА, чревато усугублением такого глобального явления, как возрастание устойчивости бактериальных патогенов к широко используемым антибиотикам. Оно повышает риски осложнений и может впоследствии затруднять лечение даже самых легких инфекций. При этом увеличение доли резистентных микроорганизмов зачастую наблюдается не только среди штаммов возбудителей, на которые нацелена ошибочно назначенная АБТ, но и среди бактерий, не являющихся этиологически значимыми в данной клинической ситуации (например, Staphylococcus aureus при ОТФ) или даже изначально не входящих в спектр активности противомикробного препарата (феномен «параллельного ущерба») [9]. О современном уровне резистентности к антибиотикам в России наглядно говорят данные крупного отечественного анализа по (AMRmap), опубликованные в 2017 г.: к примеру, при внебольничных инфекциях устойчивость пневмококков (основного бактериального возбудителя инфекций дыхательных путей) к такой группе антибиотиков, как макролиды, превышает в России 30% [10]. Принимая во внимание мировые масштабы проблемы, в 2015 г. на 68-й сессии Всемирной ассамблеи здравоохранения Всемирной организацией здравоохранения была разработана Глобальная система надзора за антибиотикорезистентностью (GLASS) [11].
3
• Пациентам с ОТФ при выраженной боли в горле рекомендовано применение топических препаратов (антисептики, нестероидные противовоспалительные препараты) с учетом переносимости и возраста: УУР – C, УДД – 5 [1].
• Топические лекарственные препараты выпускаются в виде спреев, растворов для полоскания или таблеток/пастилок для рассасывания. Не следует при боли в горле рутинно использовать местные средства в виде «втирания», «смазывания» миндалин, а также механически удалять налеты [1].
• При назначении местных препаратов, обладающих антисептическим действием, следует придерживаться разрешенной кратности приема и возрастных ограничений в связи с определенной токсичностью некоторых из них (хлоргексидин) и учитывать возможность развития аллергических реакций (препараты йода) [1].
• К известным местным антисептикам для лечения боли в горле, представленных на фармрынке России в форме таблеток для рассасывания и спрея, относится комбинация 2,4-дихлорбензиловый спирт + амилметакрезол. Она активна в отношении широкого спектра грамположительных и грамотрицательных микроорганизмов, оказывает антимикотическое (противогрибковое) действие, препятствуя вторичному инфицированию слизистой оболочки глотки и гортани соответствующими патогенами. В зависимости от наличия дополнительных компонентов в своем составе некоторые препараты на основе 2,4-дихлорбензилового спирта и амилметакрезола, наряду с уменьшением боли в горле, могут уменьшать заложенность носа (эфирные масла ментола и эвкалипта) [12].
• Ряд препаратов местного действия, наряду с антисептиками, включает местные анестетики, например амилметакрезол + дихлорбензиловый спирт + лидокаин, хлоргексидин + тетракаин и др. Они могут способствовать усилению обезболивающего эффекта вследствие местной блокады анестетиками проведения нервных импульсов и служить вариантом симптоматической терапии ОТФ при сильной боли в горле [13].
• Флурбипрофен не обладает местным анестетическим действием, однако как представитель нестероидных противовоспалительных препаратов (НПВП) при местном применении проявляет значительный обезболивающий и противовоспалительный эффект, уменьшая отек, затруднение при глотании, боль и ощущение раздражения в горле. Успокаивающее действие флурбипрофена начинается со 2-й минуты, значительное уменьшение интенсивности боли в горле отмечается с 22-й минуты, максимальный эффект достигается через 70 мин и продолжается до 4 ч [14].
• Следует помнить, что местное лечение не может заменить назначения АБТ системного действия при ОТФ, вызванном БГСА [1, 15].
4
• Ряд препаратов, официально показанных для симптоматического лечения боли в горле (ОТФ, ринофарингита), содержит антибиотики местного действия: к числу последних относятся тиротрицин и грамицидин С, входящие в состав некоторых таблеток для рассасывания и спреев для горла, а также неомицин, присутствующий в двух многокомпонентных назальных спреях [13]. Лекарственные средства этой группы не упоминаются в действующих российских клинических рекомендациях по лечению ОТФ, за исключением грамицидина С, не совсем точно отнесенного к антисептикам [1]. По результатам проведенного в 2019 г. зарубежного систематического обзора 16 клинических испытаний был сделан вывод о невозможности точно установить пользу, потенциальный вред местных антибиотиков при инфекциях горла, а также оценить их влияние на развитие микробной резистентности, что во многом обусловлено невысоким уровнем соответствующих исследований [4]. Вместе с тем в 2020 г. в исследовании местных антибиотиков, применяемых при боли в горле (тиротрицина, неомицина, бацитрацина, грамицидина), было установлено, что в условиях in vitro некоторые из них могут вызывать прямую и перекрестную антибиотикорезистентность у микроорганизмов – частых возбудителей респираторных инфекций. Так, в ходе экспериментов, регистрировавших формирование у бактерий устойчивости после прекращения воздействия местных антибиотиков, было продемонстрировано стабильно сохраняющееся увеличение минимальной подавляющей концентрации (МПК) тиротрицина в отношении Klebsiella pneumoniae, неомицина – в отношении Streptococcus pyogenes (БГСА). При использовании тиротрицина и бацитрацина у респираторных патогенов также формировалась перекрестная устойчивость к другим антибиотикам (ципрофлоксацин, фузидиевая кислота, гентамицин, цефподоксим, амоксициллин/клавулановая кислота и цефотаксим) [5]. Данная проблема, несомненно, требует углубленного изучения (в частности высококачественных испытаний in vivo), однако на основании результатов приведенных исследований авторы ставят закономерный вопрос об оправданности дальнейшего применения местных антибиотиков при боли в горле [4, 5].
• По сравнению с антибиотиками антисептики при местном лечении ОТФ характеризуются предсказуемой фармакокинетикой, стабильностью в секретах макроорганизма и практически полным отсутствием риска развития микробной резистентности к ним [9].
5
• Для купирования лихорадки и/или болевого синдрома рекомендуется проведение симптоматической системной терапии с использованием нестероидных противовоспалительных препаратов (НПВП) или простых анальгетиков: УУР – С, УДД – 5 [1].
• При стрептококковом ОТФ следует предостеречь пациента от нерационального приема жаропонижающих средств, поскольку необоснованное медикаментозное купирование лихорадки может затруднить объективную оценку эффективности начатой АБТ [1].
• В действующих российских клинических рекомендациях по лечению ОТФ среди обезболивающих и жаропонижающих препаратов, которые могут применяться при этом заболевании у взрослых, упоминаются парацетамол, ибупрофен, ацетилсалициловая кислота, кетопрофен (предпочтительно в виде лизиновой соли) [1]. В то же время в клинических рекомендациях по ОРВИ, которые являются частой причиной ОТФ, говорится о нежелательности использования производных салициловой кислоты в симптоматической терапии вследствие возможных побочных явлений в виде нарушения гемостаза и обострения язвенной болезни желудка и двенадцатиперстной кишки (УУР – С, УДД – 5) [16].
6
• Рекомендовано применение лекарственного препарата природного происхождения Тонзилгон Н, оказывающего комплексное действие на ключевые звенья патогенеза ОТФ, включая рецидивирующий ОТФ, курсами в межрецидивный период с целью профилактики рецидивов и улучшения течения ОТФ: УУР – C, УДД – 2 [1]. Препарат показан как при острой, так и рецидивирующей патологии нёбных миндалин, что обусловлено наличием у него доказанного иммуномодулирующего, антисептического, антибактериального эффекта. Он может быть назначен на продолжительный срок, разрешен к приему у беременных и пациентов с соматическими заболеваниями [1].
• Пациентам с рецидивирующими формами ОТФ с целью профилактики рецидивов рекомендовано применение лекарственного препарата, содержащего пидотимод: УУР – В, УДД – 2 [1]. Применение этого иммуномодулятора сопровождается повышением функциональной активности макрофагов, дендритных клеток, нейтрофилов, циркулирующих моноцитов, натуральных киллеров, а также Ти В-лимфоцитов и способствует таким образом снижению рецидивов ОТФ [1].
• Кроме лекарственных препаратов, пациентам с рецидивирующими формами ОТФ с целью профилактики рецидивов, а также местного восстановления нормобиоты после перенесенного заболевания рекомендован прием биологически активных добавок, содержащих в своем составе микроорганизмы, относящиеся к индигенным бактериям слизистой оболочки ротоглотки: УУР – В, УДД – 3 [1].
К таким средствам относится продукт, содержащий в своем составе S. salivarius, штамм К12, продуцирующий ингибирующие вещества (BLIS) – антимикробные пептиды [1].



