Хроническая посттромбоэмболическая легочная гипертензия (ХПЭЛГ) — одно из тяжелых и прогностически неблагоприятных осложнений острой тромбоэмболии легочной артерии (ТЭЛА). Она характеризуется повышением легочного артериального давления, развитием в дальнейшем сердечной недостаточности по правожелудочковому типу и формированием хронического легочного сердца [1]. По данным регистров США, отмечается около 630 тыс. новых случаев острой ТЭЛА в год. Из числа выживших после острой ТЭЛА приблизительно у 5% формируется ХПЭЛГ, что составляет около 1000—1100 новых случаев в год [2]. Предпочтительным методом лечения ХПЭЛГ является хирургическое устранение облитерации ветвей легочной артерии путем легочной тромбэндартерэктомии (ТЭЭ). В настоящее время имеются результаты клинических исследований, анализ которых показал, что операция легочной ТЭЭ улучшает гемодинамические показатели, продлевает жизнь пациента и является предпочтительным методом лечения больных ХПЭЛГ [3].
 Целью нашего исследования явилась оценка влияния операции легочной ТЭЭ на клинико-функциональное состояние пациентов в зависимости от степени систолического артериального давления в легочной артерии (СДЛА) и длительности заболевания.
Целью нашего исследования явилась оценка влияния операции легочной ТЭЭ на клинико-функциональное состояние пациентов в зависимости от степени систолического артериального давления в легочной артерии (СДЛА) и длительности заболевания.
Материал и методы
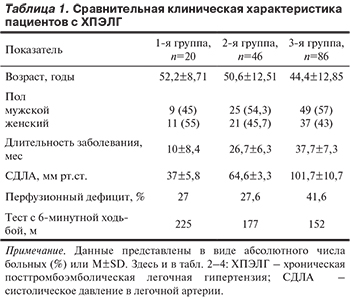
В исследование включены 152 пациента с ХПЭЛГ, которым выполнена операция легочной ТЭЭ. В зависимости от уровня СДЛА [4] пациенты были разделены на 3 группы. В 1-ю группу были включены 20 больных с уровнем СДЛА менее 50 мм рт.ст., во 2-ю группу — 46 больных с СДЛА менее 80 мм рт.ст., в 3-ю группу — 86 пациентов с СДЛА выше 80 мм рт.ст.
Периоперационная летальность после хирургического лечения составила 8% (умерли 12 пациентов) от общего числа прооперированных больных. Из них 11 пациентов принадлежали к 3-й группе и 1 — к 1-й группе. В период более 1 года после операции легочной ТЭЭ пройти обследование согласился 41 пациент, что составило 29,3% от общего числа пациентов, выживших после легочной ТЭЭ. Сравнительная клиническая характеристика пациентов представлена в табл. 1.
Всем больным проводили общеклиническое обследование с анализом давности ТЭЛА, характера жалоб, оценкой общего клинического статуса. Для оценки переносимости физической нагрузки применяли тест с 6-минутной ходьбой (ТШХ). Расстояние, пройденное при ТШХ, указывало на принадлежность к соответствующему функциональному классу (ФК) хронической сердечной недостаточности (ХСН) по классификации Нью-Йоркской ассоциации сердца (NYHA). Перед началом и в конце теста оценивали выраженность одышки по шкале Борга (0 баллов — нет одышки, 10 баллов — максимальная одышка). С целью оценки функции правых отделов сердца выполняли трансторакальную эхокардиографию (ЭхоКГ) из стандартных проекций (оценивали уровень СДЛА, фракцию выброса правого желудочка — ФВ ПЖ). У 19 пациентов с целью объективной оценки изменения перфузии легких после операции и в отдаленном периоде выполняли перфузионную сцинтиграфию легких с расчетом показателя перфузионного дефицита по принятой в клинике методике.
Перечисленные обследования проводили до операции, в госпитальный (до 30 дней после операции) и отдаленный (1 год и более) периоды.
Статистическая обработка результатов исследования проводилась с помощью программы SPSS (Version 22). Для показателей, распределение которых соответствует закону нормального распределения, значимость различий выборок оценивали с помощью t-критерия Стьюдента при 5% уровне значимости. Для данных, не соответствующих нормальному распределению, а также для порядковых показателей в качестве критерия различия использовался U-критерий Манна–Уитни при 5% уровне значимости. Сравнение независимых групп проводили с использованием критерия Крускала—Уоллиса с последующим межгрупповым сравнением с помощью критерия Манна — Уитни. Для всех количественных признаков в сравниваемых группах производилась оценка средних арифметических и среднеквадратических (стандартных) ошибок среднего. Дескриптивные статистики в тексте представлены как M ± m, где М – среднее, а m – ошибка среднего. Различия между значениями сравниваемых параметров расценивали как статистически значимые при р<0,05.
 Результаты
Результаты
После выполнения операции легочной ТЭЭ отмечено уменьшение числа жалоб на одышку со 100 до 21% в отдаленном периоде, уменьшение числа жалоб на кашель с 57 до 3,6%. Пациенты с жалобами на боли в грудной клетке составляли 57%, в отдаленный период никто из них не предъявлял данных жалоб. Сократилось число жалоб на головокружения и обморочные состояния с 42 до 7%. Значительно уменьшилось количество случаев нарушения ритма — с 39 до 3,6%.
Данные ТШХ свидетельствуют об увеличении пройденного расстояния в госпитальном и отдаленном периодах по сравнению с дооперационными показателями. У пациентов 1-й группы расстояние, пройденное за 6 мин, составляло до операции в среднем 225 м, в послеоперационном периоде — 440 м, в отдаленном периоде — 495 м. У пациентов 2-й группы эти показатели в среднем увеличились со 177 до 462 и 500 м в госпитальном и отдаленном периодах соответственно. В 3-й группе пациентов также отмечена положительная динамика: расстояние, пройденное за 6 мин, увеличилось со 152 м в среднем до операции до 481 и 550 м в госпитальном и отдаленном периодах соответственно. Следует отметить, что у пациентов с более высоким СДЛА показатели ТШХ в послеоперационном периоде были самыми высокими (табл. 2). Полученные данные свидетельствуют о том, что в госпитальном и отдаленном периодах произошло снижение среднего ФК ХСН по NYHA.
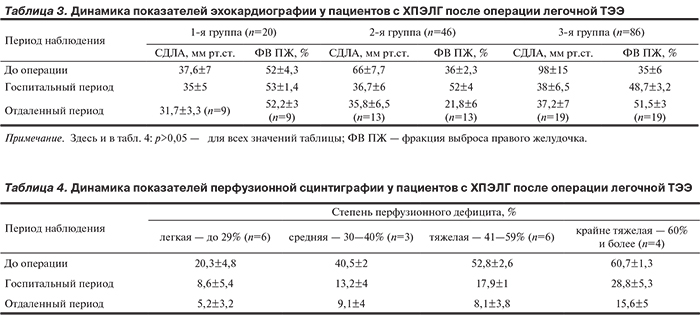
По данным ЭхоКГ, у пациентов 1-й группы отмечена слабоположительная динамика — СДЛА снизилось с 37,6 до 35 и 31,7 мм рт.ст. в госпитальном и отдаленном периодах соответственно. ФВ ПЖ у пациентов 1-й группы практически не изменилась. Во 2-й группе пациентов показатель СДЛА снизился с 66 до 36,7 и 35,8 мм рт.ст. в госпитальном и отдаленном периодах соответственно. ФВ ПЖ в госпитальный период увеличилась с 36 до 52%, но в отдаленном периоде снизилась до 21,8%. В 3-й группе пациентов отмечена самая выраженная положительная динамика СДЛА — в госпитальный и отдаленный периоды она снизилась в 2,5 раза. Кроме того, отмечена положительная динамика ФВ ПЖ — она увеличилась с 35 до 48,7 и 51,5% в госпитальный и отдаленный периоды соответственно (табл. 3).
По данным перфузионной сцинтиграфии легких, у всех пациентов отмечена положительная динамика как в госпитальном, так и в отдаленном периодах. У пациентов с легкой степенью перфузионного дефицита (менее 29%) показатели снизились с 20,3 до 8,6% в госпитальный и до 5,2% в отдаленный период. При средней степени перфузионного дефицита (30—40%) в послеоперационном периоде он составлял 13,2 и 9,1% в госпитальный и отдаленный периоды соответственно. Самая выраженная положительная динамика отмечалась у лиц с тяжелым (41—59%) и крайне тяжелым (60% и более) перфузионным дефицитом (табл. 4).
Полученные результаты свидетельствуют о продолжающемся улучшении физического состояния и функциональных возможностей в отдаленный период после операции легочной ТЭЭ.
Обсуждение
ХПЭЛГ является угрожающим жизни заболеванием, сопровождающимся значительными нарушениями здоровья и высокой смертностью. Без лечения прогноз у пациентов с ХПЭЛГ крайне неблагоприятный и зависит от выраженности гемодинамических нарушений, обусловленных легочной гипертензией [5]. Радикальным методом лечения является хирургическое удаление организованных тромбов, вызывающих обструкцию легочных артерий [6]. Анализируя клинико-функциональные данные пациентов до и после хирургического лечения больных с легочной ТЭЭ, были получены результаты, демонстрирующие положительную динамику (уменьшение числа случаев одышки, кашля, головокружения, обморочных состояний, нарушений ритма сердца, боли в грудной клетке), повышение толерантности к физическим нагрузкам (увеличение расстояния, пройденного при ТШХ), уменьшение выраженности клинических признаков ХСН, снижение уровня легочной гипертензии и повышение ФВ ПЖ, особенно у пациентов с СДЛА выше 80 мм рт.ст. по данным ЭхоКГ, и улучшение легочной перфузии по данным перфузионной сцинтиграфии. Положительные результаты операции легочной ТЭЭ, полученные в нашем исследовании, соответствуют отдаленным результатам исследований ведущих мировых центров [7, 8].
При анализе каждой группы пациентов в отдельности отмечено, что у больных с СДЛА выше 80 мм рт.ст. наблюдается наиболее выраженная динамика послеоперационных показателей, особенно в отдаленном периоде. Обращает внимание, что в группе пациентов с высоким СДЛА наблюдалось большее число больных, чем в остальных группах, а длительность заболевания у них выше. Данная ситуация обусловлена тем, что ХПЭЛГ поздно диагностируется врачами общей практики, кардиологами, пульмонологами в связи либо c недостаточной информированностью о данном заболевании, либо с предубеждениями о неудовлетворительных результатах хирургического лечения [9]. Периоперационная летальность после легочной ТЭЭ по результатам нашего исследования была наиболее высокой у пациентов с СДЛА выше 80 мм рт.ст. — 11 из 12 случаев летального исхода. По данным центров с наибольшим опытом, периоперационная летальность варьирует от 5 до 10% [10, 11].
Таким образом, проведенный нами сравнительный анализ клинико-функциональных показателей, данных ЭхоКГ и перфузионной сцинтиграфии легких в отдаленном периоде показал, что операция легочной ТЭЭ приводит к снижению легочной гипертензии и предотвращает прогрессирование правожелудочковой недостаточности, что в итоге улучшает функциональное состояние пациентов и качество жизни.
Выводы
- После операции легочной тромбэндартерэктомии наблюдается клинико-функциональное улучшение состояния пациентов с хронической посттромбоэмболической легочной гипертензией в госпитальном и отдаленном периодах, что подтверждается увеличением расстояния, пройденного за 6 мин, уменьшением жалоб на одышку, снижением функционального класса хронической сердечной недостаточности по NYHA.
- Систолическое давление в легочной артерии в наибольшей степени снижается у пациентов в группе с систолическим давлением в легочной артерии выше 80 мм рт.ст. и практически не изменяется у пациентов с систолическим давлением в легочной артерии менее 50 мм рт.ст.
- Регрессия симптомов заболевания при хирургическом лечении больных с хронической посттромбоэмболической легочной гипертензией не зависит от исходной степени легочной гипертензии и длительности заболевания.



