Непрерывно-рецидивирующая тахикардия атриовентрикулярного (АВ) соединения (permanent junctional atrioventricular reciprocating tachycardia — PJRT) относится к особым формам синдрома Вольфа—Паркинсона—Уайта (WPW) и впервые была описана в 1967 г. П. Кюмелем [1—3]. В основе тахиаритмии лежит механизм re-entry, структурными составляющими петли re-entry являются миокард желудочков и предсердий, нормальное АВ-соединение и заднесептальное дополнительное АВ-соединение (ДАВС), обладающее свойствами декрементного ретроградного проведения [2]. Аритмический синдром у пациентов с PJRT чаще манифестирует в детском возрасте, но также может встречаться и у взрослых. Как правило, аритмия носит непрерывно рецидивирующий характер, резистентна к антиаритмической терапии и нередко приводит к формированию аритмогенной кардиомиопатии. Электрокардиографическими признаками PJRT являются длинный интервал RP′, инвертированные волны Р в отведениях II, III, aVF и положительные в V1, что отражает правостороннюю нижнесептальную локализацию ДАВС [4—9].
Мы представляем клинический случай успешного лечения непрерывно рецидивирующей ортодромной АВ-реципрокной тахикардии (АВРТ) с участием левого латерального ДАВС. Пациент Р., 1978 г.р., после 32 лет (на момент поступления в клинику в течение 4 лет) страдал приступами учащенного сердцебиения, которые возникали с частотой 1 раз в 3 мес, были непродолжительными (до 30—40 мин), не сопровождались нарушением гемодинамики, купировались спонтанно. В октябре 2012 г. было выполнено эндокардиальное электрофизиологическое исследование (ЭФИ), установлен диагноз пароксизмальной ортодромной АВРТ с участием скрытого левого латерального ДАВС и проведена операция радиочастотной абляции (РЧА).
В раннем послеоперационном периоде отмечался рецидив тахикардии, была назначена терапия амиодароном 200 мг/сут. После выписки из стационара тахиаритмический синдром трансформировался в вариант непрерывно-рецидивирующего течения. Несмотря на антиаритмическую терапию и медикаментозное лечение сердечной недостаточности (СН) в соответствии с текущими отечественными рекомендациями, у больного сохранялась выраженная тахисистолия и дважды за двухмесячный период (январь—февраль 2013 г.) развивался отек легких, купированный в стационаре. Резко снизилась толерантность к физической нагрузке (соответствовала III функциональному классу по классификации NYHA), появились признаки СН (кардиомегалия, двусторонний гидроторакс и признаки асцита).
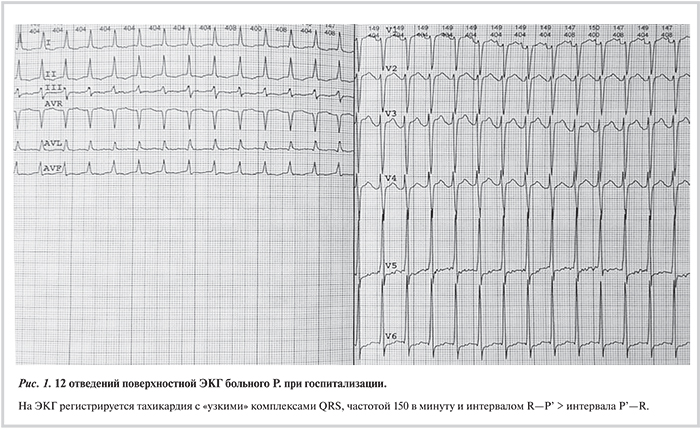
В октябре 2013 г. пациент был госпитализирован в нашу клинику на фоне постоянной суправентрикулярной тахикардии с частотой сердечных сокращений 150 уд/мин (рис. 1). По данным эхокардиографии выявлены дилатация всех камер сердца, митральная и трикуспидальная регургитация 3—4-й степени, легочная гипертензия (52 мм рт.ст.) и снижение фракции выброса до 16%. В стационаре были исключены ишемическая болезнь сердца, миокардит, дисфункция щитовидной железы как причины СН и аритмического синдрома.
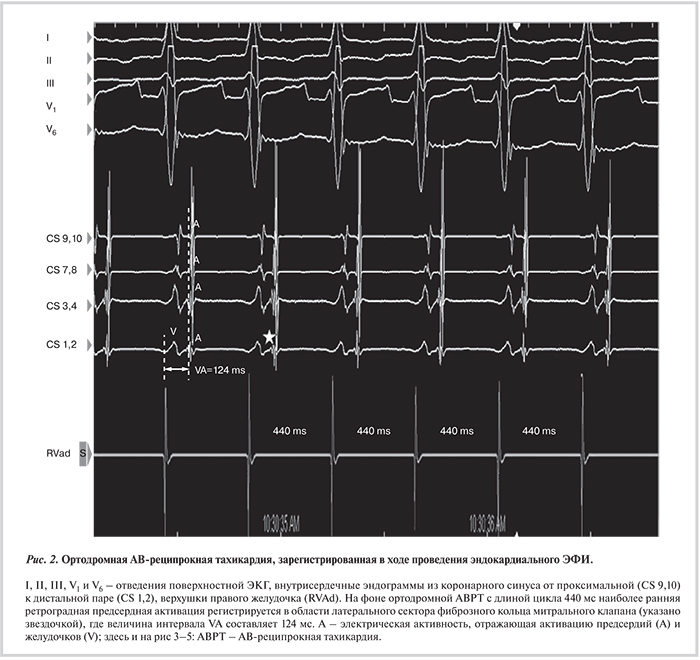
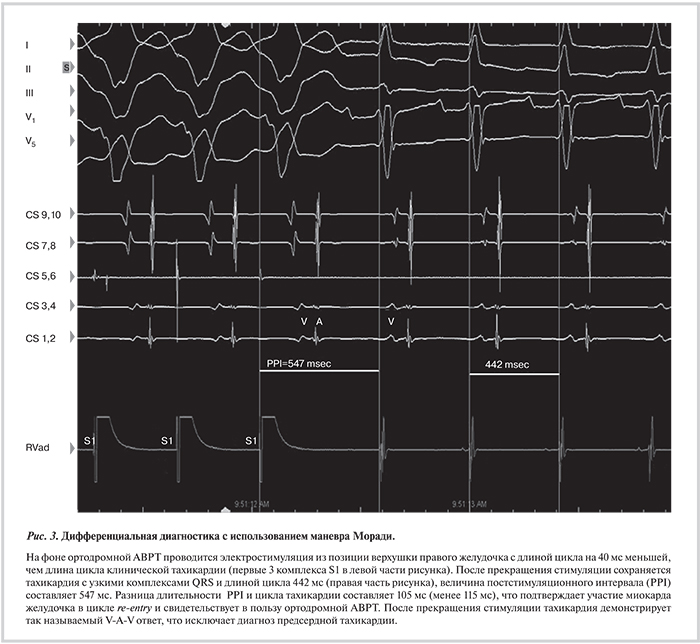
Принимая во внимание злокачественное течение аритмического синдрома, прогрессирование СН, устойчивость к антиаритмическим препаратам, было принято решение выполнить эндокардиальное ЭФИ и РЧА субстрата аритмии по жизненным показаниям. В ходе операции по методике Seldinger через бедренные и подключичную вены были катетеризированы коронарный синус (CS), область верхушки правого желудочка (RVА). Исходно регистрировалась тахикардия с «узкими» комплексами QRS с длиной цикла 400 мс, наиболее ранняя ретроградная активация предсердий отмечалась в области латерального сектора фиброзного кольца митрального клапана (CS 1, 2), где величина интервала VA составляла 124 мс (рис. 2). Проведение маневров Моради позволило провести дифференциальный диагноз, исключив предсердную и АВ-узловую реципрокную тахикардии как причины аритмического синдрома [5] (рис. 3).
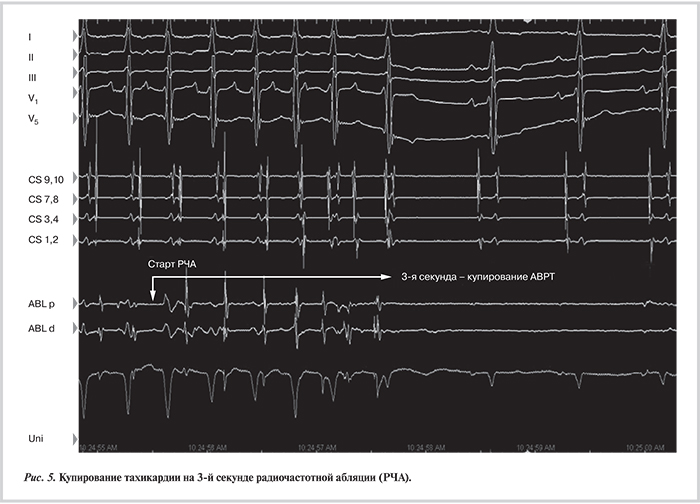
Под рентгенологическим и эхокардиографическим контролем (внутрисердечная ЭхоКГ) выполнена пункция межпредсердной перегородки. Абляционный электрод проведен в полость левого предсердия, выполнена его анатомическая 3D-реконструкция. В области латеральных отделов фиброзного кольца митрального клапана на фоне клинической АВРТ верифицированы участок регистрации потенциала ДАВС и ранняя ретроградная предсердная активация (рис. 4, см. цв. вклейку). В этой области было нанесено РЧ-воздействие (45 °C, 40 Вт, суммарной длительностью 90 с, ирригация 17 мл/мин), на фоне которого отмечалось купирование АВРТ на 3-й секунде воздействия (рис. 5). В ходе контрольного эндокардиального ЭФИ в течение 30 мин при желудочковой стимуляции сохранялась ВА-диссоциация. При программированной стимуляции предсердий [эффективный рефрактерный период АВ-соединения 500·260 мс, точка Венкебаха 315 мс, время восстановления функции синусного узла (ВВФСУ) 1120 мс, корригированное ВВФСУ 520 мс] АВРТ не рецидивировала. Пациент был выписан из стационара на 2-е сутки после операции в удовлетворительном состоянии без антиаритмической терапии.
По данным амбулаторного обследования, через 3 мес после операции аритмический синдром не рецидивировал, пациент отмечал значительное улучшение самочувствия, увеличение толерантности к физической нагрузке. При ЭхоКГ было зарегистрировано уменьшение степени регургитации на АВ-клапанах, снижение давления в легочной артерии с 52 до 40 мм рт.ст. и увеличение фракции выброса с 16 до 39%. Через 18 мес после операции пациент практически здоров, возобновил полноценную трудовую деятельность. По данным ЭхоКГ, отсутствуют признаки легочной гипертензии, фракция выброса левого желудочка 60%.
Особые формы синдрома WPW. Развитие аритмогенной кардиомиопатии чаще всего связано с непрерывно рецидивирующим вариантом течения аритмического синдрома [4, 6—9]. У пациентов с синдромом WPW подобный вариант течения аритмии характерен для особой формы этого синдрома — PJRT, которая, по сути, является ортодромной АВРТ с участием ретроградно проводящего, декрементного ДАВС заднесептальной локализации справа [3]. Кроме того, к особым формам синдрома WPW относят антидромные АВРТ с антероградным проведением по добавочным трактам Махайма (атриофасцикулярные, нодофасцикулярные и нодовентрикулярные тракты). Общим для этой категории пациентов является наличие добавочных трактов, обладающих свойствами декрементного и исключительно однонаправленного проведения [3].
Представленный клинический пример демонстрирует возможные последствия неэффективной РЧА, приведшей к изменению характера течения аритмического синдрома, его озлокачествлению и развитию аритмогенно обусловленной терминальной стадии СН. По сути, после первичной сессии РЧА АВРТ у нашего пациента стала соответствовать критериям диагноза PJRТ, а именно: непрерывно рецидивирующее течение тахиаритмического синдрома (длительность тахикардии более 12 ч в сутки); верификация в ходе эндокардиального ЭФИ ортодромной АВРТ с участием декрементного ретроградно проводящего ДАВС; начало тахикардии без предшествующей экстрасистолии [4]. Отличиями от «классической» PJRT являлись возможная ятрогенность, т.е. изменение характера течения аритмического синдрома после первичной сессии РЧА и нетипичная для PJRT левосторонняя локализация ДАВС.
В данном случае трудно провести дифференциальный диагноз между истинной PJRT с левосторонней локализацией ДАВС и ятрогенно обусловленным ухудшением варианта клинического течения АВРТ. Относительно доброкачественный характер аритмии перед первой сессией РЧА позволяет предположить, что исходно пациент страдал «классической» АВРТ с участием скрытого левого ДАВС, обладающего свойствами бесдекрементного ретроградного проведения. Можно также предположить, что первая сессия РЧА не устранила полностью проведение по ДАВС, но привела к изменению электрофизиологических характеристик ДАВС. Результатом этой модификации могла стать элиминация скрытого антероградного проведения по ДАВС, суть которого заключается в том, что импульс, выйдя из синусного узла, частично антероградно деполяризует ДАВС, вводит его в состояние рефрактерности. При этом волна деполяризации, проводящаяся антероградно через нормальное АВ-соединение, пучок Гиса и далее до миокарда желудочков, не может ретроградно вернуться на предсердия по ДАВС, так как последнее находится в состоянии рефрактерности [3]. Ухудшение течения аритмического синдрома после первичной РЧА, на наш взгляд, связано с элиминацией этого, по сути, «защитного» механизма, не позволяющего тахикардии носить непрерывно рецидивирующий характер. В результате ДАВС приобрело свойства декрементного однонаправленного, исключительно ретроградного проведения. Клинически это сопровождалось резким ухудшением течения аритмии, развитием аритмогенной кардиомиопатии и в конечном итоге терминальной стадии СН.
Возможно, что изначально у пациента имелся диагноз PJRT с левосторонней локализацией латерального скрытого и «медленного» ДАВС. В 2006 г. A. Meiltz и соавт. опубликовали результаты наблюдения за 49 взрослыми (средний возраст 43±16 лет) пациентами с диагнозом PJRT. Было установлено, что на долю этой тахиаритмии приходится не более 1% всех ортодромных АВРТ. В 47% случаев PJRT характеризовалась непрерывно рецидивирующим течением и сопровождалась развитием аритмогенной кардиомиопатии в 16% случаев. Левосторонняя локализация ДАВС встречалась в 14% всех случаев PJRT, как правило, не ассоциировалась с непрерывно рецидивирующим течением аритмического синдрома и не сопровождалась развитием аритмогенной кардиомиопатии [4].



