Современные международные руководства по лечению острого коронарного синдрома (ОКС) требуют использования регистров для оценки качества лечения [1]. Регистры ОКС могут проводиться не только в отдельном стационаре. Регистры, которые объединяют стационары города, области и даже страны помогают не только дать характеристику пациентам и оценить качество лечения. Различные по структуре регистры могут выполнять разные задачи [2, 3]. Они также дают возможность понять, насколько правильно организована система оказания помощи пациентам с ОКС. Регистры ОКС играют важную роль в крупных городах, где система оказания помощи во многом зависит от местных городских особенностей. Результаты таких городских регистров могут оказать существенную помощь в улучшении качества лечения. Такие городские и региональные регистры проводились и в Европе [4—6], и в России [7, 8].
Лечение пациентов с ОКС в Москве — крупнейшем городе России с населением более 11 млн человек — связано со многими внутренними трудностями: это и транспортная проблема, и различный уровень оснащенности стационаров, и разная степень подготовки специалистов. До настоящего времени не было ни одного специально организованного клинического исследования, посвященного оценке качества лечения больных с ОКС в Москве. Данные, которые предоставляет официальная статистика, неполны, и мало информативны для понимания существующих проблем в лечении ОКС. Вместе с тем госпитальная летальность при ОКС в Москве остается высокой [9]. Таким образом, актуальными являются необходимость организации и проведения госпитального регистра ОКС в Москве.
Целями настоящего исследования были: 1) организация и проведение регистра ОКС в стационарах Москвы, оказывающих помощь пациентам с ОКС; 2) анализ данных, полученных в ходе регистра, для выявления качества лечения больных с ОКС в Москве и определения возможностей для улучшения результатов лечения.
Материал и методы
Организация регистра. Организатором регистра выступил Главный кардиолог Москвы при поддержке Департамента здравоохранения Москвы. Научная часть работы выполнена сотрудниками Лаборатории клинической кардиологии НИИ Физико-химической медицины ФМБА России. Предполагалось, что в московском регистре ОКС примут участие все стационары городского подчинения, оказывающие помощь пациентам с ОКС (n=42).

Дизайн, критерии включения и невключения, ход регистра. Основой для дизайна регистра стало европейское исследование EHS-ACS-Snapshot [10]. Московский регистр ОКС был короткой программой, длительность включения пациентов в которую в каждом стационаре составила 7 дней. Включение проводилось во всех стационарах одновременно. Оно началось в 0:00 19 ноября и закончилось в 23:59 25 ноября 2012 г.
За это время в регистр включались все последовательно госпитализированные пациенты с подозрением на один из типов ОКС на момент поступления в стационар: 1) ОКС с подъемом сегмента ST (ОКСпST) — начало или сохранение симптомов в последние 24 ч до госпитализации + симптомы, заставляющие предполагать ОКС (ангинозная боль ≥20 мин, одышка, синкопальные состояния, остановка кровообращения) + изменения на электрокардиограмме — ЭКГ (подъем сегмента ST ≥1 мм, по крайней мере, в 2 смежных отведениях или предположительно новая полная блокада левой ножки пучка Гиса); 2) ОКС без подъема сегмента ST (ОКСбпST) — начало или сохранение симптомов в последние 24 ч до госпитализации + симптомы, заставляющие предполагать ОКС (ангинозная боль в покое ≥20 мин, впервые возникшая стенокардия как минимум III функционального класса, нарастание класса стенокардии до III) + отсутствие на ЭКГ подъема сегмента ST (может не быть изменений ЭКГ). Пациент должен быть жив на момент госпитализации в стационар.
Причиной для невключения пациента в регистр было отсутствие у него ОКС (по мнению врачей стационара). Передаваемые для обработки данные были лишены информации, позволяющей установить личность пациента. Участие в регистре не должно было влиять на тактику ведения пациента, выбор тех или иных препаратов, выполнение диагностических или лечебных процедур. Координация работы врачей, участвующих в регистре, осуществлялась с помощью информации, размещенной на сайте www.acs-registry.ru.
Данные на включенных пациентов заносились в регистрационные карты, которые после заполнения передавались в Лабораторию клинической кардиологии НИИ ФХМ для создания общей базы данных. Данные о времени начала развития симптомов и времени первого обращения за помощью собирались со слов больных или врачей «Скорой помощи». Правила расчета интервалов времени до начала чрескожного коронарного вмешательства (ЧКВ) не были предварительно стандартизированы протоколом, поэтому оно не в полной мере соответствовало традиционно принятому времени «дверь—баллон». Время, прошедшее от начала развития симптомов до первого обращения за помощью, определяли при сборе анамнеза или из записей бригад «Скорой помощи». Для стандартизации собираемых данных в протокол регистра были включены критерии определения различных анамнестических, клинических показателей, а также наличия факторов риска. Инструктаж участников регистра и дополнительные занятия по правилам заполнения документации регистра не проводились.
За высокий риск смерти в период пребывания с стационаре по шкале GRACE принимал оценку >140 баллов при ОКСбпST и ≥155 баллов при ОКСпST [11].
Статистическая обработка данных. Статистическая обработка данных проводили с использованием пакета программ Statistica 6.0 и 7.0. Сравнение между собой непрерывных величин с нормальным распределением осуществляли с помощью t-критерия. Для сравнения непрерывных величин при неправильном распределении показателя использовали непараметрический критерий Манна—Уитни (U-критерий). Сравнение дискретных величин проводили с использованием критерия χ2 с поправкой на непрерывность по Йетсу. Если число случаев в одной из сравниваемых групп было менее 5, использовали двусторонний критерий Фишера (F-критерий). Различия считали статистически значимыми при двустороннем р<0,05.
Результаты
Стационары-участники. Предполагалось, что в регистре примут участие 37 московских стационаров городского подчинения. Включение в регистр было начато в 34 стационарах. В одном стационаре пациенты не включались из-за ремонта, проводимого в блоке кардиореанимации, а в 2 — из-за организационных проблем.
Окончательные данные о включенных пациентах получены из 32 стационаров. Из них в 13 (41%) имелась возможность выполнения чрескожных коронарных процедур (инвазивные стационары), а в 19 (59%) такой возможности не было (неинвазивные стационары).
Характеристика включенных пациентов. Всего в регистр были включены 597 пациентов, но из-за полного отсутствия информации о лечении и исходах за время пребывания в стационаре 13 (2,2%) больных были исключены из дальнейшего анализа. Таким образом, в анализ были включении данные 584 пациентов. Из них 42% были госпитализированы в инвазивные стационары. Средний возраст составил 66,4±13,1 года (минимальный возраст 18 лет, максимальный — 96 лет).
ОКСпST был у 163 (27,9%) пациентов, а ОКСбпST — у 421 (72,1%).
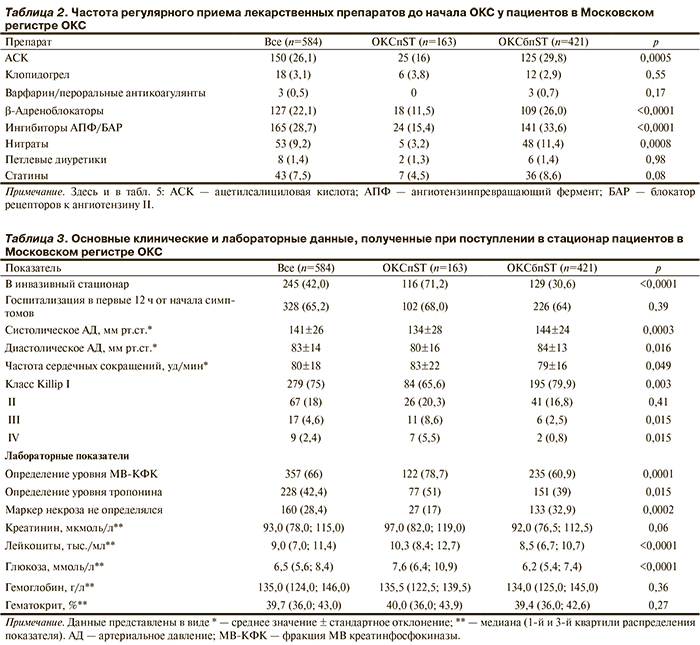
Основные анамнестические данные включенных пациентов, а также сравнение этих показателей между больными с разными типами ОКС представлены в табл. 1.
Частота регулярного приема лекарственных препаратов до начала ОКС представлена в табл. 2.
В табл. 3 представлены данные, полученные при поступлении пациентов в стационар.
Эхокардиография (ЭхоКГ) в стационаре выполнена у 447 пациентов (80,5%): при ОКСпST — 79,2%, при ОКСбпST — 81% (р=0,72). Низкая фракция выброса левого желудочка (≤40%) выявлена у 57 пациентов (12,8% от всех, кому было выполнено ЭхоКГ): при ОКСпST — у 27,1%, при ОКСбпST — у 7,7% (р<0,0001).
Доля пациентов с высоким риском смерти в стационаре по шкале GRACE составила 46% среди пациентов с ОКСпST и 29,2% при ОКСбпST (р=0,0001).
Среди пациентов с ОКСпST на первой ЭКГ у 94,4% отмечались подъемы сегмента ST ≥1 мм. Передняя локализация (отведения V1—V4) подъемов сегмента ST была у 57,5%, нижняя (отведения II, III, aVF) — у 40,4%. У 6,7% больных на первой ЭКГ выявлена новая полная блокада левой ножки пучка Гиса или полная блокада левой ножки пучка Гиса неизвестной давности, т. е. предположительно новая.
Среди пациентов с ОКСбпST у 34% на первой ЭКГ не было никаких новых ишемических изменений. Наличие снижений сегмента ST на первой ЭКГ отмечалось у 45% пациентов. Из них передняя локализация депрессий сегмента ST была у 40%, нижняя — у 26,7% больных. У 36,9% пациентов на ЭКГ отмечались отрицательные зубцы Т, при этом у 23,3% отрицательные зубцы T были единственным новым ишемическим изменением на ЭКГ.
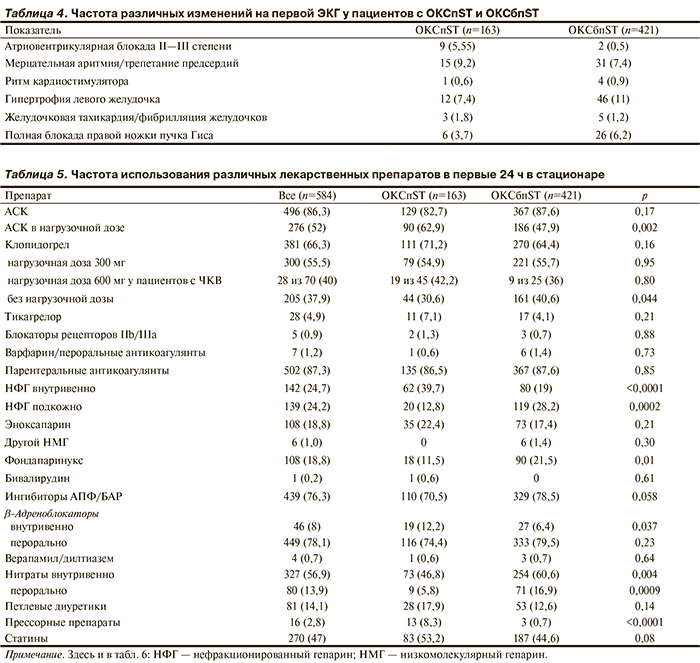
Частота других изменений на первой ЭКГ у пациентов с ОКСпST и ОКСбпST представлена в табл. 4.
Реперфузионная терапия при ОКСпST. Среди пациентов с ОКСпST, включенных в регистр, реперфузионную терапию (тромболитическую терапию — ТЛТ — или первичное ЧКВ) получили 73 (44,8%): в инвазивных стационарах — 63 (54,3%), а в неинвазивных — 10 (21,3%) (р<0,0001).
ТЛТ. Среди пациентов с ОКСпST (n=163) ТЛТ проведена у 31 (19%). На догоспитальном этапе ТЛТ проведена 13 (41,9% от всех, подвергнутых тромболизису и 8% от всех пациентов с ОКСпST) пациентам. В 13,3% случаев препаратом для ТЛТ была стрептокиназа, в 40% — алтеплаза, в 36,7% — тенектеплаза, а в 10% — пуролаза. Более чем в ¾ случаев (76,9%) ТЛТ на догоспитальноим этапе проводилась тенектеплазой, а в 23,1% — алтеплазой.
Среди пациентов, получивших стрептокиназу, парентеральные антикоагулянты вместе с ней были назначены 3 (75%) (2 — эноксапарин, 1 — фондапаринукс).
Среди пациентов, получивших фибринспецифичный препарат, парентеральный антикоагулянт вместе с ТЛТ вводился 19 (76%). Из них нефракционированный гепарин (НФГ) внутривенно получили 68,4%, НФГ подкожно — 10,5%, эноксапарин — 15,8%, фондапаринукс — 5,3% пациентов.
У больных, которым ТЛТ проводилась в стационаре, медиана времени от поступления до начала ТЛТ составила 0,30 ч (1-й и 3-й квартили: 0,15; 0,30). У 12,5% пациентов, получивших ТЛТ в стационаре, ее проведение началось более чем через 30 мин после поступления.
ТЛТ не была проведена у 132 (81%) пациентов с ОКСпST. Наиболее частой причиной, по которой ТЛТ не проводилась, было выполнение первичного ЧКВ — 42 (34,1%) случая. У 10 (8,1%) больных ТЛТ не проводилась из-за различных противопоказаний, у 24 (18,2%) — по иной причине, а у 17 (12,9%) причина отсутствия ТЛТ была неизвестной. Из-за позднего обращения за помощью ТЛТ не проводилась у 39 (31,7%) пациентов. При этом среди больных, у которых ТЛТ не была проведена из-за «позднего обращения», 10 (25,6%) поступили в стационар менее чем через 12 ч от начала развития симптомов.
Первичное ЧКВ. Частота выполнения первичного ЧКВ у всех включенных пациентов с ОКСпST составила 25,8%, а среди пациентов с ОКСпST в инвазивных стационарах — 36,2%. Среди пациентов, поступивших в первые 12 ч от начала развития симптомов, доля тех, кому проводилась первичное ЧКВ, составила 31,4 и 40,5% соответственно.
ЧКВ в инвазивных стационарах в первые 12 ч после ТЛТ проведено 5 (5,2%) пациентам, а в интервале от 12 до 24 ч после ТЛТ — 2 (1,7%). Еще 4 (3,4%) пациентам с ОКСпST проведено ЧКВ в более поздние сроки.
Медиана времени от поступления в инвазивный стационар до проведения первичного ЧКВ составила 1,35 ч (1-й и 3-й квартили: 1,00; 2,15). Доля пациентов, которым первичное ЧКВ начато через ≤90 мин от поступления в стационар, составила 60%, через ≤60 мин — 35%.
Инвазивное лечение при ОКСбпST. Среди всех пациентов с ОКСбпST ЧКВ выполнено у 26 (6,2%). Среди пациентов с ОКСбпST, госпитализированных в инвазивные стационары, у 49 (38%) проведена диагностическая коронарография. У 41 (83,7%) из них выявлены значимые стенозы коронарных артерий. ЧКВ за время пребывания в стационаре выполнена у 26 (20,5%) пациентов с ОКСбпST. ЧКВ в первые 2 ч госпитализации проведена у 6 (4,7%), а в первые 72 ч — у 19 (14,7%) пациентов. Еще у 7 (5,4%) больных ЧКВ проведена в более поздние сроки. Среди пациентов с ОКСбпST и значимыми коронарными стенозами частота любого ЧКВ, ЧКВ в первые 2 ч, в первые 72 ч госпитализации и ЧКВ, выполненного в более поздние сроки, составила 61, 14,6, 43,9 и 17,1% соответственно.
Частота выполнения ЧКВ в первые 72 ч поступления среди пациентов с высоким риском смерти по шкале GRACE составила 8,3%, а среди пациентов с низким риском по шкале GRACE — 17,2% (р=0,27).
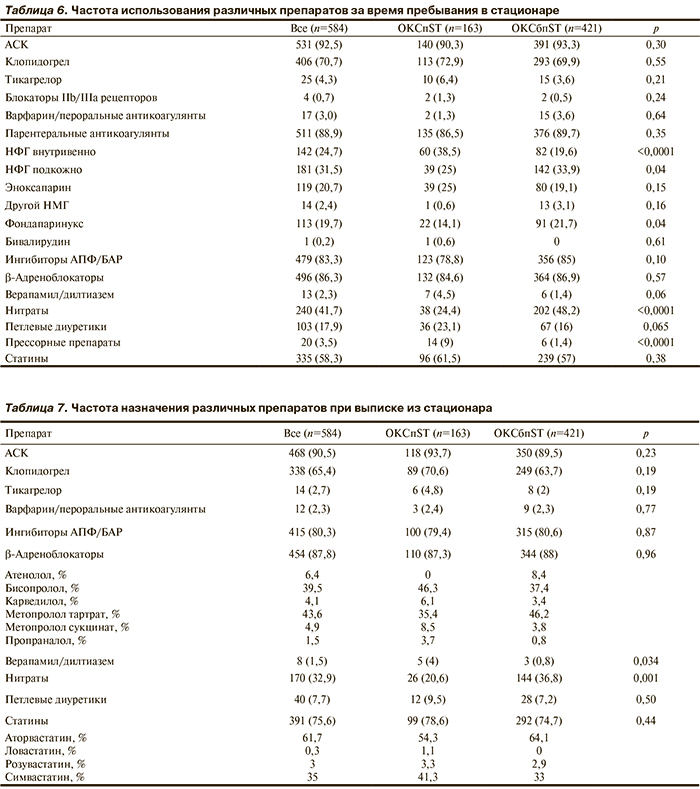
Медикаментозное лечение в стационаре. Использование различных лекарственных препаратов в первые 24 ч стационарного лечения, за все время пребывания в стационаре и при выписке из него представлено в табл. 5—7.
Осложнения и исходы. Длительность пребывания в стационаре составила 13,2±5,4 дня (при ОКСпST — 13,9±6,3 дня, при ОКСбпST — 12,9±5,1 дня; р=0,27).
В стационаре у включенных пациентов развились следующие осложнения: отек легких — у 28 (4,9%), кардиогенный шок — у 9 (1,6%), желудочковая тахикардия или фибрилляция желудочков — у 9 (1,6%). Новый инфаркт миокарда (ИМ) в период пребывания развился у 12 (2,1%), остроенарушение мозгового кровообращения — у 7 (1,2%) пациентов (у 3 — ишемический, у 2 — геморрагический инсульт, у 2 — инсульт неизвестного генеза). Кровотечение в стационаре развилось у 11 (1,9%) больных. У 8 пациентов развившееся кровотечение потребовало отмены антитромботических препаратов, у 6 — специального медикаментозного лечения, у 2 — гемотрансфузии, у 1 — хирургического лечения.
В стационаре умерли 28 (4,8%) пациентов. Среди больных с диагностированным острым ИМ частота смертельного исхода в стационаре составила 8,4%. Среди пациентов с ОКСпST в стационаре умерли 20 (12,4%), а среди пациентов с ОКСбпST — 8 (1,9%). Среди больных с высоким риском смерти в стационаре по шкале GRACE госпитальная летальность составила при ОКСпST 21,3%, а при ОКСбпST — 6,5%.
Выписаны из стационара домой после ОКС 513 (87,8%) пациентов, а 21 (3,6%) был переведен на реабилитационное лечение (в санаторий).
В другую больницу для дальнейшего лечения были переведены 14 (2,5%) больных, из них 12 — для проведения срочного инвазивного лечения (3,6% от всех, кто лечился в неинвазивных стационарах). Среди пациентов с ОКСпST для срочных инвазивных процедур переведено 2 (4,5%), а среди пациентов с ОКСбпST — 10 (3,5%).
Окончательный диагноз «ИМ» в результате госпитализации был установлен у 335 (58%) пациентов, из них у 26,9% — ИМ с зубцом Q, а у 31,1% — ИМ без зубца Q. Нестабильная стенокардия как окончательный диагноз была у 216 (37,6%) пациентов. У 20 (3,5%) больных установлено другое заболевание сердечно-сосудистой системы, а еще у 4 (0,7%) — другое «несердечное» заболевание.
Обсуждение
В настоящей работе представлены основные результаты первого краткосрочного московского регистра ОКС, в которых характеризуются включенные пациенты, оценивается лечение за период пребывания в стационаре и частота развития неблагоприятных исходов.
Значимость этой работы определяется, в первую очередь тем, что летальность при ОКС в стационарах Москвы сохраняется высокой, несмотря на многие финансовые и административные усилия, которые предпринимаются для ее уменьшения. В Москве почти 40 стационаров, где лечатся пациенты с ОКС. Это самые разные по своей оснащенности и подходам к лечению стационары. При этом до настоящего времени в Москве — крупнейшем мегаполисе Европы — не было ни одного городского регистра ОКС, т.е. не предпринимались попытки оценить специфические особенности лечения ОКС в Москве, как на догоспитальном этапе и в стационарах.
Обсуждение результатов регистра надо начать с организационной части работы. Московский регистр был сформирован как краткосрочная программа с длительностью набора пациентов 7 дней. С одной стороны, короткий срок включения привел к тому, что полученная выборка оказалась достаточно мала для регистра ОКС — около 600 пациентов. С другой стороны, краткость набора компенсировалась большим количеством стационаров, участвовавших в регистре, что должно было сделать результаты более объективными. В регистре EHS-ACS-Snapshot, сформированном похожим образом, также приняло участие большее число стационаров по сравнению с другими европейскими регистрами ОКС. Другое преимущество короткого набора состояло в том, что набор пациентов, длившийся всего неделю, не сильно перегружал врачей, которые участвовали в регистре. У организаторов было опасение, что более длинный период включения может привести к накоплению «усталости» у врачей и искажению данных. Это было необходимо, потому, что в отличие от регистров РЕКОРД, организованных по инициативе врачей-участников, московский регистр был организован с помощью административного ресурса. Поэтому трудно было ждать от врачей долгосрочной приверженности к тщательному сбору данных.
Помощь Департамента здравоохранения в организации регистра позволила вовлечь в него почти все городские больницы, куда поступают пациенты с ОКС — 86,5%. При анализе данных обращало внимание низкое качество заполнение регистрационных карт.
Это в первую очередь относилось к регистрации временных интервалов, анамнестических данных. Причиной этого, во-первых, было отсутствие у многих врачей опыта участия в подобных исследованиях, а во-вторых, недостаточное обучение врачей на этапе подготовке.
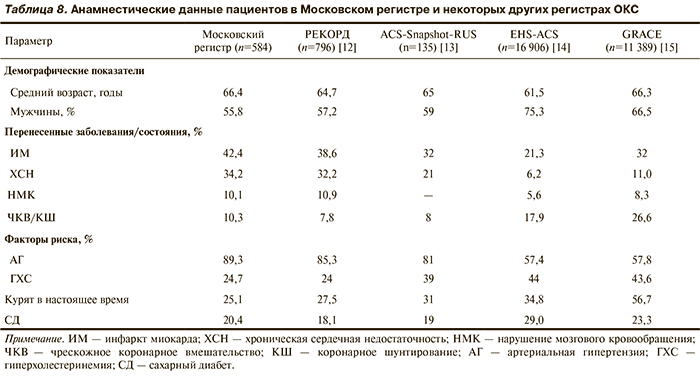
При этом полученные в Московском регистре анамнестические характеристики включенных пациентов в целом соответствовали данным из других регистров [12—15] (табл. 8) и в наибольшей степени совпадали с российским регистром РЕКОРД [12] и данными российских стационаров из регистра ACS-Snapshot [13]. Это косвенно указывает на то, что когорта включенных пациентов по своим характеристикам соответствует истиной картине.
Обсуждая непосредственно полученные результаты, следует отметить имеющуюся в Москве особенность — с одной стороны, пропорциональность распределения пациентов в инвазивные стационары (в 41% инвазивных стационаров попадают 42% пациентов), с другой — смещение, при котором в инвазивные стационары госпитализируются преимущественно пациенты с ОКСпST. Это распределение приводит к тому, что большинство пациентов с ОКСбпST практически лишаются возможности получить инвазивное лечение в нужные сроки, так как переводы между стационарами крайне редки. И хотя приведенные результаты показывают, что госпитальная летальность при ОКСбпST в городе и так не высокая (<2%), это не должно успокаивать. Во-первых, при ОКСбпST высокая доля смертельных исходов развивается в более поздний период, а во-вторых, среди пациентов из группы высокого риска (в частности, высокого риска смерти по шкале GRACE), т. е., у тех, кому инвазивное лечение особенно показано, госпитальная летальность была высокой — 6,5%. Однако в силу сложившихся обстоятельств эти пациенты крайне редко получают инвазивное лечение. Таким образом, московский регистр показал, что существующая в городе система распределения пациентов между стационарами разного типа не совершенна, и, скорее всего, нуждается в изменении. Обращает внимание, что в Московском регистре, как и в российских регистрах РЕКОРД и РЕКОРД-2 [12, 18], довольно у большого числа пациентов не были определены современные маркеры некроза миокарда, особенно кардиоспкецифичные тропонины. При этом наиболее редкое определение МВ-КФК и тропонинов отмечается у пациентов с ОКСбпST, для которых эта диагностика особенно важна.
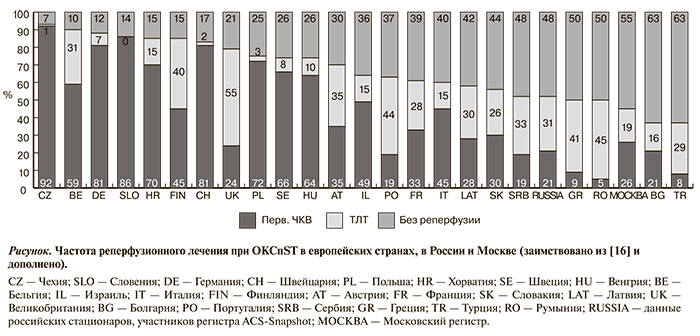
Обсуждая вопрос о лечении пациентов с ОКСпST, в первую очередь следует оценить частоту применения реперфузионной терапии, особенно первичного ЧКВ. Для наглядности оценки полученных результатов данные о частоте реперфузионной терапии в Московском регистре представлены вместе с данными европейских стран [16] (см. рисунок). Можно видеть, что частота проведения реперфузионной терапии в Москве может быть оценена как очень низкая. К сожалению, протокол регистра не позволял узнать причины, по которым первичное ЧКВ не было проведено. Но одна из них очевидна — догоспитальная ТЛТ, которая проводилась только тем пациентам, которых госпитализировали в инвазивные стационары (т. е. туда, где есть возможность сделать первичное ЧКВ). Впрочем, частота проведения ТЛТ также была очень невысокой. Обращает внимание, что почти в 1/3 случаев ТЛТ не была выполнена по причинам, не связанным с противопоказаниями или задержкой по времени, т. е. не вполне оправданно.
Среди важных недостатков лечения пациентов с ОКСпST, выявленных в регистре, отмечается довольно долгая задержка с выполнением первичного ЧКВ. Так, лишь 35% пациентов получили первичное ЧКВ в первые 60 мин от поступления.
Московский регистр ОКС позволил выявить также некоторые недостатки в медикаментозном лечении в стационаре. Так, при сравнении с больницами в США в московских стационарах реже назначается ацетилсалициловая кислота (92,5% против 93—97%), статины (47% против >80%), β-адреноблокаторы при выписке (87,8% против 95—97%) [17]. Важной особенностью лечения в московских стационарах является необъяснимо частое применение НФГ в виде подкожных инъекций — 31,5%. Такое введение НФГ не предусмотрено никакими рекомендациями. Причем, эта особенность лечения типична не только для московских стационаров — сопоставимое по частоте применение НФГ подкожно выявлено в ходе проведения российского регистра РЕКОРД-2 [18].
Еще об одной важной черте, характеризующей систему оказания помощи при ОКС в Москве, упоминалось выше — это крайне редкие срочные переводы пациентов из неинвазивные стационары в инвазивные. Данные регистра еще раз обозначили эту хорошо известную проблему, указав на то, что она должна быть решена как можно скорее.
Заканчивая обсуждение результатов первого Московского регистра ОКС, нужно отметить, что это исследование со всей возможной объективностью показало, как проходит лечение пациентов с ОКС в Москве. С помощью регистра удалось увидеть особенности лечебных и организационных подходов, понять, на что должны быть направлены усилия врачей и чиновников для улучшения качества и результатов лечения больных с ОКС в Москве.
Ограничения исследования. Основной проблема регистра — большое число включенных пациентов. Впрочем, это не столько помешало получить объективные результаты, сколько будет препятствием для дальнейшего детального анализа при разделении включенных пациентов на подгруппы.
Недостатком организационной части регистра можно считать недостаточную работу с врачами на этапе подготовки — это привело к тому, что качество заполнения регистрационных карт было невысоким. Из-за невозможности оценить лечение и исходы из анализа даже были исключены несколько карт. В этих условиях короткий период включения помог избежать существенных потерь данных.
Хотя объективность представленных данных в целом не вызывает сомнений, но необходимо учитывать, что часть из них, например, данные о догоспитальном лечении получены в основном косвенно, т.е. из сопроводительных документов бригад «Скорой помощи».
Одним из факторов, который, возможно, мог отчасти повлиять на объективность данных регистра, стала особенность финансирования работы стационаров. Так как финансирование зависит в первую очередь от диагнозов (чем «дороже» диагноз, тем больше денег получит стационар), в некоторых случаях для повышения дохода стационара пациентам устанавливались диагнозы «ОКС» или «нестабильная стенокардия» даже в случаях, когда явного ОКС у больных не находили. Нельзя исключить, что отчасти именно это и стало одной из причин такой «удивительно» низкой летальности при ОКСбпST.
В целом можно утверждать, что проведение Московского регистра оказалось возможным, и при некоторых его недостатках позволило выявить основные особенности лечения больных с ОКС в Москве. Анализ полученных результатов показал, что для организации следующих подобных регистров нужна более тщательная подготовка со стандартизацией многих учитываемых параметров.
Заключение
Несмотря на некоторые ограничения, первый московский регистр острого коронарного синдрома позволил получить объективные данные о количестве пациентов с острым коронарным синдромом в Москве, об их демографических, анамнестических и клинических характеристиках, позволил оценить особенности лечения и исходы за время пребывания в стационаре.
С помощью регистра удалось установить наиболее существенные недостатки лечения острого коронарного синдрома в Москве: 1) низкая частота использования инвазивных коронарных процедур даже в инвазивных стационарах, особенно, при остром коронарном синдроме без подъема сегмента ST; 2) преимущественная госпитализация пациентов с острым коронарным синдромом подъема сегмента ST в неинвазивные стационары, независимо от степени их риска; 3) низкая частота проведения реперфузионной терапии при остром коронарном синдроме с подъемом сегмента ST; 4) выполнение догоспитального тромболизиса при остром коронарном синдроме с подъемом сегмента ST даже тем пациентам, которые могли бы получить первичное чрескожное вмешательство; 5) большая задержка времени от поступления до начала первичного чрескожного вмешательства при остром коронарном синдроме с подъемом сегмента ST; 6) менее частое, чем требуется назначение ацетилсалициловой кислоты, клопидогрела, тикагрелора, блокаторов IIb/IIIa рецепторов, статинов; частое применение нефракционированного гепарина в виде подкожных инъекций; 7) чрезвычайно редкие случаи переводов пациентов из неинвазивных стационаров в инвазивные для срочных коронарных вмешательств. Среди пациентов с острым коронарным синдромом с подъемом сегмента ST в Москве отмечается высокая летальность — 12,4%.



