Фибрилляция предсердий (ФП) — одна из наиболее часто встречающихся аритмий сердца, заболеваемость которой с каждым годом растет [1, 2]. Мозговой инсульт вследствие тромбоэмболии относится к самым тяжелым осложнениям данного заболевания. Частота развития инсульта при ФП значительно превышает аналогичный показатель у лиц с синусовым ритмом [3]. Современная стратегия профилактики системных эмболий при ФП включает регулярную оценку вероятности развития инсульта, использование антитромботических препаратов с доказанным эффектом и учет риска развития геморрагических осложнений [4, 5]. Данных о том, насколько строго российские врачи следуют этим рекомендациям, в научной литературе недостаточно. Одной из главных проблем профилактики кардиоэмболического инсульта остается назначение неоптимальных и малоэффективных режимов антитромботической терапии (АТТ) [6]. Не совсем понятно, что лежит в основе этой проблемы: трудности лабораторного мониторинга, сложный алгоритм подбора дозы, низкая приверженность пациентов или недостаточная информированность врачей. С появлением новых оральных антикоагулянтов (ОАК), в частности дабигатрана, впервые за многие десятилетия появилась реальная альтернатива антагонистам витамина К (АВК), прежде всего, варфарину. Клинические преимущества новых ОАК очевидны. Насколько готовы врачи использовать новые ОАК в повседневной практике? Помогут ли новые ОАК уменьшить терапевтическую инертность и повысить приверженность врачей выполнению рекомендаций? Мы не встретили в отечественной литературе исследований, посвященных анализу опросов врачей по данной проблеме. Это и определило цель работы: изучить мнения терапевтов и кардиологов о проблеме профилактики инсульта и перспективах использования новых ОАК у пациентов с ФП.
Материал и методы
Методом исследования явилось добровольное анонимное анкетирование врачей путем самостоятельного заполнения бумажных бланков. Нами использовалась самостоятельно разработанная анкета, состоящая из 5 блоков вопросов. Первый блок включал паспортные данные респондентов: возраст, пол, рабочая специальность, место работы — поликлиника или стационар. Ответы на вопросы второго блока раскрывали отношение врачей к проблеме инсульта при ФП и их представления о методах оценки риска развития инсульта. Третий блок позволял оценить знания анкетируемых специалистов о месте АТТ в профилактике инсульта и подходы к выбору ее режима. Четвертый блок включал вопросы о встречающихся в реальной клинической практике трудностях и осложнениях при использовании антитромботических средств, в первую очередь АВК. В пятом блоке были представлены вопросы, направленные на изучение мнений опрошенных врачей о перспективах применения и преимуществах новых ОАК, в частности дабигатрана.
В целом анкета включала 25 вопросов открытого, полузакрытого и закрытого типов. Респонденту предлагалось ответить на вопрос утвердительно или отрицательно либо выбрать один или несколько из предложенных вариантов ответа (включая числа), либо вписать ответ в свободной форме. Анкетирование проводили в сентябре — декабре 2012 г. Анкеты для заполнения предлагали врачам двух специальностей — терапевтам и кардиологам, у которых чаще всего наблюдаются пациенты с ФП. В опросе приняли участие 270 врачей, работающих в 47 учреждениях здравоохранения Иркутска и Иркутской области.
При первичной обработке анкет исключали те, в которых не была заполнена паспортная часть, отсутствовали ответы на ключевые вопросы, встречались ошибки заполнения, которые могли привести к неверной трактовке данных (например, отмечено несколько вариантов ответов при допустимом одном), анкетируемый уклонился от ответа на 5 вопросов и более.
Статистическая обработка анкет включала определение частот выбора того или иного варианта ответа в процентах и составление рядов распределения как в общей выборке, так и раздельно в подгруппах кардиологов и терапевтов. Средние величины отображали в виде медианы с указанием межквартильного интервала. Статистическую значимость различий средних определяли по Манну—Уитни. Для оценки различий по качественному признаку использовали критерий χ2 и таблицы сопряженности. Различия считали достоверными при р<0,05. Применяли программный пакет «Statistica 8.0».
Результаты
После первичной обработки для дальнейшего анализа отобрано 240 (88,9%) анкет. Средний возраст участников составил 45 (38—53) лет, мужчин было 26, женщин — 214. Среди опрошенных было 139 терапевтов и 101 кардиолог; 158 врачей работали в поликлинике, 82 — в стационаре.
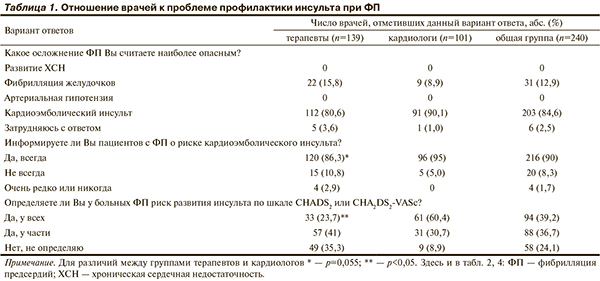
В табл. 1 представлены ответы респондентов на вопросы об их отношении к проблеме инсульта при ФП.
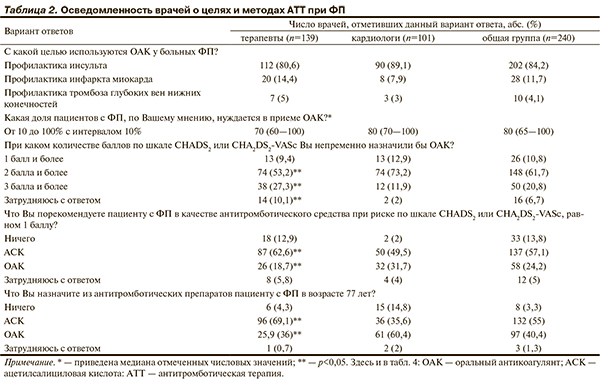
В табл. 2 приведены мнения опрошенных об АТТ при ФП и ее режимах.
Выявлены различия в выборе тактики АТТ между группами врачей, которые регулярно (n=94) и нерегулярно, или вообще не оценивают риск инсульта (n=146). В первой группе при риске ≥2 баллов ОАК не назначат только 8 (8,5%) человек, во второй — 42 (28,8%; р=0,001). Среди врачей, использующих шкалы риска, порекомендуют ОАК 77-летнему пациенту 54 человека (56,3%) против 45 (30,8%; р<0,001) из второй группы.
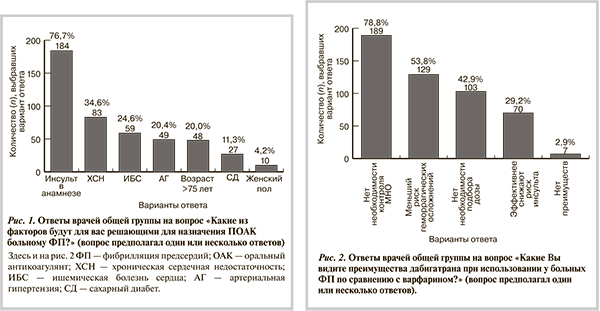
На рис. 1 представлено распределение ответов на вопрос «Какие из факторов будут для вас решающими для принятия решения о назначении ОАК больному ФП?». Распределение ответов на данный вопрос у терапевтов и кардиологов достоверно не различалось.
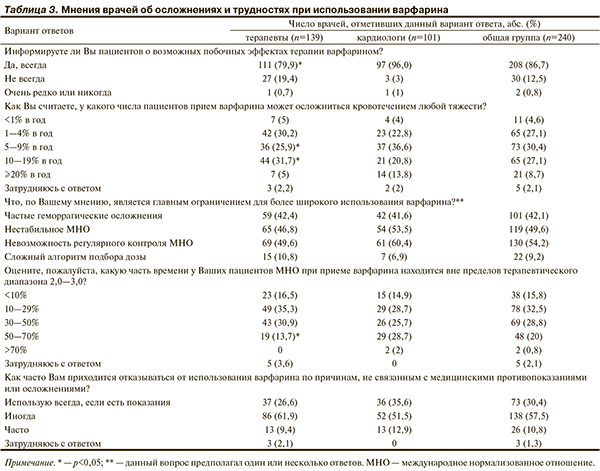
В табл. 3 приведены результаты блока вопросов об осложнениях лечения АВК (варфарина) и выявлении барьеров для их широкого применения.
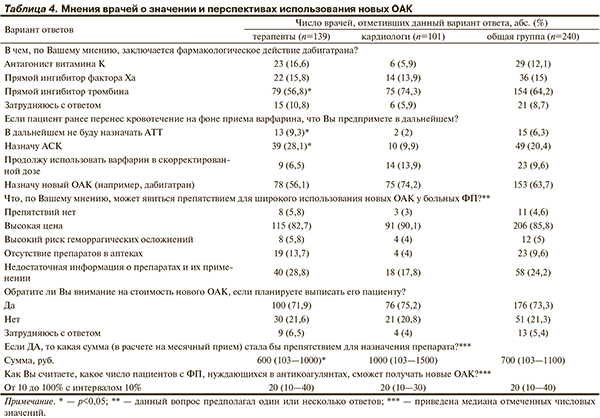
В табл. 4 и на рис. 2 представлены результаты оценки мнений опрошенных врачей о новых ОАК.
Обсуждение
Результаты анкетирования показали, что врачи терапевтического профиля как терапевты, так и кардиологи, хорошо осведомлены о проблеме кардиоэмболического инсульта: 84,6% опрошенных считают последний одним из наиболее тяжелых осложнений ФП. Действительно, риск развития инсульта и других системных эмболий у больных ФП в 4—5 раз выше, чем у лиц с синусовым ритмом [3]. При этом кардиоэмболические инсульты отличаются худшим прогнозом и более высокой смертностью [7]. Информируют своих пациентов с ФП о наличии у них риска развития инсульта 90% врачей — кардиологи чаще, чем терапевты. Однако пациенты при ответе на аналогичный вопрос значительно реже (в 55—74% случаев) заявляют о том, что извещены врачами о выявленных у них факторах риска развития инсульта [8].
В то же время стратификация риска развития инсульта по шкале CHADS2 (CHA2DS2-VASc) проводится, по нашим данным, значительно реже. Так, регулярно используют шкалы в своей работе лишь 39,2% участников опроса. Среди терапевтов этот показатель был еще меньше — 23,7%, а 41% врачей данной специальности ответили на вопрос отрицательно.
В связи с этим нельзя не отметить, что, согласно современным рекомендациям по ФП, оценку риска развития инсульта (и регулярную его переоценку!) с помощью указанных выше шкал следует проводить у всех больных с ФП [4, 5]. Наши результаты показали, что данное положение рекомендаций в реальной клинической практике реализуется не в полной мере. Недооценка врачами важности стратификации риска развития инсульта может, прежде всего, привести к выработке неверной тактики АТТ. Этой теме был посвящен следующий блок вопросов анкеты.
Как выяснилось, опрошенные специалисты справедливо полагают, что АТТ является основным методом профилактики инсульта при ФП и в среднем 80% больных ФП нуждаются в ней. Представления врачей о доле пациентов, которым показана медикаментозная профилактика инсульта, совпали с клинико-эпидемиологическими данными. Так, в популяции Германии риск, соответствующий одному и более баллов по шкале CHADS2, выявлен у 80,9% больных ФП, а по шкале CHA2DS2-VASc — у 88,8% [9]. Среди пациентов стационаров эти уровни еще выше — 95,5 и 98% соответственно [6].
В целом врачи были осведомлены о принципах работы со шкалами CHADS2 или CHA2DS2-VASc: 61,7% опрошенных непременно назначили бы ОАК при оценке риска 2 балла и более. Однако более 1/4 терапевтов (27,3%) посчитали целесообразным рекомендовать ОАК только при оценке риска не менее 3 баллов. Кардиологи так поступили бы достоверно реже (11,9%). Следует подчеркнуть, что более правильной тактики АТТ придерживаются врачи, регулярно использующие указанные шкалы в повседневной практике.
Значительный разброс мнений был обнаружен при ответе на вопрос о выборе антитромботического средства при оценке риска по шкале CHADS2 или CHA2DS2-VASc 1 балл. Более 50% опрошенных выбрали бы ацетилсалициловую кислоту (АСК), 1/4 — ОАК, 13,8% не стали бы назначать терапию. Кардиологов, которые назначили ли бы ОАК в данной ситуации, было больше, чем терапевтов. Таким образом, при наличии у пациента с ФП одного небольшого (non-major) клинически значимого фактора риска большинство иркутских врачей назначили бы АСК. Эта точка зрения не соответствует современным подходам к АТТ при ФП. Если в рекомендациях ESC (2010) и ВНОК/ВНОА (2011) в этом случае клиницисту был предоставлен выбор между ОАК и АСК [5, 10], то обновленные рекомендации ESC (2012) предполагают преимущественное использование ОАК [4]. Это положение основано на данных исследований, продемонстрировавших бóльшую пользу от ОАК (варфарина) по сравнению с АСК [11].
Как показал анализ результатов исследования, большинство клиницистов недооценивают прогностическую значимость старческого возраста в развитии эмболических осложнений и, соответственно, не считают его достаточным основанием для назначения ОАК: среди аргументов, которые могут стать решающими в пользу назначения ОАК, вариант «Возраст старше 75 лет» занял в ряду распределения лишь 5-е место. При ответе на вопрос «Что Вы назначите из антитромботических препаратов пациенту с ФП в возрасте 77 лет?» 55% врачей выбрали АСК. При этом в необходимости назначения АСК терапевты были убеждены больше, чем кардиологи. В то же время врачи, регулярно использующие шкалы CHADS2 или CHA2DS2-VASc, в 2 раза чаще предпочли бы варфарин в данной ситуации по сравнению с теми, кто не оценивает или редко оценивает риск развития инсульта.
Итак, анализ результатов данного блока анкеты показал, что при понимании важности и необходимости АТТ в целом, вопросы по тактике лечения вызывают у практикующих врачей затруднения. Налицо стремление к неоправданно частому использованию АСК и явная врачебная инерция в назначении ОАК, более выраженная у терапевтов и по отношению к больным старческого возраста. Важно отметить, что врачи, регулярно использующие шкалы оценки риска развития инсульта, лучше знают о принципах и методах АТТ.
Следующая часть опросника была посвящена оценке представлений врачей об осложнениях лечения АВК и выявлению препятствий для их широкого применения. Большинство опрошенных (86,7%) указали, что всегда информируют пациентов о побочных эффектах антикоагулянтов, кардиологи чаще, чем терапевты. Анкетируемые вполне реально оценивают частоту развития геморрагических осложнений при приеме варфарина: 84,6% респондентов выбрали варианты «1—4%», «5—9%» и «10—19%» в год. По данным литературы, этот показатель составляет 9—26,5% в год [12]. При этом терапевты по сравнению с кардиологами все же склонны к его преувеличению. Конечно, риск развития тяжелых кровотечений при приеме варфарина значительно ниже — 1,0—3,4% в год [12, 13], на что, по-видимому, следует обращать внимание практикующих врачей.
Вместе с тем врачи не считают геморрагические осложнения главным препятствием для широкого применения АВК. Только 42,1% опрошенных отметили этот вариант ответа, а 85% участников опроса независимо от специальности к основной отнесли проблему подбора дозы и контроля международного нормализованного отношения (МНО). При этом 147 (61,3%) респондентов указали на то, что МНО находится вне пределов целевых значений в интервале от 10 до 50% времени наблюдения. По-видимому, врачи склонны недооценивать или не задумываются над этой проблемой, поскольку в контролируемых исследованиях этот показатель в России превышал 50% [13]. Вероятно, по этим причинам 2/3 опрошенных когда-либо в своей практике отменяли варфарин вне связи с противопоказаниями или нежелательными явлениями. Такие случаи отмены варфарина встречаются нередко. По данным наблюдения больных с ФП, в течение года частота отмены лечащим врачом варфарина или замены его на АСК без явной медицинской причины составила 18,2% [14].
Тем не менее, по результатам клинических исследований, наиболее частыми причинами отмены варфарина являются все же кровотечения и необходимость проведения инвазивных процедур [14]. Проблема МНО, как показал опрос, безусловно, существует, но заключается, на наш взгляд, не столько в объективных трудностях поддержания МНО, сколько в неготовности части врачей к постоянному и тщательному наблюдению пациентов, отсутствии мотивации к строгому выполнению клинических рекомендаций и недостаточных знаниях врачей о большей эффективности АВК по сравнению с АСК. Складывается впечатление, что врача больше беспокоит ответственность за осложнения правильно назначенной терапии АВК, чем за развитие инсульта при неадекватной его профилактике.
Заключительный блок вопросов анкеты был посвящен оценке знаний врачей о новых ОАК и готовности применить их у больных с ФП. Как оказалось, 64,2% опрошенных знают о механизме действия дабигатрана этексилата. Кардиологи чаще, чем терапевты, давали верный ответ. В то же время более 1/3 врачей пока еще недостаточно информированы о механизмах действия новых ОАК, в частности дабигатрана.
Интересным нам показалось распределение ответов на вопрос о дальнейшей тактике АТТ после перенесенного на фоне приема варфарина кровотечения: 63,8% врачей готовы назначить дабигатран, тогда как 1/5 опрошенных порекомендовали бы АСК и лишь 1/10 — продолжили бы лечение варфарином. К сожалению, терапевты склонны в данной ситуации чаще назначать АСК или вообще отказываться от АТТ. Таким образом, новый класс ОАК может явиться не только альтернативой варфарину, но и средством преодоления врачебной инертности в назначении антикоагулянтов, особенно в случаях развития геморрагических осложнений.
Результаты работы показали, что иркутские клиницисты достаточно хорошо знают о преимуществах новых ОАК перед варфарином. Наиболее важным из них участники опроса посчитали отсутствие необходимости контроля МНО (78,8%), и лишь 2,9% врачей не видят достоинств новых ОАК. Итак, сильными сторонами нового класса ОАК на примере дабигатрана, по мнению врачей, являются удобство в использовании, относительно высокая безопасность и эффективность. Действительно, по результатам исследования RE-LY (2009), у пациентов с ФП дабигатран в дозе 150 мг 2 раза в сутки по сравнению с варфарином снизил риск развития инсульта и системной эмболии на 35% без увеличения риска больших кровотечений. При приеме дабигатрана в дозе 110 мг 2 раза в сутки отмечено такое же снижение риска развития инсульта и системной эмболии, как и на фоне варфарина, однако частота развития тяжелых кровотечений сократилась на 20% (р=0,003) [13]. При несомненно положительных результатах исследования RE-LY следует отметить, что эффективность и безопасность дабигатрана были связаны с дозовым режимом, а также с состоянием функции почек. Поэтому очень важно, чтобы представления врачей о простоте использования дабигатрана не сводились к формуле «назначил и забыл». Это определяет необходимость активного продолжения образовательных программ по вопросам использования новых ОАК среди специалистов, занимающихся проблемой ФП.
В ходе исследования мы попытались выделить возможные препятствия к внедрению новых ОАК в повседневную практику. По мнению 85,8% опрошенных, барьером к назначению новых ОАК может явиться стоимость терапии, а 73,3% намерены обсудить с пациентом экономическую составляющую лечения. Субъективное представление врачей о том, «с какой суммы необходимо согласовывать лечение с пациентом», варьировалось в широких пределах: от 100 до 7500 руб. в месяц. В среднем она составила 700 (103—1100) руб. Следует отметить, что терапевты склонны оговаривать с больным стоимость лечения, начиная с достоверно меньшей суммы. Важным представляется то, что 1/4 опрошенных считают причиной врачебной инертности в назначении новых ОАК недостаточные знания о них. При этом меньше всего опасений вызывают возможные геморрагические осложнения новых ОАК (5%). Эти факты заставляют задуматься об объеме и своевременности получаемой врачом информации по данной проблеме.
Как видно, многие врачи расценивают экономический фактор как существенное препятствие для широкого внедрения новых ОАК в практику, несмотря на явные их преимущества и рекомендации европейских и российских экспертов. Как следствие, респонденты были весьма осторожны в оценках при ответе на вопрос о реальной доле пациентов, которые будут получать новые ОАК, предположив, что она составит в среднем 20%. В связи с этим уместно привести данные аналогичного исследования, посвященного поиску причин ограниченного использования статинов. По мнению авторов, зачастую врачи придают бóльшее значение фактору стоимости лечения, чем сами пациенты [15]. Однако основным аргументом, подтверждающим избыточность опасений врачей, являются результаты целого ряда недавно завершенных фармакоэкономических исследований нового ОАК дабигатрана. Они убедительно доказали, что если учитывать лечение осложнений ФП в виде инсульта, то совокупные затраты в расчете на одного больного будут меньше при использовании дабигатрана по сравнению с варфарином [16].
Заключение
Выявлен высокий уровень осведомленности терапевтов и кардиологов (84,6%) о проблеме инсульта при фибрилляции предсердий. Однако профилактические принципы недостаточно реализуются на практике: лишь 39,2% врачей регулярно проводят стратификацию риска развития инсульта, более 50% неверно трактуют результаты стратификации при выборе тактики лечения. Недооценивается старческий возраст как большой фактор риска системных эмболий. Результаты анкетирования указывают на существование врачебной инертности в назначении оральных антикоагулянтов. При наличии одного фактора риска развития инсульта ацетилсалициловая кислота будет назначена в 2 раза чаще, чем антагонист витамина К. По мнению 85% опрошенных, это связано с практическими сложностями при использовании последнего. Клиницисты, регулярно применяющие шкалы риска CHADS2 и CHA2DS2-VASc, чаще назначают оптимальные режимы антикоагуляции. Терапевты по сравнению с кардиологами реже проводят стратификацию риска системных эмболий, больше склонны назначать ацетилсалициловую кислоту вместо оральных антикоагулянтов, меньше знают о механизмах действия новых оральных антикоагулянтов. Это объясняется несравнимо более широким спектром курируемой патологии, однако требует более детального освещения данных вопросов при повышении квалификации терапевтов. В целом клиницисты информированы о новых оральных антикоагулянтах и готовы их применять в своей практике. Среди преимуществ чаще отмечается простота их использования (в 78,8%) и превосходство над варфарином по безопасности (53,8%) и эффективности профилактики инсульта (29,2%). По мнению врачей, препятствием для широкого внедрения новых оральных антикоагулянтов может явиться стоимость лечения. В связи с этим необходимо фокусировать внимание специалистов на доказанной фармакоэкономической эффективности данного класса препаратов, в частности дабигатрана.