Острый тонзиллофарингит (ОТФ) представляет собой инфекционное воспаление слизистой оболочки и лимфатических структур ротоглотки (небные миндалины, лимфоидные фолликулы задней стенки глотки). По распространенности это заболевание занимает одно из ведущих мест в структуре ЛОР-патологии, однако термин ОТФ появился в отечественной практике сравнительно недавно и не указан в Международной классификации болезней 10 пересмотра, в которой присутствуют отдельно острый тонзиллит и острый фарингит. Тем не менее в подавляющем большинстве случаев определяется воспаление обеих локализаций (за исключением фарингита у пациентов после тонзиллэктомии). Возможно, это связано со сходством гистологического строения, поскольку и небные миндалины, и фолликулы задней стенки глотки представляют собой скопления лимфоидной ткани, входящие в кольцо Пирогова–Вальдейера [1].
 С учетом полиэтиологичности заболевания (вирусы, бактерии, грибы) одной из основных проблем в его лечении является определение необходимости системной антибактериальной терапии (АБТ), которая строго показана только при ОТФ, вызванном β-гемолитическим стрептококком группы А – Streptococcus pyogenes (БГСА) [2, 3]. По данным различных авторов, S. pyogenes вызывает от 5 до 36% ОТФ в различных возрастных группах [2–4] и требует назначения адекватной АБТ как по содержанию, так и длительности. Такая тактика служит одновременно средством профилактики острой ревматической лихорадки и других иммунологических осложнений, гнойных инфекций (паратонзиллярный абсцесс, мастоидит и др.) и ведет к быстрому облегчению состояния пациента, снижая вероятность передачи возбудителя окружающим [2, 3, 5]. С другой стороны, избыточная и/или неадекватная АБТ представляет собой основу для развития резистентности к используемым антимикробным препаратам среди внебольничных микроорганизмов, в частности профилактическое назначение системной АБТ при вирусном ОТФ не предотвращает развития бактериальных осложнений и поэтому необоснованно [6]. В помощь практическому врачу предлагаются различные алгоритмы, облегчающие дифференциальный диагноз (табл. 1).
С учетом полиэтиологичности заболевания (вирусы, бактерии, грибы) одной из основных проблем в его лечении является определение необходимости системной антибактериальной терапии (АБТ), которая строго показана только при ОТФ, вызванном β-гемолитическим стрептококком группы А – Streptococcus pyogenes (БГСА) [2, 3]. По данным различных авторов, S. pyogenes вызывает от 5 до 36% ОТФ в различных возрастных группах [2–4] и требует назначения адекватной АБТ как по содержанию, так и длительности. Такая тактика служит одновременно средством профилактики острой ревматической лихорадки и других иммунологических осложнений, гнойных инфекций (паратонзиллярный абсцесс, мастоидит и др.) и ведет к быстрому облегчению состояния пациента, снижая вероятность передачи возбудителя окружающим [2, 3, 5]. С другой стороны, избыточная и/или неадекватная АБТ представляет собой основу для развития резистентности к используемым антимикробным препаратам среди внебольничных микроорганизмов, в частности профилактическое назначение системной АБТ при вирусном ОТФ не предотвращает развития бактериальных осложнений и поэтому необоснованно [6]. В помощь практическому врачу предлагаются различные алгоритмы, облегчающие дифференциальный диагноз (табл. 1).
В подавляющем большинстве случаев при ОТФ целесообразно амбулаторное лечение с соблюдением санитарно-гигиенических и эпидемиологических правил. Показаниями для госпитализации в инфекционное отделение являются тяжелое клиническое течение, опасность распространения инфекционного процесса за пределы капсулы небной миндалины с формированием паратонзиллярного, ретро- или парафарингеального абсцессов, флегмоны шеи, медиастенита, что сопровождается резким утяжелением состояния больного, нарастанием интоксикации и септических проявлений [7, 8].
Лечение вирусного ОТФ чаще всего симптоматическое, в то время как основными препаратами этиотропной терапии бактериальных (не БГСА) ОТФ являются антибиотики, которые в этом случае незначительно, но достоверно ускоряют выздоровление [1].
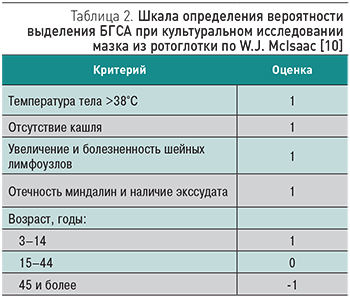 ОТФ, обусловленный инфекцией БГСА, требует обязательного проведения направленной АБТ. Эта концепция отражена во многих зарубежных руководствах и согласительных документах [2, 6, 9], однако клинически распознать данный вариант заболевания не всегда просто. Традиционным для последних десятилетий является использование различных ориентировочных клинических и клинико-параклинических шкал балльной оценки вероятности стрептококковой инфекции и, соответственно, определения показаний к системной АБТ. Наиболее востребованной в клинической практике оказалась шкала W.J. McIsaac и соавт. (1998) (табл. 2) [10].
ОТФ, обусловленный инфекцией БГСА, требует обязательного проведения направленной АБТ. Эта концепция отражена во многих зарубежных руководствах и согласительных документах [2, 6, 9], однако клинически распознать данный вариант заболевания не всегда просто. Традиционным для последних десятилетий является использование различных ориентировочных клинических и клинико-параклинических шкал балльной оценки вероятности стрептококковой инфекции и, соответственно, определения показаний к системной АБТ. Наиболее востребованной в клинической практике оказалась шкала W.J. McIsaac и соавт. (1998) (табл. 2) [10].
Чем выше суммарная оценка баллов, тем больше вероятность выделения БГСА, и, таким образом, увеличиваются показания к АБТ (табл. 3) [10].
Однако точно ответить на вопрос, вызван ли ОТФ с БГСА или нет, в отсутствие микробиологического исследования не представляется возможным даже при использовании клинических шкал. В этой связи все более востребованным становится метод экспресс-диагностики БГСА, внедрение которого в повседневную практику как ЛОР-врача, так и терапевта или педиатра, способствовало снижению на 64% случаев необоснованного назначения антибиотиков [11]. Эта современная тестовая система основана на иммунохроматографическом методе и позволяет получать результат через 5–10 мин со специфичностью 95-100% и чувствительностью 70–95%. Указанный нижний порог чувствительности некоторыми авторами расценивается как низкий, то есть отрицательный результат быстрой диагностики не исключает стрептококковую этиологию заболевания [12]. Традиционный бактериологический метод требует больших временных затрат на получение результата, строгого соблюдения правил техники забора образца и также характеризуется вариабельной чувствительностью 90% [12], не позволяющей определить его однозначное преимущество. Все это подчеркивает роль комплексной диагностики пациентов с ОТФ, включающей использование клинической шкалы, проведение экспресс-теста, определение титра антистрептолизина-О и оценку показателей клинического анализа крови и мочи.
Согласно Российским клиническим рекомендациям в качестве стартового антибиотика при лечении ОТФ, вызванного БГСА, показаны пенициллины (феноксиметилпенициллин, амоксициллин) [6]. Применение ампициллина в пероральной форме для лечения БГСА-тонзиллита, а также инфекций дыхательных путей иной локализации в настоящее время большинством авторов признано нецелесообразным по причине неудовлетворительных фармакокинетических характеристик препарата (в первую очередь – низкой биодоступности) [11, 13].
 Защищенные аминопенициллины, так же как и пероральные цефалоспорины II поколения, а при непереносимости β-лактамных антибиотиков – линкозамиды показаны в большей степени при наличии признаков присутствия β-лактамаз продуцирующих бактерий, к которым БГСА не относится. Такая ситуация может возникнуть при рецидивирующем или хроническом тонзиллофарингите, когда вероятность колонизации очага инфекции копатогенами, продуцирующими β-лактамазы, достаточно высока. Указанные антибиотики также рассматриваются как препараты второго ряда для случаев безуспешной пенициллинотерапии острого БГСА-тонзиллита (что чаще встречается при использовании феноксиметилпенициллина) [12].
Защищенные аминопенициллины, так же как и пероральные цефалоспорины II поколения, а при непереносимости β-лактамных антибиотиков – линкозамиды показаны в большей степени при наличии признаков присутствия β-лактамаз продуцирующих бактерий, к которым БГСА не относится. Такая ситуация может возникнуть при рецидивирующем или хроническом тонзиллофарингите, когда вероятность колонизации очага инфекции копатогенами, продуцирующими β-лактамазы, достаточно высока. Указанные антибиотики также рассматриваются как препараты второго ряда для случаев безуспешной пенициллинотерапии острого БГСА-тонзиллита (что чаще встречается при использовании феноксиметилпенициллина) [12].
Следует подчеркнуть, что перечисленные рекомендации основаны на результатах исследования динамики резистентности БГСА, отличающегося высокой чувствительностью к β-лактамам (пенициллинам и цефалоспоринам), которые остаются единственным классом антибактериальных препаратов, к которым у этих микроорганизмов не развилась резистентность. Основной проблемой, связанной с БГСА, является его резистентность к макролидам, которая в России составляет 13–17%, при этом распространение получил М-фенотип резистентности, характеризующийся устойчивостью к макролидам и чувствительностью к линкозамидам (линкомицину и клиндамицину). Тем не менее макролиды могут использоваться в качестве альтернативных антибиотиков, в то время как тетрациклины, сульфаниламиды и ко-тримоксазол не обеспечивают эрадикацию БГСА, и поэтому их не следует применять для лечения стрептококковых ОТФ, вызванных даже чувствительными к ним in vitro штаммами [13].
Длительность терапии, необходимой для эрадикации БГСА, согласно Российским рекомендациям, составляет 10 дней (при применении азитромицина – 5 дней) [13]. Однако и этот вопрос остается в настоящее время дискутабельным, поскольку имеются публикации, свидетельствующие о высокой клинико-бактериологической эффективности амоксициллина, который назначали по схеме, отличавшейся от рекомендуемых. В ходе сравнительного многоцентрового исследования, включавшего 321 ребенка с БГСА-ОТФ, применение амоксициллина в дозе 50 мг/кг/сут в 2 приема в течение 6 дней позволило достичь бактериологического излечения в 84% случаев, что практически совпадало с результатами пенициллинотерапии по стандартной 10-дневной схеме (85%) [14]. В аналогичном по дизайну исследовании с привлечением 342 взрослых больных с БГСА-тонзиллитом показатели эрадикации патогена при лечении амоксициллином в дозе 2000 мг/сут в 2 приема в течение 6 дней не отличались от таковых в группе 10-дневного лечения пенициллином и составили 92 и 93% соответственно [15]. Назначение амоксициллина в дозе 750 мг 1 раз/сут в течение 10 дней позволило достичь бактериологического излечения у 95% детей с БГСА-тонзиллитом, в то время как при стандартной пенициллинотерапии (750 мг/ сут в 3 приема в течение 10 дней) – в 89% случаев.
Возможно, лучшая эффективность амоксициллина связана с его существенным превосходством перед ампициллином и феноксиметилпенициллином по фармакокинетическим характеристикам. Препарат отличается большей биодоступностью (95, 40 и 50% соответственно) и меньшей степенью связывания с сывороточными белками (17, 22 и 80% соответственно), что, возможно, позволяет добиться эрадикации патогена в более короткие сроки [16].
Однако, несмотря на достаточную освещенность вопроса лечебной тактики при БГСА-ОТФ, все еще допускается ряд часто встречающихся ошибок [17]:
- пренебрежение микробиологическим исследованием;
- необоснованное предпочтение местного лечения в ущерб системной АБТ;
- несоблюдение режима дозирования и кратности АБТ;
- назначение неэффективных или токсичных препаратов (сульфаниламидов, ко-тримоксазола, тетрациклинов, фузидина, аминогликозидов);
- сокращение курса АБТ при клиническом улучшении.
Перечисленные ошибки приводят к неэффективности терапии БГСА-ОТФ, под которой понимают:
- сохранение клинической симптоматики заболевания более 72 ч после начала АБТ;
- выделение БГСА по окончании курса лечения АБТ.
Рассматривая проблему БГСА-ОТФ, следует отметить, что в популяции достаточно распространены случаи носительства этой инфекции, которая достигает 50% у клинически здоровых лиц. Эти состояния дифференцируют по величине титра антистрептококковых антител. Помимо отсутствия клинической картины, у таких лиц не может быть повышения титров антистрептолизина-О, свидетельствующего о ранее перенесенной стрептококковой инфекции. Учитывая низкий риск развития гнойных и негнойных осложнений, а также незначительную роль в распространении БГСА, хронические носители, как правило, не нуждаются в проведении АБТ [17].


