В последние годы во всем мире наблюдается тенденция к увеличению продолжительности жизни населения. При этом, по данным многих авторов, пожилой возраст выступает одним из основных немодифицируемых факторов риска развития когнитивных нарушений (КН) [1, 2]. Таким образом, увеличение доли пожилых и людей старшего возраста в популяции приводит к росту числа больных с КН, с которыми в своей практике сталкиваются врачи самых разных специальностей, особенно неврологи, психиатры, терапевты, врачи общей практики, кардиологи и др.
 Наличие КН существенно влияет на качество жизни больных и их родственников, приводит к ухудшению исходов заболеваний, снижает реабилитационный потенциал и приверженность к лечению, под которой принято понимать способность пациента в соответствии с согласованными рекомендациями медицинского специалиста принимать препарат, соблюдать диету и/или изменять стиль жизни [3]. В свою очередь, ранняя диагностика и назначение адекватной терапии могут способствовать коррекции КН или снижению темпов их прогрессирования. В связи с этим углубление знаний о клинических проявлениях, диагностике, профилактике и лечении КН у врачей разных специальностей относится к приоритетным задачам медицинской практики.
Наличие КН существенно влияет на качество жизни больных и их родственников, приводит к ухудшению исходов заболеваний, снижает реабилитационный потенциал и приверженность к лечению, под которой принято понимать способность пациента в соответствии с согласованными рекомендациями медицинского специалиста принимать препарат, соблюдать диету и/или изменять стиль жизни [3]. В свою очередь, ранняя диагностика и назначение адекватной терапии могут способствовать коррекции КН или снижению темпов их прогрессирования. В связи с этим углубление знаний о клинических проявлениях, диагностике, профилактике и лечении КН у врачей разных специальностей относится к приоритетным задачам медицинской практики.
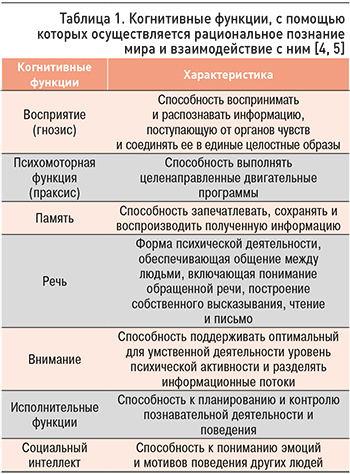
В основе КН лежит снижение когнитивных функций (табл. 1) по сравнению с преморбидным индивидуальным и/или средневозрастным и образовательным уровнями, которое может быть обусловлено органическим поражением головного мозга или причинами, связанными с нарушением его функций.
КОГНИТИВНЫЕ НАРУШЕНИЯ И ДЕМЕНЦИЯ: КЛАССИФИКАЦИЯ, ОПРЕДЕЛЕНИЕ, ОСНОВНЫЕ ПРИЧИНЫ
Существенное значение для определения тактики ведения больного и выбора терапевтической стратегии имеет оценка тяжести КН. В классификации, представленной Н.Н. Яхно, выделяются недементные (легкие и умеренные) и дементные (тяжелые) КН [6]. Деменция представляет собой одну из глобальных проблем для системы здравоохранения и социальной помощи в XXI в.
Во всем мире деменцией страдают около 50 млн человек, из которых около 60% проживают в странах с низким и средним уровнем дохода. Каждый год появляется около 10 млн новых случаев заболевания. Общее число людей с деменцией, по прогнозам ВОЗ, достигнет 82 млн в 2030 г. и 152 млн в 2050 г. [7].
Деменция выявляется почти у 10% населения старше 65 лет и у половины лиц старше 85 лет [8]. Она становится основной причиной инвалидности и зависимости среди пожилых людей во всем мире и оказывает значительное влияние не только на самих пациентов, но и на их семьи, лиц, осуществляющих уход за больными. Деменция влечет за собой существенные экономические потери и увеличение смертности населения [9].
Деменция представляет собой синдром приобретенного снижения памяти и других когнитивных функций, которое носит выраженный характер. Обязательный критерий для постановки диагноза деменции – связанные с ней существенные затруднения в повседневной жизни (в профессиональной и/или социально-бытовой сфере), а на более поздних стадиях заболевания – серьезные проблемы при самообслуживании. Поэтому больные с деменцией частично или полностью лишены независимости и нередко нуждаются в посторонней помощи при выполнении рутинных бытовых действий: приготовлении еды, одевании, походе в магазин, приеме лекарственных препаратов и т.д. [10–12].
В соответствии с критериями Международной классификации болезней 10-го пересмотра (МКБ-10) для постановки диагноза деменции необходимо:
- наличие нарушений памяти, которые проявляются в неспособности больного запоминать новую информацию, а при более выраженных расстройствах – воспроизводить ранее усвоенный материал;
- наличие нарушений других когнитивных функций.
При этом как нарушения памяти, так и расстройства других когнитивных функций должны быть подтверждены с помощью тестов для выявления КН.
 Необходимым условием для постановки диагноза является снижение когнитивных функций по сравнению с их более высоким преморбидным уровнем. Важную роль также играет ясное сознание больного; к примеру, деменция не может быть диагностирована у пациентов с наличием нарушения сознания в виде делирия (бреда). Еще один существенный диагностический критерий – эмоциональные расстройства и нарушения поведения пациента в виде склонности к перепадам настроения, раздражительности, состояния безразличия и безучастности, асоциального поведения. Особое значение имеет время от начала вышеуказанных изменений, так как достоверный диагноз деменции устанавливается только при сохранении данных симптомов в течение не менее 6 мес [12, 13]. С учетом степени зависимости больного в повседневной жизни выделяют легкую, умеренную и тяжелую степень деменции (табл. 2).
Необходимым условием для постановки диагноза является снижение когнитивных функций по сравнению с их более высоким преморбидным уровнем. Важную роль также играет ясное сознание больного; к примеру, деменция не может быть диагностирована у пациентов с наличием нарушения сознания в виде делирия (бреда). Еще один существенный диагностический критерий – эмоциональные расстройства и нарушения поведения пациента в виде склонности к перепадам настроения, раздражительности, состояния безразличия и безучастности, асоциального поведения. Особое значение имеет время от начала вышеуказанных изменений, так как достоверный диагноз деменции устанавливается только при сохранении данных симптомов в течение не менее 6 мес [12, 13]. С учетом степени зависимости больного в повседневной жизни выделяют легкую, умеренную и тяжелую степень деменции (табл. 2).
В основе возникновения деменции могут лежать различные причины. Лидирующие позиции в этом плане занимает болезнь Альцгеймера, с которой связано около 60% всех случаев деменции [14, 15]. Заболевание характеризуется постепенным прогрессирующим ухудшением когнитивных функций. Первыми проявлениями болезни Альцгеймера могут быть забывчивость, снижение работоспособности, сужение круга интересов, перепады настроения, мнительность. На первый план выступают нарушения памяти. Сначала у пациента появляются расстройства памяти на текущие события, притом что отдаленные события он помнит лучше, но вскоре память на события из жизни также ухудшается. Помимо нарушений памяти, к клиническим проявлениями болезни Альцгеймера относятся нарушения речи, праксиса, гнозиса. На более поздних стадиях страдают исполнительные функции, появляются нарушения поведения, больные не узнают и путают своих родственников. В итоге пациенты полностью утрачивают независимость и нуждаются в постоянном постороннем уходе [16, 17].
Второе место по частоте встречаемости занимает сосудистая деменция, которая развивается в результате цереброваскулярного поражения: на ее долю приходится около 20% случаев деменции [18]. Распространенность сосудистой деменции удваивается каждые 5,3 года после 65 лет (при болезни Альцгеймера удвоение отмечается через 4,3 года) [19]. В анамнезе у больных с этой формой деменции часто встречаются такие заболевания, как артериальная гипертензия, атеросклероз сосудов головного мозга, ишемическая болезнь сердца, нарушения ритма сердца, хроническая сердечная недостаточность. При этом стоит отметить, что одна из ведущих причин развития сосудистой деменции – наличие у больного инсульта.
Клинически сосудистая деменция отличается от болезни Альцгеймера тем, что снижение памяти может быть значимым симптомом или вообще отсутствовать в зависимости от поражения специфических областей мозга, связанных с этой функцией. Чаще страдает память на текущие события, тогда как память на события жизни долго остается сохранной. Другая отличительная черта сосудистой деменции – преобладание нарушения исполнительных функций: наблюдаются затруднения при переключении с одной задачи на другую, снижение скорости реакций, нарушение абстрактного мышления, составления программы действий и ее дальнейшего контроля. Для сосудистой деменции типично волнообразное проявление симптомов, в то время как для болезни Альцгеймера – более медленный, линейный и неуклонный характер прогрессирования. Еще одной особенностью сосудистой деменции являются нарушения ходьбы и другие двигательные расстройства; они считаются ее ранним и весьма специфичным клиническим маркером, поскольку данный тип нарушений у пациентов с болезнью Альцгеймера возникает только на поздних стадиях [19–21].
Третье место по распространенности среди пожилых и людей старшего возраста занимает смешанная деменция. Наиболее часто отмечается сочетание болезни Альцгеймера и сосудистой деменции, при этом обе эти патологии могут усугублять течение друг друга. Данные эпидемиологических исследований показывают, что примерно у трети пациентов с болезнью Альцгеймера имеется сосудистое заболевание головного мозга, которое служит фактором, способствующим прогрессированию альцгеймеровской патологии. Так, Heyman A. et al. доказали, что инсульт может ускорять развитие клинически выраженной болезни Альцгеймера более чем в 2 раза. В свою очередь, и сопутствующая сосудистым КН болезнь Альцгеймера приводит к более быстрому их прогрессированию [22–24].
ДИАГНОСТИКА ДЕМЕНЦИИ
Поскольку деменция относится к полиэтиологическим заболеваниям, ее диагностика достаточно сложна и требует детального сбора жалоб, анамнеза, изучения истории болезни, клинической картины и течения заболевания, установления факта снижения когнитивных функций, а также исключения соматических и/или психологических причин развития деменции.
Характерные жалобы, связанные со снижением когнитивных функций, включают забывчивость, сложность выполнения профессиональных обязанностей, повышенную утомляемость, трудности при подборе слов, рассеянность внимания и др. Вместе с тем сбор жалоб и анамнеза у пациентов с тяжелыми КН, как правило, затруднен. Это обусловлено тем, что по мере прогрессирования заболевания у пациента снижается критика к своему состоянию, и он перестает замечать, что неправильно называет слова, делает ошибки при выполнении привычных действий. В этом случае сбор анамнеза осуществляется с помощью родственников, опекунов, а также данных медицинской документации.
Со слов родственников можно подробно узнать о том, как изменилось состояние больного за последнее время, как быстро ухудшаются его когнитивные функции, есть ли поведенческие расстройства и насколько пациент остается независимым в бытовом плане. Все это дает возможность уточнить тяжесть деменции и верно выбрать дальнейшую тактику ведения пациента [25].
В настоящее время для уточнения у опекунов информации о больных с КН существуют специальные опросники, позволяющие с помощью сторонней оценки судить, насколько выраженные КН имели или имеют пациенты. К таковым относятся Аризонский опросник для родственников и Опросник родственника о когнитивном снижении пожилого человека (IQCODE). В них содержатся вопросы о наличии у пациента следующих расстройств:
- нарушений памяти (помнит ли он содержание недавно прочитанной книги или фильма, не повторяет ли одни и те же вопросы в течение дня, оставляет ли вещи в необычных местах или постоянно их теряет, помнит ли о важных встречах и событиях);
- нарушений ориентации во времени, месте и собственной личности (может ли пациент назвать дату и место, где находится, не теряется ли на улице, забывает ли он лица друзей и знакомых, помнит ли дату своего рождения);
- нарушений независимости (может ли пациент самостоятельно считать деньги, убираться в доме, пользоваться бытовыми приборами и т.д.) [24].
Также для оценки степени самостоятельности больного в повседневной жизни существуют специализированные опросники – Опросник функциональной активности (FAQ), шкала оценки инструментальной деятельности в повседневной жизни (IADL), индекс активности повседневной жизни Бартел. В этих шкалах и опросниках представлены вопросы о том, самостоятельно ли больной принимает лекарства, ходит в магазин, готовит еду, выполняет гигиенические процедуры, одевается и т.д.
Для установления КН также безусловно требуется проведение специальной оценки когнитивных функций – нейропсихологического тестирования. Эта методика позволяет не только выявить наличие, но и оценить тяжесть КН, а также установить их возможный характер. Нейропсихологические шкалы и тесты используются как при первичном осмотре больного, так и с целью оценки динамики КН, для того чтобы уточнить наличие прогрессирующего снижения когнитивных функций или обнаружить частичный либо полный регресс когнитивного дефицита.
Всего нейропсихологическое тестирование состоит из 2 этапов: первый направлен на скрининг пациентов с КН, второй позволяет сделать вывод об этиологии КН. Для первого этапа чаще всего используют такие шкалы, как Краткая шкала оценки психического статуса (MMSE) и Монреальская шкала оценки когнитивных функций (MoCA). Отличительная особенность шкалы MoCA заключается в том, что она лучше выявляет пациентов с недементными КН, а также больше подходит для пациентов с сосудистыми КН, так как содержит тесты на исполнительные функции. Заполнение этих шкал занимает в среднем от 8 до 15 мин. Поэтому проведение их на амбулаторном терапевтическом приеме реализовать достаточно сложно. При этом существует более простая методика, такая как тест «Мини-Ког» (Mini-Cog). Этот тест прост в использовании и занимает всего около 3 мин. Он включает оценку кратковременной памяти (непосредственное воспроизведение и отсроченное воспроизведение 3 слов) и оценку зрительно-пространственных функций – тест рисования часов. Также возможно проведение теста рисования часов как отдельного метода: его преимущество – простота и быстрота выполнения, а также высокая чувствительность при различной этиологии КН [26].
Дополнительными тестами на втором этапе могут служить тест копирования часов, тест на беглость речи с использованием семантически опосредованных ассоциаций (т.е. слов из одной категории, например, называние растений или животных), батарея лобной дисфукции (FAB) и многие другие [27].
При диагностике деменции очень важно учитывать также эмоциональное состояние больного, поскольку КН могут быть обусловлены у пациента наличием депрессивных расстройств (такое состояние называется псевдодеменцией). В пользу депрессии свидетельствуют следующие жалобы:
- снижение настроения, слезливость, чувство тоски;
- неохотное желание пациента выполнять нейропсихологические тесты;
- разное выполнение тестов в зависимости от степени вовлеченности пациента, его концентрации внимания, настроения. Для выявления депрессии у больных используются такие шкалы, как гериартрическая шкала депрессии, шкала Гамильтона и т.д.
Следует помнить, что деменция – неуклонно прогрессирующее заболевание, при этом у части пациентов выраженные КН могут быть результатом потенциально обратимых состояний. К таким состояниям у группы пожилых и людей старшего возраста можно отнести дисметаболические и дефицитарные расстройства: нарушение функции почек, печени, щитовидной железы, сахарный диабет, дефицит витаминов В1, В12, фолиевой кислоты, белков. Приблизительно в 20–30% случаев эти патологии могут выступать сопутствующими нарушениями при структурном поражении головного мозга, отрицательно влияющими на состояние когнитивной сферы. Своевременное выявление и адекватная терапия указанных нарушений способствует улучшению когнитивных функций [28]. Отметим также, что дисметаболические и дефицитарные расстройства могут утяжелять когнитивный дефицит, возникший вследствие альцгеймеровской или цереброваскулярной патологии.
В связи с вышесказанным всем больным с подозрением на деменцию необходимо проведение лабораторной и инструментальной диагностики. Лабораторные методы обследования включают общий анализ мочи и крови, биохимический анализ крови (электролиты, кальций, глюкоза, печеночные ферменты, креатинин, липидный спектр), анализ крови на гормоны щитовидной железы (трийодтиронин, тироксин, тиреотропный гормон), определение содержания витамина В12 и фолиевой кислоты.
Среди инструментальных методов обследования особое значение имеет проведение электрокардиографии, эхокардиографии и дуплексного сканирования магистральных артерий головы, так как они дают возможность обнаружить или исключить кардиологическую и сосудистую патологию [29].
Важную роль в постановке диагноза деменции играют методы нейровизуализации – компьютерная и (более предпочтительный метод) магнитно-резонансная томография головного мозга. Они актуальны не только для верификации диагноза, но и дифференциальной диагностики деменций различной этиологии. Например, при сосудистой деменции у пациентов могут регистрироваться единичные или множественные очаговые изменения с формированием кист, диффузные изменения белого вещества головного мозга (лейкоареоз). В то же время при болезни Альцгеймера преобладают атрофические изменения в гиппокампальной области и в области медиальных отделов височных долей головного мозга [26].
В диагностике деменции крайне важна ее своевременность: в этом случае возможно раннее начало терапии и коррекция или замедление прогрессирования КН. Однако, к сожалению, в настоящее время диагноз «деменция» часто ставится на поздних ее стадиях. Это происходит из-за недостаточной осведомленности о заболевании как населения, так и медицинских специалистов, наблюдающих пожилых и людей старшего возраста. Многие не до конца сознают, что КН и нормальное старение – два совершенно разных понятия, вследствие чего могут недооценивать жалобы пожилых больных на снижение памяти, внимания, работоспособности, считая их естественным спутникам преклонного возраста. Это приводит к тому, что пациенты или уже их родственники чаще обращаются за медицинской помощью на том этапе, когда у больного возникают серьезные проблемы бытового плана и выраженные нарушения памяти [30, 31]. Поэтому необходимо, чтобы врачи терапевтических специальностей, которые регулярно сталкиваются с пожилыми и людьми старшего возраста, были информированы об основных клинических проявлениях деменции и могли самостоятельно проводить простые и быстрые тесты для дифференциальной диагностики КН и нормального старения.
ПРОФИЛАКТИКА И ЛЕЧЕНИЕ ДЕМЕНЦИИ
Лечение КН состоит из комплекса методов, нацеленных на стабилизацию и снижение темпов прогрессирования КН. Поскольку все деменции являются неуклонно прогрессирующими состояниями, последнее направление терапии представляется особенно актуальным.
Прежде всего при ведении пациентов следует начинать с оценки наличия и выраженности у них потенциально обратимых состояний, таких как гипергликемия, субклинический или клинический гипотиреоз, гиповитаминоз В12 и т.д. Как уже отмечалось, контроль этих нарушений и адекватный подбор терапии могут значительно улучшать состояние когнитивной сферы [32].
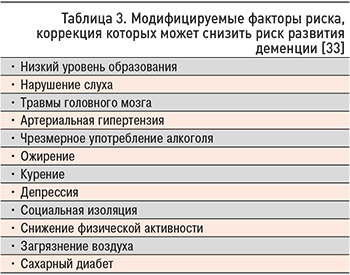 Также активно изучается возможность профилактики деменции. Согласно данным отчета комиссии журнала The Lancet, опубликованным в 2020 г. и основанным на результатах крупных когортных исследований, до 40% случаев деменции можно предотвратить, оказывая влияние на 12 факторов риска (табл. 3). Предложенная авторами концепция предполагает, что, воздействуя на эти факторы путем модификации образа жизни, можно повлиять на развитие деменции за десятилетия до ее клинического проявления [33].
Также активно изучается возможность профилактики деменции. Согласно данным отчета комиссии журнала The Lancet, опубликованным в 2020 г. и основанным на результатах крупных когортных исследований, до 40% случаев деменции можно предотвратить, оказывая влияние на 12 факторов риска (табл. 3). Предложенная авторами концепция предполагает, что, воздействуя на эти факторы путем модификации образа жизни, можно повлиять на развитие деменции за десятилетия до ее клинического проявления [33].
Среди пациентов на терапевтическом приеме наиболее часто встречаются больные с сердечно-сосудистыми факторами риска, такими как артериальная гипертензия, сахарный диабет, нарушения ритма сердца, атеросклероз магистральных артерий головы и др. Такие пациенты также находятся в группе риска развития КН и требуют более внимательного отношения со стороны медицинских специалистов при предъявлении жалоб когнитивного характера (снижение памяти, рассеянность внимания, сложности выполнения профессиональной деятельности и т.д.). Им требуется адекватный подбор патогенетической терапии, направленной на коррекцию основного заболевания.
В развитии КН особую роль играют не отдельные факторы риска, а их комбинация. Так, в британском проспективном когортном исследовании, включившем 7899 человек в возрасте 50 лет, был рассчитан показатель здоровья сердечно-сосудистой системы на основе четырех показателей образа жизни (курение, диета, физическая активность, ИМТ) и трех биологических маркеров (уровень глюкозы натощак, холестерин в крови, артериальное давление). Наличие отдельных факторов риска в этой выборке не было связано с угрозой развития выраженных КН, однако контроль за всеми вышеуказанными факторами и более высокий показатель здоровья сердечно-сосудистой системы значительно снижали вероятность возникновения деменции в будущем [34].
Важно место в коррекции потенциально обратимых состояний у пациентов с выраженным нарушением КН занимает обнаружение депрессивных расстройств с последующей консультацией психиатра и назначением антидепрессантов.
Традиционно методы лечения деменции подразделяются на немедикаментозные и медикаментозные. К первым относятся отказ от вредных привычек, средиземноморская диета или регулярная физическая нагрузка. Также применяется когнитивный тренинг, позволяющий поддерживать умственную активность больного.
Существенное внимание должно уделяться психосоциальным и поведенческим аспектам ведения больного. После установления диагноза деменция необходимо детально и деликатно обсудить с пациентом и его родственниками возможные симптомы заболевания, его течение и прогноз. Также следует донести до родственников, что в дальнейшем такой пациент может быть недееспособен, будет требовать постоянного ухода, и это требует скорейшего решения финансовых и юридических вопросов [35].
Проведение медикаментозной терапии является обязательным при тяжелых КН. Помимо патогенетического лечения сердечно-сосудистых факторов риска, фармакотерапия в этом случае подразумевает базовую симптоматическую терапию. В настоящее время с этой целью используют две группы препаратов: ингибиторы ацетилхолинэстеразы (донепезил, ривастигмин, галантамин) и антагонисты NMDA-рецепторов (мемантин). Наибольшей доказательной базой, согласно данным научной литературы, среди них обладает мемантин.
Мемантина гидрохлорид является потенциалзависимым, неконкурентным антагонистом рецепторов N-метил-D-аспартата (NMDA-рецепторов). Блокада NMDA-рецепторов нацелена на снижение глутаматной эксайтотоксичности и патологического накопления кальция в нейронах. Наряду с этим нейпротекторный эффект препарата достигается за счет уменьшения токсического действия бета-амилоида и гиперфосфорилирования тау-протеина – двух основных патогенетических процессов, лежащих в основе развития болезни Альцгеймера. Мемантин регулирует ионный транспорт, блокирует кальциевые каналы, нормализует мембранный потенциал, улучшает процесс передачи нервного импульса [36].
Клинические исследования убедительно показали эффективность и целесообразность применения оригинального препарата мемантина (Акатинол Мемантин). Он широко применяется для лечения деменции различной этиологии во многих странах мира. Прием Акатинола Мемантина благоприятно влияет на когнитивные процессы, так как наибольшая концентрация NMDA-рецепторов наблюдается в структурах головного мозга, ответственных за память и обучение – коре полушарий головного мозга и гиппокампе. Также прием этого препарата улучшает повседневную двигательную активность, повышает адаптацию больных в повседневной жизни, снижает у пациентов с деменцией выраженность нарушений поведения и психических симптомов, таких как раздражительность и эмоциональная лабильность [37–44].
Акатинол Мемантин выпускается в таблетированной форме по 10 и 20 мг. После приема внутрь быстро и полностью всасывается. Режим дозирования устанавливается индивидуально. Лечение начинают с минимально эффективных доз: 5 мг 1 раз/ сут с последующим увеличением дозировок в течение 4 нед по следующей схеме: 1-я неделя – 5 мг 1 раз/ сут, 2-я неделя – 10 мг/сут, 3-я неделя – 15 мг/сут, 4-я неделя – 20 мг/сут. При более длительном приеме Акатинола Мемантина для обеспечения лучшей приверженности к лечению целесообразен прием 1 таблетки в день в дозировке 20 мг [38].
Из-за легкого психоактивирующего эффекта, который может возникать у больных, принимающих Акатинол Мемантин, его не назначают на ночь. Показанием к назначению препарата служит умеренная и тяжелая деменция, но также он может быть использован и на стадии легкой деменции в качестве монотерапии или в комбинации с антихолинэстеразными средствами. В некоторых исследованиях продемонстрировано, что совместное использование этих препаратов дает более выраженный эффект, чем монотерапия Акатинолом Мемантином на более тяжелой стадии деменции [39].
Эффективность применения Акатинола Мемантина в плане улучшения когнитивных функций была доказана во многих клинических исследованиях при деменциях различной степени тяжести и этиологии (болезни Альцгеймера, сосудистой деменции и др.) [40, 41].
Систематический обзор и метаанализ, проведенный в 2017 г. Kishi Т. et al. и охвативший 30 двойных слепых рандомизированных плацебо-контролируемых исследований Акатинола Мемантина при болезни Альцгеймера, показал достоверное улучшение когнитивных функций и снижение выраженности поведенческих расстройств, а также улучшение качества жизни пациентов на фоне приема препарата. Общее число пациентов, включенных в метаанализ, составило 7567 человек. Эффективность Акатинола Мемантина была продемонстрирована как при монотерапии по сравнению с плацебо, так и при комбинированной терапии в сравнении с монотерапией ингибиторами ацетилхолинэстеразы [41].
По данным метаанализа Liang J. et al. (2018), в который вошло 35 исследований, Акатинол Мемантин показал себя как оптимальный и наиболее эффективный препарат для фармакотерапии пациентов с БА среди всех противодементных средств [42].
Многие исследователи отмечают эффективность использования Акатинола Мемантина в отношении поведенческих расстройств. Так, в 2008 г. был выполнен комбинированный анализ 3 плацебо-контролируемых исследований, по результатам которого авторы сделали заключение о том, что терапия этим препаратом у больных с умеренной и выраженной деменцией оказывает положительное влияние на поведение, особенно на такие показатели, как возбуждение и агрессивность [43].
Помимо эффективности, обязательным критерием выбора препарата для лечения деменции является профиль его безопасности. В многочисленных клинических исследованиях была установлена хорошая переносимость Акатинола Мемантина и отсутствие у него выраженных побочных эффектов. Препарат не влияет на частоту сердечных сокращений, может применяться в терапевтических дозах при заболеваниях печени и почек и не вызывает желудочно-кишечных расстройств [11, 25].
По данным систематического обзора и метаанализа Jin B.R. и Liu H.Y., посвященного оценке эффективности и переносимости мемантина и ингибиторов ацетилхолинэстеразы у больных сосудистой деменцией, было показано, что Акатинол Мемантин – единственный препарат, который может быть оценен как безопасный по сравнению с плацебо. Обратим внимание, что нежелательные явления у пациентов, принимавших ингибиторы ацетилхолинэстеразы, возникали значительно чаще, чем в группе плацебо, а также чем у больных, получавших Акатинол Мемантин [44].
ЗАКЛЮЧЕНИЕ
Таким образом, деменция является одной из основных глобальных проблем современного здравоохранения, вызывающих серьезные медико-социальные и экономические последствия. В связи с этим особой значимостью обладают своевременная диагностика и предупреждение возникновения и прогрессирования КН. Большую роль в этом играет повышение осведомленности населения и медицинских специалистов о клинических проявлениях и течении деменции, ее отличии от процессов нормального старения, различных аспектах диагностики и лечении. Еще одна из приоритетных задач ведения пациентов с деменцией – раннее назначение терапии. Среди лекарственных препаратов, используемых для лечения деменции, убедительной доказательной базой в отношении улучшения когнитивных функций и хорошей переносимостью с высоким профилем безопасности обладает Акатинол Мемантин. Поэтому он может быть рекомендован для применения у пациентов с деменцией различной этиологии.



