Одной из причин ишемии и инфаркта миокарда, а также внезапной коронарной смерти у лиц молодого и среднего возраста являются аномалии коронарных артерий, которые диагностируют при жизни в ходе коронарной ангиографии у 1,5–16% пациентов с болью в груди. Среди причин внезапной смерти спортсменов аномалии коронарных артерий занимают второе место.
Согласно Консенсусу 2000 г., принятому Обществом грудных хирургов и хирургов, оперирующих врожденные пороки сердца, к врожденным аномалиям коронарных артерий относятся [1] аномальные коронарные артерии, отходящие от легочной артерии, аномальные коронарные артерии, отходящие от аорты, врожденная атрезия ствола левой коронарные артерии, коронарная фистула, коронарные артерии с мышечным мостиком, аневризмы коронарных артерий, стеноз коронарных артерий.
Наиболее распространенные аномалии коронарных артерий у лиц молодого и среднего возраста – миокардиальные (мышечные) мостики. Наличие их может приводить к ишемии миокарда (стенокардии), инфаркту миокарда, дисфункции левого желудочка, оглушению (stunning) миокарда, преходящей атриовентрикулярной блокаде, а также к стресс-индуцируемой желудочковой тахикардии и внезапной смерти [2].
Предлагаем вашему вниманию клиническое наблюдение за пациентом с выявленными аномалиями коронарных артерий в виде миокардиальных мостиков.
ОПИСАНИЕ КЛИНИЧЕСКОГО СЛУЧАЯ
Больной Л., 29 лет, поступил в клинику для проведения плановой коронароангиографии (КАГ).
Данные анамнеза: до 25-летнего возраста пациент отличался хорошим здоровьем, служил в армии; курильщик (выкуривает по 1,5 пачке сигарет в день). Три года назад после психоэмоционального стресса возникли боли в грудной клетке и обморок. В центральной районной больнице, куда его экстренно доставили, был диагностирован переднеперегородочный не Q-инфаркт миокарда. После выписки больной непродолжительное время применял назначенные ему бета-адреноблокаторы, аспирин, статины. Ангинозные боли не повторялись, с физическими нагрузками справлялся хорошо. Повторное коронарное событие в виде боли в груди и обморока повторилось год назад после очередного эмоционального стресса; диагноз был расценен как прогрессирующая стенокардия. В последующем самочувствие пациента вновь оставалось хорошим, боли не повторялись, лекарственные препараты он не принимал.
Данные физикального обследования: при поступлении состояние больного признано удовлетворительным, жалобы отсутствовали. В объективном статусе отклонений от нормы не отмечено: тоны и границы сердца не изменены, хрипов в легких, отеков не отмечено, частота сердечных сокращений (ЧСС) 68/мин, артериальное давление (АД) 125/75 мм рт.ст.
Лабораторные маркеры острой фазы воспаления, повреждения миокарда, нарушений липидного обмена не регистрировались.
На электрокардиограмме (ЭКГ) обнаружен регулярный синусовый ритм с ЧСС 75/мин, незначительное диффузное снижение амплитуды зубца Т. В ходе проведения холтеровского мониторирования ЭКГ днем на фоне тахикардии зафиксированы эпизоды отрицательных зубцов Т в отведении aVF, что было расценено как эпизоды безболевой ишемии миокарда. Результаты эхокардиографии: полости сердца не расширены, створки клапанов не изменены, систолическая функция левого желудочка не нарушена (фракция выброса 58%). В полости левого желудочка визуализируются несколько дополнительных хорд.
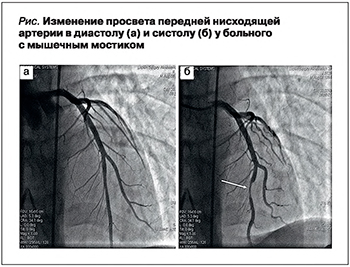 Истинная причина поражения миокарда была установлена в ходе КАГ, выявившей признаки «мышечного мостика» передней нисходящей артерии в виде интрамурального залегания участка ее среднего сегмента со степенью сужения в систолу до 60% (рис.). В процессе выполнения КАГ у больного отмечались эпизоды асистолии продолжительностью до 4 с, сопровождавшиеся пресинкопальными состояниями. В последующем подобные эпизоды не повторялись.
Истинная причина поражения миокарда была установлена в ходе КАГ, выявившей признаки «мышечного мостика» передней нисходящей артерии в виде интрамурального залегания участка ее среднего сегмента со степенью сужения в систолу до 60% (рис.). В процессе выполнения КАГ у больного отмечались эпизоды асистолии продолжительностью до 4 с, сопровождавшиеся пресинкопальными состояниями. В последующем подобные эпизоды не повторялись.
По результатам обследования был установлен диагноз «синдром аномалий развития сердца: мышечный мостик над передней нисходящей артерии, постинфарктный кардиосклероз, сердечная недостаточность I стадии (II функциональный класс по NYHA); дополнительные хорды левого желудочка».
Больной проконсультирован кардиохирургами, которые от оперативного лечения пока воздержались. Рекомендовано консервативное лечение (амлодипин, статины) под наблюдением кардиолога. Пациент был вновь осмотрен через 3 мес после выписки из стационара; жалобы отсутствовали, общее самочувствие и переносимость физических нагрузок оставались хорошими, принимать медикаменты перестал.
ОБСУЖДЕНИЕ
В норме коронарные артерии проходят по поверхности сердца субэпикардиально, и только мелкие, конечные веточки проникают в толщу миокарда. Если крупная артерия в определенном участке пролегает не на поверхности, а как бы ныряет и выныривает из миокарда, то такая аномалия называется миокардиальным (мышечным) мостиком. В этом месте во время систолы левого желудочка мышечные волокна могут пережимать артерию, нарушая кровоток и приводя к развитию ишемии и даже некроза миокарда.
У больных молодого возраста с изолированным мышечным мостиком в большинстве случаев встречается атипичная стенокардия. У пациентов старшего возраста с сочетанным поражением коронарной артерии возможна стенокардия напряжения. Факторами, способствующими развитию ишемии миокарда при наличии миокардиальных мостиков, выступают коронарный спазм, тахикардия, возникающая при физических нагрузках и уменьшающая продолжительность диастолического наполнения коронарных артерий, тромбоз в месте мышечного мостика, проксимально расположенный стеноз коронарной артерии.
Механизм развития инфаркта миокарда у больного с миокардиальным мостиком не совсем понятен. Обсуждается значение спазма и тромбоза в месте интрамурального залегания коронарной артерии. Целесообразность хирургического лечения систолического сужения таких коронарных артерий остается дискуссионным вопросом.
Медикаментозное лечение назначается больным с клиникой коронарной недостаточности для предупреждения спазма коронарной артерии, тахикардии, тромбоза. С этой целью назначаются бета-адреноблокаторы, антагонисты кальция, антиагреганты. Нитроглицерин, как и пролонгированные нитраты, для лечения данной группы больных не используется. Вызывая периферическую вазодилатацию, нитраты приводят к снижению ударного объема и усилению сократимости миокарда, чем увеличивают степень систолического сужения артерии в области мостика. Для ведения резистентных к медикаментозной терапии больных могут использоваться хирургические методы: ангиопластика, стентирование, маммарокоронарное и аортокоронарное шунтирование, супраартериальная миотомия миокардиального мостика в условиях искусственного кровообращения.
ЗАКЛЮЧЕНИЕ
Подводя итог описанному случаю, необходимо отметить, что у молодого больного миокардиальный мостик над передней нисходящей артерией клинически проявлялся эпизодами ангинозных болей и обмороком, развивающимися на высоте психоэмоционального стресса. Появление эпизодов асистолии на высоте спазма коронарной артерии в момент выполнения коронароангиографии заставляет отнести больного к группе риска по внезапной коронарной смерти. Следует помнить, что нарушение кровотока в сегменте коронарной артерии, сдавливаемой миокардиальным мостиком, может быть фактором повреждения эндотелия и предрасполагать к формированию атеросклеротической бляшки в участке артерии, расположенной проксимальнее мостика.
Указанные обстоятельства делают обоснованными такие рекомендации пациенту, как наблюдение у кардиолога, проведение повторных мониторирований ЭКГ, прием статинов, бета-адреноблокаторов и/или антагонистов кальция (но не нитратов). При возникновении повторных эпизодов ангинозных болей или синкопальных состояний на фоне медикаментозной терапии необходимо направление пациента к кардиохирургам.


