Метаболический синдром (МС) и дефицит витамина D являются общемировыми проблемами. По данным исследования INTERHEART, распространенность МС среди взрослого населения планеты в среднем составляет 26% [1]. В России, согласно результатам исследований, 2 компонента МС имеют 40% популяции, 3 и более – 11%. Чаще этот синдром встречается у лиц среднего и старшего возраста (30–40%) [2]. Увеличение частоты МС может быть объяснено старением общества и нарастанием масштабов ожирения из-за низкой физической активности и влияния различных факторов образа жизни. Избыточное ожирение способствует низкодифференцированному системному воспалению и ухудшает метаболические функции [3, 4].
Витамин D традиционно считается регулятором метаболизма кальция и фосфора в организме. При этом все чаще появляются данные о том, что уровень этого витамина тесно связан со многими заболеваниями, включая сердечно-сосудистые патологии и метаболический синдром [5–7]. Гиповитаминоз D как широко распространенное состояние стал проблемой во всем мире: несколько крупных эпидемиологических исследований показали, что он наблюдается примерно у 30–50% населения в целом [8].
Изучение последствий дефицита витамина D, факторов риска развития сердечно-сосудистых заболеваний, сахарного диабета имеет большое значение для улучшения состояния здоровья пожилых пациентов. На животных моделях и в испытаниях in vitro была установлена связь между уровнем витамина D в сыворотке крови и МС [9]. Вместе с тем результаты эпидемиологических исследований, посвященных изучению такой ассоциации, остаются противоречивыми; кроме того, во многие такие исследования включались только люди моложе 60 лет [10].
В качестве индикатора для определения статуса витамина D в организме широко используется метаболит 25(OH)D. Он не выполняет физиологических функций, однако отражает поступление витамина D из пищевого рациона вследствие эндогенного синтеза, а также является основной его циркулирующей формы с длительным периодом полураспада [11].
Цель исследования – оценить связь между дефицитом витамина D и риском МС у пожилых пациентов.
МАТЕРИАЛ И МЕТОДЫ
В исследование было включено 64 пациента в возрасте от 60 до 70 лет (средний возраст 64,6±4,3 года). Мужчины составили 40,6% (n=26), женщины 59,4% (n=38). Критериями исключения были хронические заболевания почек, онкологические заболевания, отказ от участия в исследовании.
Для оценки общего ожирения рассчитывали индекс массы тела (ИМТ) как отношение веса пациента (кг) к росту (м2). Наличие МС определяли на основе рекомендаций Российского кардиологического общества и Российского медицинского общества по артериальной гипертензии (2009) в соответствии со следующими критериями: абдоминальное ожирение (объем талии ≥80 см у женщин, ≥94 см у мужчин), повышенное систолическое (≥130 мм рт.ст.) или диастолическое артериальное давление (≥85 мм рт.ст.), уровень триглицеридов (ТГ) ≥1,7 ммоль/л, липопротеидов высокой плотности (ЛПВП) <1,0 ммоль/л у мужчин и <1,2 ммоль/л у женщин, глюкозы натощак ≥5,6 моль/л. Указанные критерии учитывают наличие любых метаболических нарушений, составляющих МС.
Забор венозной крови проводили утром после ночного голодания для измерения в сыворотке крови уровня глюкозы, инсулина, 25(OH)D, общего холестерина (ОХС), ЛПВП, липопротеидов низкой плотности (ЛПНП) и ТГ в соответствии с рутинными протоколами биохимической лаборатории. Индекс HOMA-IR, служащий показателем инсулинорезистентности, рассчитывали по формуле: HOMA-IR = глюкоза натощак × инсулин натощак/22,5 (норма <2,77) [12].
Содержание 25(OH)D в сыворотке крови определяли посредством хемилюминесцентного иммуноанализа с использованием анализатора LIAISON XL (DiaSorin, Италия/Германия). Концентрация 25(ОН)D отражает вклад в уровень витамина D двух компонентов – холекальциферола (D3) и эргокальциферола (D2); обе формы витамина D в данном исследовании измерялись эквимолярно, диапазон определения составлял 3,5–154,2 нг/мл. Интерпретацию результатов проводили в соответствии с рекомендациями Российской ассоциации эндокринологов [13]. Уровни 25(OH)D в сыворотке крови классифицировались как адекватный (≥30 нг/мл) и недостаточный (<30 нг/мл). Время года, когда проводилось исследование: октябрь 2020 г. – март 2021 г.
Статистическую обработку проводили с использованием программы STATISTICA 10.0. Непрерывные количественные показатели представлены в виде среднего (стандартное отклонение) или медианы (размах Q25%; Q75%). Корреляционный анализ с применением непараметрического критерия Спирмена выполняли для изучения взаимосвязей между изучаемыми показателями. Сравнение количественных переменных при нормальном распределении признака осуществляли с помощью t-критерия Стьюдента. Достоверными считали различия при уровне значимости р <0,05.
РЕЗУЛЬТАТЫ
Участники исследования были распределены по группам в зависимости от уровня дефицита витамина D. Среди них 21 человек (32,8%) имел достаточный уровень этого витамина, 43 (67,2%) – недостаточный. У мужчин адекватный уровень витамина D отмечался в 46,2% (n=12) случаев, недостаточный – в 53,8% (n=14); у женщин аналогичные показатели составили 23,7% (n=9) и 76,3% (n=29) соответственно. Средние значения витамина D в группе с адекватным уровнем 25 (OH)D составили 47 (36; 62) нг/мл, с недостаточным – 24 (22; 29) нг/мл (Δ48,9%, р <0,001). Результаты обследования пациентов отражены в таблице.

Как видно из приведенных данных, в пожилом возрасте уровень витамина D был связан с антропологическими и биохимическими показателями исследуемых популяций. В целом МС наблюдался у 62,5% (n=40) включенных в обследование лиц, при этом пациенты с недостаточным уровнем витамина D имели МС на 39,7% чаще, чем пациенты с адекватным его содержанием. У женщин дефицит витамина D отмечался на 29,5% чаще (р <0,01) по сравнению с мужчинами.
Пациенты с недостаточным уровнем витамина D имели более высокие показатели ИМТ (Δ14,5%; р <0,05) и объема талии (Δ8,7%; р <0,05). Соотношение объема талии/объема бедер было сопоставимо в обеих группах, однако количество лиц, имевших увеличение этого показателя (≥0,85 для женщин и ≥1,0 для мужчин) в группе с адекватным уровнем витамина D составило 52,4%, тогда как в группе с недостаточным его уровнем – 73,7% (Δ28,9%; р <0,01).
Значимой разницы по уровню глюкозы натощак между изучаемыми группами выявлено не было. В то же время при оценке гомеостатической модели инсулинорезистентности (HOMA-IR) установлено повышение этого индекса (Δ11,7%; р <0,05) у пациентов с гиповитаминозом D.
При оценке жирового обмена уровень витамина D находился в обратной зависимости от уровней общего холестерина (Δ8,4%; р <0,05) и ТГ (Δ14%; р <0,05) и в прямой зависимости от концентрации ЛПВП (Δ8,9%; р <0,05).
Значения систолического артериального давления (АД) были достоверно выше (Δ8,3%; р <0,05) у пациентов с недостатком витамина D. По диастолическому АД достоверных различий обнаружено не было.
Частота встречаемости компонентов МС в изучаемых группах пациентов представлена на рисунке.
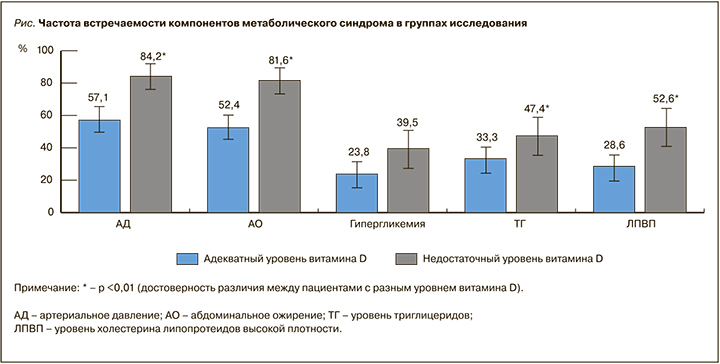
Количество компонентов МС также было на 25,5% выше (р <0,01) у пациенток с недостаточным уровнем витамина D (2,31±1,30) по сравнению с пациентками, имевшими адекватный уровень этого витамина (1,72±1,16). В рамках корреляционного анализа нами была установлена умеренная достоверная положительная корреляционная связь уровня витамина D с концентрацией ЛПВП (r=0,65; p <0,05) и отрицательная – с объемом талии (r=-0,71; p <0,05), индексом HOMA-IR (r=- 0,77; p <0,05), содержанием ТГ (r=-0,63; p <0,05) в сыворотке крови. Корреляционная зависимость между уровнем витамина D и значениями систолического АД, ИМТ, концентрации ЛПНП имела лишь тенденцию к достоверности.
ОБСУЖДЕНИЕ
Дефицит витамина D является частой проблемой в пожилом возрасте во всем мире. Обсервационные исследования подтверждают связь между низким уровнем этого витамина в плазме и повышенным риском сердечно-сосудистых заболеваний [14]. Многие исследования показали, что дефицит витамина D увеличивает распространенность МС, хотя данные об ассоциации между уровнем витамина D и компонентами МС противоречивы [10, 15, 16]; правда, в большинстве из них не рассматривалась эта ассоциация у пожилых пациентов. Кроме того, у лиц пожилого возраста недостаток витамина D не только считается фактором риска остеопороза и переломов, но и связан с дисфункцией бета-клеток и повышенной резистентностью к инсулину, приводящей к кардиометаболическим заболеваниям [17].
Согласно последним исследованиям, одной из причин развития инсулинорезистентности выступает как раз дефицит витамина D. У пожилых людей наличие МС часто связано с инсулинорезистентностью и ожирением. В нашем исследовании у пожилых пациентов с недостаточным уровнем витамина D инсулинорезистентность встречалась на 64,1% чаще (р <0,001), чем у лиц, имевших адекватный его уровень. Результаты некоторых клинических исследований продемонстрировали, что прием витамина D улучшает основные метаболические параметры, связанные с резистентностью к инсулину, включая ЛПНП, общий холестерин, гликированный гемоглобин, ТГ и индекс HOMA-IR. Так, в работе Szymczak-Pajor I. et al. (2020) было установлено, что 3-месячный прием витамина D у пожилых лиц с метаболическими нарушениями заметно повышает уровень ЛПВП, снижает HOMA-IR и соотношение ТГ/ЛПВП (TG/HDL) [10]. В свою очередь, результаты исследования Mirrhosseini et al. (2017) продемонстрировали, что витамин D снижает уровень гликированного гемоглобина, глюкозу плазмы натощак и HOMA-IR, способствуя лучшему гликемическому контролю [18].
Витамин D участвует во многих клеточных процессах: присутствие рецептора к этому витамину и его метаболизирующих ферментов было обнаружено в бета-клетках поджелудочной железы, адипоцитах, гепатоцитах и миоцитах [19]. Он вовлечен в контроль концентрации глюкозы в крови, регулируя секрецию инсулина и чувствительность тканей к этому гормону [20]. Следует подчеркнуть, что жировая ткань секретирует адипоцитокины, участвующие в воспалении, что является типичным признаком инсулинорезистентности, ожирения и сахарного диабета. Согласно исследованиям, витамин D уменьшает степень окислительного стресса, вызванного хронической гипергликемией [20, 21]. Было обнаружено, что он противодействует инсулинорезистентности в скелетных мышцах, вызванной диетой [22].
Распространенность дефицита 25(OH)D выше у людей с ожирением: она составляет от 40 до 80%, при этом сывороточный 25 (OH)D у людей с ожирением примерно на 20% ниже, чем у лиц с нормальным весом [23]. В нашем исследовании пожилые пациенты с дефицитом витамина D имели абдоминальное ожирение на 33,3% чаще, чем пациентки с адекватным уровнем этого витамина. В работах последних лет показано, что люди с ожирением имеют более низкую сывороточную концентрацию 25(OH)D и более высокую распространенность дефицита витамина D, при этом наблюдается отрицательная корреляция концентраций витамина с окружностью талии и ИМТ [24, 25]. Известно, что одна «лишняя» единица ИМТ вызывает снижение уровня 25(OH)D на 1,15% [26]. В нашем исследовании выявлена положительная корреляционная зависимость уровня витамина D с ЛПВП и отрицательная – с объемом талии, индексом HOMA-IR, содержанием ТГ в сыворотке крови у пожилых лиц.
Также нами продемонстрирована отрицательная корреляция между уровнем 25(OH)D в сыворотке и ИМТ, хотя и не достигавшая степени достоверности. В исследовании Palazhy S. et al. (2017) также не было выявлено прямой корреляции между ИМТ и уровнем витамина D [27]. Результаты нашего наблюдения не обнаружили достоверной корреляции между уровнем витамина D и массой тела/ростом, что согласуется с литературными данными [28]. Однако в ряде других работ продемонстрировано, что уровень витамина D3 в сыворотке обратно пропорционален весу [20].
Взаимосвязь уровня систолического АД и содержания витамина D в сыворотке крови у обследованных нами пожилых пациентов была достоверной. В то же время в исследовании Alam M.S. et al. (2018) уровни 25(OH)D не коррелировали ни с систолическим, ни с диастолическим АД у пациентов с сахарным диабетом [29]. С другой стороны, большинство наблюдательных исследований продемонстрировали связь более низких уровней циркулирующего витамина D с более высоким АД или более высокой частотой гипертонии у этих лиц [30].
Дислипидемия относится к главным факторам риска развития сердечно-сосудистых заболеваний. Данные о взаимосвязи между уровнем витамина D и липидами довольно противоречивы. В настоящем исследовании пациенты с адекватным уровнем витамина D имели достоверно более высокий уровень ЛПВП более низкий уровень ТГ, чем лица с его дефицитом (установлена значительная положительная корреляционная зависимость содержания витамина D с первым показателем и отрицательная со вторым). Вместе с тем в недавнем исследовании Paul A.K. et al (2020) уровни 25(OH) D не коррелировали ни с показателями общего холестерина, ни с ЛПВП, ни с ТГ; лишь концентрация ЛПНП показала значительную положительную корреляцию с уровнем витамина D [28]. Однако, например, в индийском исследовании Chaudhuri J.R. et al. (2013) дефицит 25(OH)D был независимо связан с дислипидемией [31]. Более того, уровни 25(OH)D имели обратную корреляцию с ТГ и ЛПНП и положительную с общем холестерином в китайском исследовании Wang Y. (2016) [32]. Наконец, предыдущие исследования предоставили убедительные доказательства того, что дефицит витамин D может быть ассоциирован с инсулинорезистентностью, что, в свою очередь, может повлиять на метаболизм липопротеидов и привести к повышению уровня ТГ и снижению ЛПВП. Имеются данные, что связь между уровнем 25(OH)D и липидами сыворотки была более выражена у мужчин, чем у женщин [32]. При этом некоторые исследования показали, что уровни 25(OH)D в сыворотке крови не имеют существенной связи с липидным профилем у женщин в постменопаузе [33].
ЗАКЛЮЧЕНИЕ
Таким образом, результаты нашего исследования свидетельствуют о повышенном риске развития МС у пожилых пациентов с уровнем витамина D <30 нг/мл и взаимосвязи параметров МС с уровнем этого витамина в данной выборке. В работе продемонстрировано, что концентрация 25(OH)D в сыворотке крови обратно связана с инсулинорезистентностью и МС, установлена ее отрицательная корреляция с индексом HOMA-IR.
Следовательно, адекватный уровень витамина D важен для снижения риска развития МС. Полученные данные не только подтверждают актуальность рассмотрения уровня этого витамина в сыворотке крови как фактора, влияющего на инсулинорезистентность, но и указывают на необходимость активного скрининга гиповитаминоза D у лиц пожилого возраста.


