Сезонный подъем заболеваемости респираторными вирусными инфекциями ежегодно наносит существенный ущерб здоровью граждан и экономике страны. По оценкам специалистов, в России ежегодно гриппом и ОРВИ переболевает до 40% населения, при этом экономический ущерб от этой заболеваемости составляет около 77% общего ущерба от всех регистрируемых инфекционных болезней. За последнее десятилетие в нашей стране достигнуты значительные успехи в надзоре за гриппом и своевременном обнаружении новых потенциально пандемических вариантов возбудителя [1].
Вместе с тем особую обеспокоенность вызывают случаи тяжелой респираторной инфекции (ТОРИ), вызванные как вирусом гриппа, так и другими возбудителями вирусной и бактериальной природы. Лечение таких пациентов в большинстве случаев патогенетическое и симптоматическое, поскольку для большинства вирусных возбудителей ТОРИ, за исключением гриппа, не существует высокоэффективных этиотропных препаратов [2,3]. Помимо этого, качественный надзор за ТОРИ отсутствует в большинстве стран мира, и это ведет к тому, что роль вирусов гриппа и других возбудителей в развитии ТОРИ остается недооцененной, а подходы к терапии таких больных нуждаются в совершенствовании. В условиях развития пандемии COVID-19 совершенствование систем надзора имеет приоритетную важность в связи с временными ограниченными возможностями лабораторного тестирования на другие возбудители ОРВИ, включая грипп [4].
С 2012 г. НИИ гриппа им. А.А. Смородинцева проводит госпитальный мониторинг за гриппом и другими ОРВИ на базе отдельных стационаров в Санкт-Петербурге. С 2017 г. в мониторинг включены стационары в Екатеринбурге, с 2018 г. – в Новосибирске. Надзор за случаями госпитализации больных острыми респираторными инфекциями осуществляется в рамках международной сети госпитального надзора за гриппом [5, 6]. Важность госпитального мониторинга за ТОРИ состоит в возможности детальной расшифровки их этиологии на разных стадиях эпидемического процесса в зависимости от возраста пациентов с детальным молекулярно-биологическим исследованием возбудителей.
Целью настоящего исследования было определение значения разных этиологических агентов в развитии тяжелых форм острых респираторных вирусных инфекций, регистрируемых в условиях стационара, в зависимости от возраста пациентов на протяжении нескольких последовательных эпидемических сезонов.
МАТЕРИАЛ И МЕТОДЫ
В течение пяти последовательных эпидемических сезонов гриппа и ОРВИ (2015–2020) было обследовано и включено в исследование 14 414 пациентов с симптомами, соответствующими критериям ТОРИ, которые были госпитализированы в стационары Санкт-Петербурга (2015–2020), Екатеринбурга (2017–2020) и Новосибирска (2018–2020).
Начало исследования было запланировано на неделю, следующую за неделей, когда впервые число лабораторно подтвержденных случаев гриппа в городах достигало 3–5 случаев за 7 дней. Окончание исследования было запланировано на неделю, следующую за неделей, когда не было выявлено ни одного лабораторно подтвержденного случая гриппа.
В исследование включали больных, подписавших информированное согласие и соответствующих следующим критериям случая гриппоподобного заболевания:
- один или более из четырех системных симптомов: повышенная температура тела, недомогание, головная боль, миалгия;
- один или более из трех респираторных симптомов: кашель, боль в горле, одышка.
Обязательным критерием включения выступало ограничение срока появления симптомов от момента госпитализации, который не должен был превышать 7 дней (для гарантированной возможности ПЦР-детекции вируса в клиническом материале). Помимо этого, условием включения в исследование было пребывание в больнице не менее 24 ч.
Пациенты не включались в исследование, если не имели признаков гриппоподобного заболевания или же если эти признаки длились у них свыше 7 дней на момент госпитализации. Помимо этого, из исследования исключались госпитализированные больные, которые не были способны к коммуникации, пациенты, проживавшие в учреждениях закрытого типа, и пациенты, не давшие согласия на участие в исследовании и не являющиеся резидентами города.
Для сбора анамнестических и клинико-лабораторных данных использовали стандартизованную индивидуальную карту больного (ИКБ), соответствовавшую международным стандартам исследования.
Врачи, участвовавшие в исследовании, заполняли ИКБ в бумажной форме у постели больного, после чего переносили данные ИКБ в электронную базу данных (ЭБД) и затем непосредственно через онлайн-систему, разработанную НИИ гриппа. Каждый врач имел персонифицированный доступ в систему. НИИ гриппа выступал в роли центрального координатора исследования. Для контроля точности и полноты ввода всех данных в ИКБ специалист со стороны НИИ гриппа в еженедельном режиме осуществлял проверку правильности ввода данных с бумажных карт в онлайн-систему, минимизируя риски ввода неверной/ошибочной информации. Кроме того, в ЭБД был создан специальный фильтрующий модуль, возвращающий врачу неверно заполненную ИКБ.
Для проведения лабораторной диагностики у пациентов отбирали назофарингеальные мазки. Забор клинических образцов производили в транспортную среду Copan UTM-330C (Copan Italia SpA). Хранение образцов осуществляли в соответствии с инструкцией производителя и рекомендациями ВОЗ.
Для лабораторного подтверждения диагноза проводили дифференциальную ПЦР-диагностику возбудителей гриппа и ОРВИ. Для этого из 100 мкл клинического материала проводили выделение РНК с использованием набора реагентов «РИБО-преп». Синтез кДНК выполняли с помощью набора реагентов «Реверта-L» в соответствии с инструкциями производителя. Для полимерзаной цепной реакции (ПЦР) применяли наборов реагентов «АмплиСенс Influenza virus A/B-FL», «АмплиСенс Influenza virus А-тип-FL», «АмплиСенс Influenza virus A/H1-swine-FL», «АмплиСенс ОРВИ-скрин-FL» («ЦНИИ эпидемиологии» Роспотребнадзора).
Протокол исследования, ИКБ и информированное согласие были одобрены локальным этическим комитетом при НИИ гриппа им. А.А. Смородинцева.
Статистическую обработку данных осуществляли с помощью Statistica 10, рассчитывая критерий χ2. Значение р <0,05 считали статистически значимым.
РЕЗУЛЬТАТЫ
Возрастная структура пациентов, вошедших в исследование, представлена в таблице 1. Число пациентов, включенных в исследование, увеличивалось от сезона к сезону за счет расширения охвата госпитального надзора с одного города, исходно включенного в исследование, до трех. Основную долю больных во все эпидемические сезоны составляли пациенты детского возраста. Пациенты старше 65 лет госпитализировались с гриппом и ОРВИ реже других возрастных категорий: на их долю за пятилетний период наблюдения пришлось лишь 3,2% от всех обследованных.
Клинические образцы от больных, включенных в исследование, были проанализированы в ПЦР с обратной транскрипцией в режиме реального времени на вирусы гриппа и других ОРВИ. Подробное распределение пациентов с учетом результатов лабораторной диагностики представлено в таблице 2. Было выявлено, что у обследованных лиц младше 18 лет лабораторно подтвержденный грипп за последние пять эпидемических сезонов выявлялся в 26,3–36,0% случаев; среди госпитализированных больных старше 18 лет этот показатель составлял от 21,4 до 40,2% в зависимости от эпидемического сезона. Частота лабораторного подтверждения ОРВИ у детей была статистически выше таковой для взрослых во все сезоны и колебалась от 38,7 до 49,4%. Вместе с тем у взрослых ОРВИ выявлялись в 3–4 раза реже: частота лабораторного подтверждения вирусов негриппозной этиологии у госпитализированных пациентов старше 18 лет была примерно равной и составляла от 10,9 до 14,1%. Таким образом, можно заключить, что за прошедшие пять эпидемических сезонов среди респираторных вирусных инфекций основной причиной госпитализации больных старше 18 лет был грипп; для пациентов детского возраста более частой причиной госпитализации становились возбудители ОРВИ, однако вклад вирусов гриппа был сопоставим с таковым при госпитализации взрослого населения.
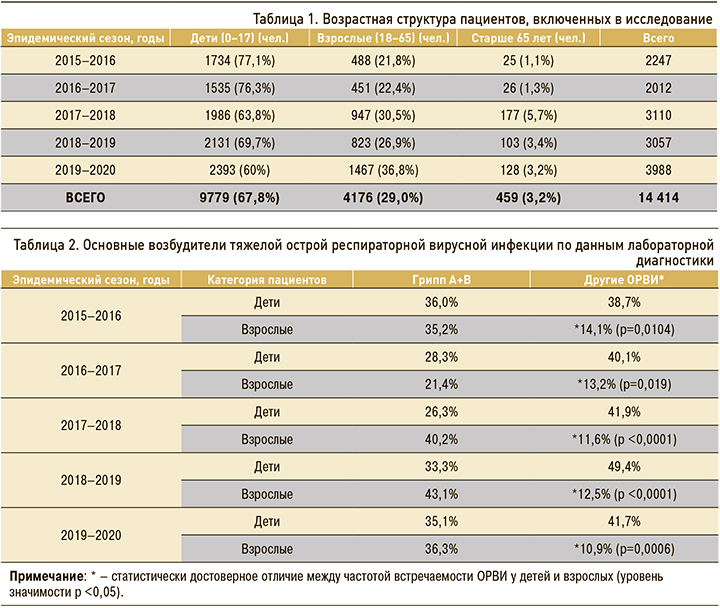
«Удельный вес» гриппозной инфекции как причины госпитализации детей и взрослых зависел от типа и подтипа возбудителя, доминировавшего в отдельные эпидемические сезоны (рис. 1). Так, в сезоне 2015–2016 гг. наблюдалась выраженная моноэтиологическая эпидемия, вызванная вирусом гриппа A(H1N1)pdm09, который и стал основным виновником госпитализации детей в возрасте 5–14 лет (24,4%), а также лиц в возрасте 15–29 лет (24,2%), 30–64 лет (28,4%) и особенно старше 65 лет (36,4%). При этом доля детей младше 5 лет, госпитализированных с гриппом в тот сезон, была также значительной и составила 18,2% в группе детей до 1 года, и 29,6% среди детей в возрасте от 1 до 4 лет. В конце эпидемии 2015–2016 гг. также началась циркуляция вируса гриппа В, однако его патогенная роль была заметна только в отношении возрастной группы 5–14 лет (14,7%). В остальных возрастных группах доля гриппа B была менее 5%.
В последовавший сезон 2016–2017 гг. произошла смена доминирующего возбудителя на грипп A(H3N2). Известно, что вирусы гриппа этого подтипа вызывают наиболее тяжелые инфекции у детей и людей старшего возраста. Это нашло подтверждение и в нашем исследовании: A(H3N2) стал причиной госпитализации 19,4% детей в возрасте от 1–4 лет и 5–14 лет и был выявлен в 21,8% случаев среди госпитализированных пациентов старше 65 лет. Вклад вирусов гриппа B в госпитализации в том сезоне также была значительной, особенно среди детей школьного возраста (19,1%) и молодых людей в возрасте от 15 до 29 лет (16,1%). В остальных возрастных группах вирусы гриппа B были обнаружены среди госпитализированных пациентов в ≤10% случаев.
В эпидемическом сезоне 2017–2018 гг. наблюдалась сочетанная циркуляция вирусов гриппа A(H1N1)pdm09, A(H3N2) и B. Вирусы гриппа A(H3N2) и гриппа В были более частыми причинами госпитализации во всех возрастных группах, причем наибольший процент госпитализации с первым из указанных подтипов гриппа отмечался среди пациентов 15–29 лет, со вторым – 30–64 лет. Это отличало данный эпидемический сезон от предыдущего и было связано со сменой линий гриппа B в циркуляции.
В сезоне 2018–2019 гг. одновременно циркулировали вирусы гриппа A(H1N1)pdm09 и A(H3N2), тогда как роль вирусов гриппа В была незначительной. Грипп A(H1N1)pdm09 был в числе основных причин госпитализации детей в возрасте от 0 до 15 лет, а вот грипп подтипа A(H3N2) преобладал у госпитализированных пациентов старше 15 лет, и вновь был ведущей причиной госпитализации у лиц старше 65 лет.
Последний из изученных эпидемических сезонов – 2019–2020 гг. – вновь характеризовался циркуляцией вирусов гриппа A(H1N1)pdm09 и В. У детей до года вирусы гриппа A(H1N1)pdm09 служили причиной госпитализации в 11,7% случаев, в то время как вирусы гриппа В лишь в 4,4%. В возрастной группе 1–4 года доля вируса гриппа A(H1N1)pdm09 была в два раза больше (19,7%) по сравнению вирусом гриппа В (11,9%), а в группе детей школьного возраста эти показатели были практически равными (18,1 и 19,4% соответственно). У госпитализированных молодых людей 15–30 лет грипп В выявляли в два раза чаще по сравнению с гриппом A(H1N1)pdm09, а у лиц среднего возраста – с равной частотой. В то же время среди пожилых регистрировали почти только грипп A(H1N1)pdm09.
Различия в детекции возбудителей острых респираторных инфекций (ОРИ) негриппозной природы среди госпитализированных детей и взрослых были выражены намного ярче. Лидирующей причиной госпитализации детей в возрасте до 1 года лет был респираторно-синцитиальный вирус – от 32,3 до 46,8% среди всех лабораторно подтвержденных случаев ОРИ. У детей в возрасте 1–4 года частота обнаружения респираторно-синцитиального вируса была несколько ниже – от 18,1 до 35,0%, а частота его обнаружения у детей предшкольного и школьного возраста резко снижалась и в большинстве сезонов не превышала 9%, за исключением 2015–2016 гг. В указанный сезон наблюдалась максимально интенсивная циркуляция респираторно-синцитиального вируса среди всех возрастных групп, в том числе и среди взрослых (12,5–15,2%) и людей старшего возраста (13,6%). В остальные сезоны частота регистрации респираторно-синцитиальной вирусной инфекции у взрослых была незначительной и не превышала 3–5% случаев, что хорошо согласуется с литературными данными о значимости этой инфекции для детей младшего возраста. Вторым по значимости этиологическим агентом как у детей, так и у взрослых были риновирусы (8–11% среди детей, 4–8% среди взрослых). Необходимо отметить важную роль метапневмовируса в заболеваемости детей 0–4 лет (встречался у 4–8% госпитализированных детей) и лиц старше 65 лет, включенных в исследование; при этом он выявлялся лишь у 1,5–2 % взрослых. Остальные вирусные возбудители встречались с низкой частотой и не имели выраженных возрастных особенностей распределения. Добавим, что весной 2020 г. в исследовании стал также обнаруживаться вирус SARS-CoV-2, который был обнаружен у 8,5% госпитализированных в возрасте от 30 до 64 лет и в 15,5% у лиц старше 65 лет на момент окончания эпидемического по гриппу сезона в конце апреля 2020 г. Основной причиной госпитализации указанных возрастных групп в этот эпидемический сезон были вирусы гриппа А и В, однако на момент снижения их активности лидирующей причиной госпитализации среди взрослых и особенно пациентов старше 65 лет стал возбудитель COVID-19.
За пятилетний период наблюдения в отделение реанимации и интенсивной терапии (ОРИТ) были госпитализированы 407 пациентов, большую часть из которых составили дети до 5 дет (62,9%; табл. 3). Лица старше 65 лет составили менее 5% от числа обследованных с ТОРИ, помещенных в ОРИТ.
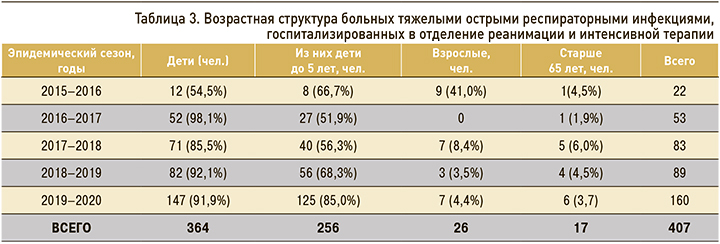
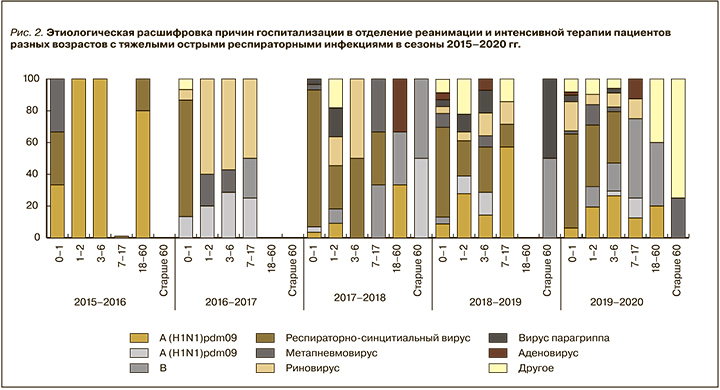
В связи с тем что большинство пациентов, госпитализированных в ОРИТ, были детьми младшего возраста, вирусы гриппа лишь в небольшом числе случаев являлись причиной развития ТОРИ, потребовавшей госпитализации в ОРИТ. Исключением был лишь сезон 2015–2016 гг., когда доминирующей причиной госпитализации в ОРИТ детей младшего возраста, детей других возрастов и взрослых был грипп A(H1N1)pdm09. Во все остальные сезоны ведущей причиной госпитализации в ОРИТ детей до одного года оставался респираторно-синцитиальный вирус, и, за исключением сезонов 2015–2016 и 2016–2017 гг., он же лидировал в этом плане среди детей в возрасте 1–6 лет. Эти данные полностью коррелируют с мировыми литературными данными о том, что респираторно-синцитиальная вирусная инфекция является ведущей причиной развития ТОРИ у детей раннего возраста. При этом у детей от 1 до 6 лет наряду с респираторно-синцитиальной вирусной инфекцией важную роль в развитии ТОРИ играла также риновирусная инфекция. В то же время у взрослых вирусными агентами, которые служили причиной развития ТОРИ, потребовавшей госпитализации в ОРИТ, в большинстве случаев выступали вирусы гриппа A(H1N1)pdm09 и В, и лишь в отдельных единичных случаях таковыми были аденовирусы и вирусы парагриппа (рис. 2). В некоторых случаях у взрослых пациентов этиология ТОРИ, приведших к госпитализации в ОРИТ, не была установлена.
ОБСУЖДЕНИЕ
Проведенное исследование было направлено на поиск особенностей этиологии ТОРИ у госпитализированных больных разного возраста. В результате анализа ИКБ госпитализированных пациентов за пять последовательных эпидемических сезонов установлено, что вирусы гриппа играли значимую роль в развитии ТОРИ, приведшей к госпитализации больных всех возрастных групп. При этом частота подтверждения гриппа у госпитализированных детей и взрослых варьировала от сезона к сезону, но в целом была сравнимой, а в отдельные сезоны (2015–2016 и 2019–2020) примерно равной. Вместе с тем, в соответствии в ранее опубликованными данными, в большинстве случаев причиной развития ТОРИ, повлекшей госпитализацию, был грипп A(H1N1)pdm09, который активно циркулировал на протяжении трех эпидемических сезонов из пяти, включенных в анализ. Именно этот подтип вирусов гриппа А наиболее часто обнаруживался среди возбудителей гриппа, вызвавших ТОРИ с последующей госпитализацией в ОРИТ. В сезоны со-циркуляции вирусов гриппа A(H1N1)pdm09 c вирусами гриппа A(H3N2) и В отмечен вклад этих возбудителей в госпитализацию лиц среднего и старшего возраста, что также согласуется с данными литературы [7].
Следует подчеркнуть, что вирусы гриппа В, традиционно считавшиеся возбудителями, которые вызывают инфекцию преимущественно у детей, обнаруживались среди госпитализированных пациентов всех возрастов. Это указывает на важность проведения госпитального мониторинга за возбудителями гриппа и их расшифровкой на типы и подтипы.
Вирусы ОРИ негриппозной этиологии (суммарно) регистрировались среди детей значительно чаще, чем у взрослых в течение всех исследованных эпидемических сезонов. При этом для детей младшего возраста основной причиной ТОРИ, ведущей в том числе к госпитализации в ОРИТ, был респираторно-синцитиальный вирус, тогда как вклад вирусов гриппа был менее значительным. Интересно, что респираторно-синцитиальный вирус обнаруживали не только среди детей: его доля также возрастала в возрастной группе старше 65 лет. Это также согласуется с данными, опубликованными ранее, и указывает на важность лабораторной расшифровки вирусной природы ОРИ. Несмотря на то что этиотропная терапия в отношении респираторно-синцитиальной вирусной инфекции разработана недостаточно, необходимо с особым вниманием относиться к госпитализированным пациентам младшей и старшей возрастных групп, у которых выявлен данный возбудитель, поскольку эта инфекция может приводить к развитию серьезных осложнений и летальным исходам в значительном проценте случаев. Так, по данным отдельных исследований, смертность от респираторно-синцитиальной вирусной инфекции детей первого года жизни превышает таковую от гриппа и может доходить до 37% у детей с отягощенным анамнезом или не имеющих доступ к высококвалифицированной медицинской помощи. Летальность людей старше 65 лет от респираторно-синцитиальной вирусной инфекции уступает только летальности, вызванной вирусами гриппа A(H3N2) [7]. Среди возможных осложнений этой инфекции наиболее опасным считается поражение легких с развитием дыхательной недостаточности, рецидивирующие эпизоды бронхообструкции, что может повлечь за собой развитие бронхиальной астмы [8].
Наряду с прочим проведенный анализ выявил существенную роль риновирусов как возбудителей ТОРИ среди детей и взрослых. Данные по риновирусной инфекции ограниченны и требуют дальнейшего молекулярно-эпидемиологического мониторинга, поскольку в последнее время появляется все больше свидетельств, что эти вирусы могут вызывать ОРИ не только легкой и средней степени тяжести у пациентов всех возрастов, часто выступая причиной микст-инфекций с развитием осложнений [9, 10].
ЗАКЛЮЧЕНИЕ
Представленные результаты качественно организованного госпитального мониторинга за ТОРИ с использованием современных методов диагностики позволили оценить роль вирусов гриппа и других патогенов в развитии ТОРИ и выявить значимость отдельных агентов, таких как респираторно-синцитиальный вирус и других, менее изученных возбудителей ОРВИ. Поддержание и развитие этой системы позволит охарактеризовать динамику циркуляции возбудителей гриппа и других ОРВИ в условиях пандемии COVID-19 и последующих за ней эпидемических сезонов, детально оценить клиническую картину вызванных ими заболеваний, в том числе при сочетанных инфекциях. В дальнейшем это создаст условия для выявления потенциальных маркеров тяжелого течения инфекции, разработки методов быстрой высокоточной мультиплексной диагностики наиболее значимых возбудителей ОРВИ и формирования рациональной стратегии терапии.
Расширение и углубление существующей в России инфраструктуры надзора за гриппом и ОРВИ, включая возбудитель COVID-19, повысит готовность страны к выявлению новых вариантных и потенциально пандемических респираторных патогенов, существенно улучшит качество краткосрочного прогнозирования предстоящих эпидемий и возможности отбора штаммов-кандидатов для введения в состав гриппозных вакцин. Раннее выявление и распознавание потенциально пандемического вируса на территории страны – реальная основа для проведения своевременных и адекватных противоэпидемических и профилактических мероприятий и снижения ущерба здоровью населения и экономике страны от пандемии известных или новых патогенов.



