ВВЕДЕНИЕ
В опубликованном в 2021 г. группой специалистов меморандуме «Необходимость усиления мер по диагностике и лечению хеликобактерной инфекции в России» [1] со ссылкой на отечественные результаты исследования Hp-EuReg приводятся данные о частоте использования в России различных по длительности схем антихеликобактерной терапии: 7-дневная схема – в 10,2%, 10-дневная – в 60,8%, 14-дневной – в 29% случаев. Проведенные еще ранее в нашей стране исследования показали, что у преобладающей части пациентов (63–69%) применялась 7- или 10-дневная тройная стандартная схема лечения (ингибитор протонной помпы + кларитромицин + амоксициллин) с эффективностью 59–64%. При этом даже в случае проведения 14-дневного курса терапии, как того требуют современные рекомендации, целевой уровень успешной эрадикации H. pylori не достигался примерно в 90%. В то же время в упомянутом документе приводятся данные одного крупного коммерческого учреждения с четкой организацией лечебно-диагностического процесса, где эрадикационная терапия была эффективна у 80–82% страдающих хеликобактериозом больных [1].
КОМПЛАЕНТНОСТЬ КАК СОСТАВЛЯЮЩАЯ ЭФФЕКТИВНОСТИ
Одной из основных причин недостаточной эффективности антихеликобактерной терапии, наблюдаемой в целом по стране, названа недостаточная подготовленность врачебного персонала, во многом обусловливающая невысокую комплаентность пациентов [1].
Считается, что качество медицинской услуги определяют как объективные, так и субъективные критерии. Объективная составляющая включает количественные показатели – снижение летальности, количество вылеченных пациентов, сокращение частоты рецидивов, повышение продолжительности жизни. Субъективная составляющая привязана к ожиданиям пациента, у которого назначенное лечение может вызывать отрицание, когда, по его представлениям, то или иное медицинское воздействие нецелесообразно, неэффективно или невыполнимо [2].
Отметим, что особую озабоченность вызывает отрицание необходимости эрадикационной аутотерапии со стороны пораженного хеликобактериозом медицинского персонала. Так, при выполненном обследовании врачей г. Читы выяснилось, что 71,4% из них инфицированы H. pylori (чаще всего специалисты молодого возраста), но только 78% инфицированных выразили готовность провести эрадикацию, а 20,4% начавших лечение не соблюдали режим терапии [3]. Как тут не вспомнить старое крылатое выражение «Врачу, исцелися сам!».
В российском законодательстве есть юридические предпосылки для повышения комплаентности пациентов. Так, Федеральный закон от 21.11.2011 № 323-ФЗ «Об основах охраны здоровья граждан в Российской Федерации» обязывает медицинских работников и руководителей медицинских организаций предоставлять при назначении курса лечения пациенту достоверную, полную информацию об используемых лекарственных препаратах и медицинских изделиях, в том числе сведения о наличии в обращении аналогичных лекарственных препаратов, медицинских изделий [4]. Практика показывает, что больные, хорошо информированные об особенностях своего заболевания и озабоченные состоянием собственного здоровья, демонстрируют высокую приверженность к лечебному процессу [5].
В связи с этим напомним, что принято выделять высокую и низкую комплаентность, показатели которой рассчитываются с помощью индекса, основанного на количестве используемых пациентом препаратов. Интересно, что, согласно исследованиям, в 30% случаев уровень комплаентности возрастает в процессе лечения, при этом, как свидетельствует практика, она обратно пропорциональна количеству таблеток, которые необходимо принимать пациенту [6].
Анализ низкой приверженности к лечению больных с хеликобактерной инфекцией показал, что среди значимых ее причин первые три места занимают высокая стоимость лекарств (78%), недостаточная информированность пациента (64%) и особенности характера больного (63%). В ряду незначимых факторов называются большая длительность терапии (83,0%), высокая кратность приема лекарств (75,5%), недоверие к врачу (72,0%). Вместе с тем было выявлено существенное положительное влияние на приверженность к терапии различных мер по информированию пациентов: при получении подробных сведений о своем заболевании, методах лечения и важности применения полной дозы препаратов, положительном влиянии эрадикации не только на улучшение здоровья в целом, но и на предотвращение рака желудка, при выдаче врачом специально разработанного информационного листа с основными положениями беседы и графиком приема препаратов больные принимали не менее 90% из назначенных врачом лекарственных средств [7].
К сожалению, политерапевтические схемы лечения хеликобактериоза предусматривают синхронный прием препаратов из нескольких фармгрупп, как правило, дважды в день; «к сожалению» потому, что зачастую такой режим приема не удобен для пациента и не всегда им соблюдается, что, конечно же, сказывается на результатах терапии.
Согласно зарубежным данным, полученным еще в начале XXI в., эффективность стандартной тройной схемы антихеликобактерной терапии у пациентов, получавших подробную консультацию фармацевта больничной аптеки, была значимо выше, чем у пациентов без консультирования (94,7 против 73,7%; p=0,02) [8]. Структура и содержание информационного листа, который предоставлялся пациентам первой группы в данном исследовании, приведены в таблице 1.

Важное место вопросам комплаенса отводится и в последних рекомендациях Всемирной организации здравоохранения (ВОЗ), посвященных эрадикационной терапии H. pylori. В соответствии с ними следует всегда сообщать пациентам, что успешная эрадикация зависит от соблюдения режима лечения, уделять время для консультирования и объяснения больному, как применять комплексную лекарственную терапию и предвидеть побочные эффекты, подчеркивать в беседе с ним необходимость завершения лечения; при этом письменная или графическая информация также может способствовать повышению комплаенса [9].
Несколько лет назад в одной из статей о различных аспектах антихеликобактерной терапии [10] мы уже касались практического удобства применения препарата Пилобакт® АМ, который представляет собой комбинированный набор помещенных в один стрип трех основных лекарственных средств для эрадикации H. pylori: омепразола (20 мг), кларитромицина (500 мг) и амоксициллина (500 мг). Каждый стрип, содержащий таблетки и капсулы набора, рассчитан на один день лечения (2 раза/сут) и состоит из двух частей: красной с надписью «Утро» и синей с надписью «Вечер» [10]. Удобство применения набора для эрадикации Пилобакт АМ способствует повышению приверженности пациента к терапии, тем самым увеличивая эффективность эрадикационной схемы первой линии до 97% [11].
Добавим, что при непереносимости препаратов группы пенициллина пациенту может быть назначен комбинированный набор Пилобакт®, включающий омепразол (20 мг), кларитромицин (250 мг) и вместо амоксициллина тинидазол (500 мг) [12].
В настоящее время Российское научное медицинское общество терапевтов (РНМОТ) и Научное общество гастроэнтерологов России (НОГР) завершают обсуждение Национальных рекомендаций по диагностике и лечению хеликобактериоза в России (7 Московских соглашений), где с целью увеличения эффективности проводимой терапии большое внимание уделяется именно повышению комплаентности больного [13].
Ядро эрадикационной схемы первой линии остается неизменным и включает ингибитор протонной помпы, кларитромицин (500 мг 2 раза/сут) и амоксициллин (1000 мг 2 раза/сут). Соответствующий алгоритм представлен на рисунке. Отметим, что каждый из компонентов этой схемы характеризуется доказанным высоким уровнем антихеликобактерной активности. Так, кларитромицин по этому параметру превосходит другие препараты группы макролидов [14], создает высокие концентрации в слизистой оболочке желудка, превышающие плазменные в 3–6 раз [15], обладает собственной противовоспалительной и иммуномодулирующей активностью [16, 17], разрушает матрикс бактериальных биопленок (активен в том числе против биопленки H. pylori) [18], потенцирует действие омепразола, обеспечивая необходимый для эрадикации уровень pH [19].
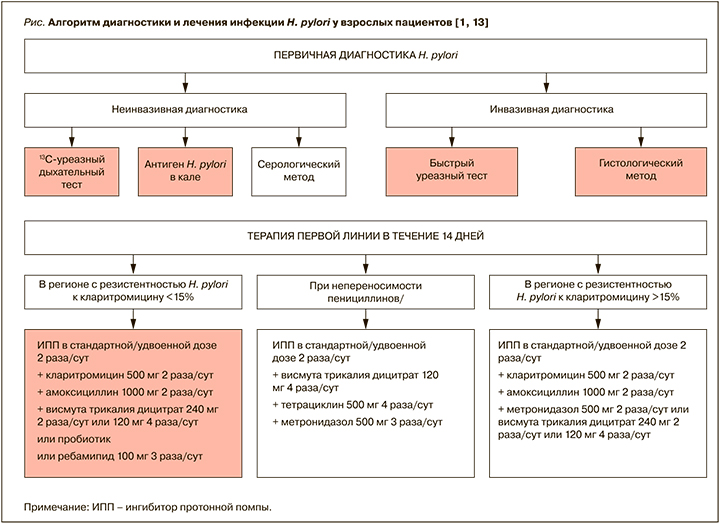
В свою очередь, амоксициллин обладает быстрым бактерицидным действием на H. pylori и практически не приводит к формированию резистентных штаммов (не более 1%) [20, 21]. Здесь следует подчеркнуть, что H. pylori не вырабатывает β-лактамазы, поэтому назначение защищенных аминопенициллинов (амоксициллин + клавулановая кислота) нецелесообразно; это позволяет исключить риски гепатотоксических эффектов со стороны клавулановой кислоты [22].
Что же касается омепразола, то это единственный на сегодня ингибитор протонной помпы, вошедший в составленный ВОЗ перечень незаменимых лекарственных средств по показанию эрадикационная терапия H. pylori [23]. Особенности фармакокинетики омепразола позволяют в разы увеличить концентрацию кларитромицина в слизи и тканях желудка [19]. И амоксициллин, и кларитромицин, и омепразол производства компании Sun Pharma, входящие в состав набора для эрадикации Пилобакт® АМ, зарегистрированы в Orange Book FDA [24]. Обратим внимание, что использование комбинированных наборов Пилобакт® АМ и Пилобакт®, создающих условия для высокой приверженности пациентов к лечению, не означает отказа от параллельного применения препаратов висмута трикалия дицитрата и различных пробиотиков.
РОЛЬ БИОТИЧЕСКОЙ ТЕРАПИИ ПРИ ХЕЛИБАКТЕРИОЗЕ
Следует также отдельно остановиться на имеющееся в Алгоритмах положение об обязательном назначении при хеликобактериозе биотической терапии, в данном случае пробиотиков, что соответствует рекомендациям Всемирной гастроэнтерологической организации (табл. 2) [25].
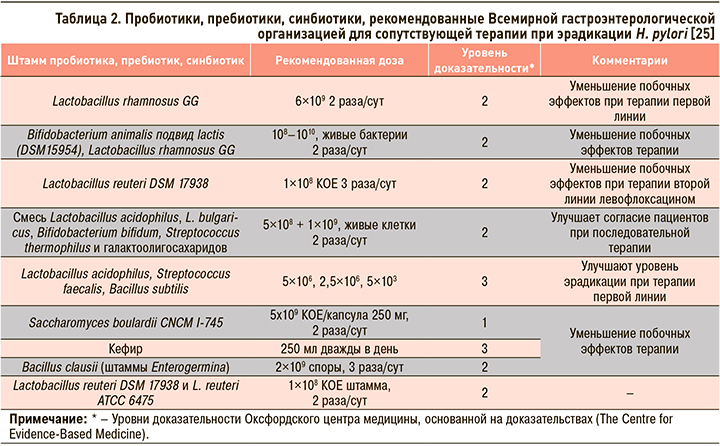
Исходя из этого прием антихеликобактерной комбинации Пилобакт® АМ может быть дополнен применением комбинированного синбиотика Флориоза®, содержащего 3 млрд KOE трех фено- и генотипически классифицируемых штаммов живых бактерий: Bifidumbacterium lactis B l-04, Lactobacillus rhamnosus Lr-32 и Lactobacillus acidophilus La-14 [26]. Отметим, что в рекомендациях Всемирной гастроэнтерологической организации Lactobacillus acidophilus указан как пробиотик, «улучшающий согласие пациентов при последовательной терапии» и «улучшающий уровень эрадикации при терапии первой линии» [25].
Высокое качество синбиотика Флориоза® гарантировано тем, что входящие в него штаммы имеют «статус квалифицированной презумпции безопасности» Европейского агентства по безопасности продуктов питания QPS (Qualified Presumption of Safety), являются кислото-, желче- и пепсино-устойчивыми и не нуждаются в специальной защите кишечнорастворимой оболочкой. Такая комбинация штаммов позволяет нормализовать микрофлору не только верхних отделов желудочно-кишечного тракта и полости рта (лактобактерии), но и толстой кишки (бифидобактерии), что представляется чрезвычайно важным для профилактики и коррекции дисбиоза, нередко развивающегося вследствие целевой антихеликобактерной антибиотической нагрузки [27]. Биокомплекс повышает адгезивность корректирующих микроорганизмов к слизистой оболочке, обладает способностью корригировать иммуномодуляцию и не имеет потенциала переноса устойчивости к антибиотикам.
Синбиотик Флориоза® имеет в своем составе также известный пребиотик инулин (800 мг), который не только способствует увеличению количества полезных для организма бифидо- и лактобактерий, всасыванию ионов кальция и магния, необходимого для осуществления кишечной моторики бутирата, снижению рН и ослаблению метеоризма, но и оказывает системное воздействие, способствуя снижению уровня триглицеридов, гипергликемии и избыточной массы тела.
Помимо инулина, в состав синбиотика Флориоза® включены витамины группы В – В1 (1,1 мг), В2 (1,4 мг), В6 (1,4 мг) и В12 (2,5 мкг). Эти витамины считаются нейротропными, так как оказывают метаболическое воздействие на аксональный транспорт и процессы миелинизации в периферических нервных волокнах за счет участия в метаболизме гамма-аминомасляной кислоты и серотонина [28]. При дисбиозе часто наблюдается дефицит витаминов группы В.
Возвращаясь к вопросу о достижении и поддержании комплаентности, необходимо указать на то, что синбиотик Флориоза® выпускается в виде саше для приема всего 1 раз/сут.
ЗАКЛЮЧЕНИЕ
Достижение комплаентности помогает добиться значительного повышения эффективности эрадикационной антихеликобактерной терапии. После лечения антибиотиками целенаправленная восстановительная бактериотерапия помогает определить будущие стратегии улучшения результатов в отношении здоровья, возникающих в результате нарушения микробиоты.



