В настоящее время сердечно-сосудистые заболевания играют решающую роль в динамике общей смертности в России [1]. Хирургический метод прочно занял свое место в лечении больных ишемической болезнью сердца (ИБС): уже более 30 лет коронарное шунтирование (КШ) является наиболее часто выполняемой хирургической операцией во многих клиниках России и за рубежом [2, 3].
Основные задачи операции КШ — восстановление нормального функционального состояния пациентов, повышение качества жизни, а также возобновление профессиональной деятельности [4]. Однако, несмотря на улучшение клинического состояния большинства оперированных, качество жизни и показатели трудоспособности после КШ у отдельных больных не улучшаются [5, 6].
Больные ИБС, подвергнутые хирургическому лечению, как правило, находятся в расцвете сил, и их способность вернуться к работе и активно жить имеет огромное значение как для них самих, так и для общества в целом. Согласно определению Всемирной организации здравоохранения, «…реабилитация представляет собой всеобъемлющее и скоординированное применение медицинских, социальных, образовательных и профессиональных мер по адаптации больного к новой жизни и оказанию помощи в получении наилучшей физической подготовки» [7]. Возвращение на работу воспринимается как маркер эффективности реабилитации.
Основными факторами, определяющими результаты медико-социальной экспертизы (МСЭ), являются клинико-функциональные, социально-бытовые и психологические [8].
Условия направления пациента на МСЭ указаны в постановлении Правительства РФ от 20.02.2006 г. № 95 «…после проведения необходимых диагностических, лечебных и реабилитационных мероприятий». В приказе Минздравсоцразвития России от 01.08.07 № 514 «О порядке выдачи медицинскими организациями листков нетрудоспособности» говорится о том, что по решению врачебной комиссии при благоприятном клиническом и трудовом прогнозе листок нетрудоспособности пациенту может быть выдан в установленном порядке до дня восстановления трудоспособности, сроком до 10 мес.
 Удельный вес ИБС среди болезней системы кровообращения в Кемеровской области остается относительно стабильным и составляет 40—41%. По базе данных федерального бюро МСЭ в Кемеровской области с 2007 по 2009 г. отмечается снижение числа впервые признанных инвалидами вследствие ИБС. Так, в 2007 г. оно составляло 6563 человек, в 2008 г. — 5776, в 2009 г. — 4266 (снижение на 35%). Данные же по инвалидности после выполнения КШ отсутствуют. К сожалению, в России имеются лишь единичные посвященные данной проблеме работы, отсутствуют регистры, нет крупных исследований. При этом в существующих единичных работах отсутствуют данные о числе проанализированных пациентов [9].
Удельный вес ИБС среди болезней системы кровообращения в Кемеровской области остается относительно стабильным и составляет 40—41%. По базе данных федерального бюро МСЭ в Кемеровской области с 2007 по 2009 г. отмечается снижение числа впервые признанных инвалидами вследствие ИБС. Так, в 2007 г. оно составляло 6563 человек, в 2008 г. — 5776, в 2009 г. — 4266 (снижение на 35%). Данные же по инвалидности после выполнения КШ отсутствуют. К сожалению, в России имеются лишь единичные посвященные данной проблеме работы, отсутствуют регистры, нет крупных исследований. При этом в существующих единичных работах отсутствуют данные о числе проанализированных пациентов [9].
В связи с изложенным целью исследования явилась оценка факторов, влияющих на принятие решения о стойкой утрате трудоспособности у пациентов после КШ.
Материл и методы
Методом сплошной выборки (регистровое исследование) обследованы 427 пациентов трудоспособного возраста с ИБС, подвергшихся КШ в 2009 г. в НИИ комплексных проблем сердечно-сосудистых заболеваний (НИИ КПССЗ).
Критериями включения в исследование были направление на КШ и добровольное информированное согласие пациента.
Критериями исключения были: пенсионный возраст у мужчин – старше 60 лет, у женщин – старше 55 лет; смерть в интра- и послеоперационном периоде; инвалидность до КШ по другим заболеваниям.
Все исследования с участием пациентов соответствовали этическим стандартам биоэтического комитета, разработанным в соответствии с Хельсинкской декларацией Всемирной медицинской ассоциации «Этические принципы проведения научных медицинских исследований с участием человека». Протокол исследования одобрен локальным Этическим комитетом НИИ КПССЗ СО РАМН.
Этапы исследования: I — предоперационный; оценивался по историям болезни стационарного этапа, амбулаторным картам; II — первое после КШ освидетельствование в учреждении МСЭ с оценкой клинико-функциональных показателей (через 3—4 мес после КШ). Оценивались клиническое состояние пациента, результаты инструментальных обследований по данным регистра, амбулаторным картам, по актам первичного освидетельствования с сопоставлением данных амбулаторных карт или направлений на МСЭ с результатами осмотра специалистами нашего центра (в рамках регистра НИИ).
Для статистического анализа использовали программу Statistica 6.0. Результаты представлены в виде M±SD, где M — среднее значение, SD — стандартное отклонение. Анализ таблиц сопряженности проводили с использованием критерия Пирсона (χ2). Для выбора факторов, влияющих на констатацию у пациентов после КШ инвалидности, применяли регрессионный анализ в виде бинарной логистической регрессии. Для построения бинарной логистической модели использовали статистический пакет SPSS 17, модуль Binary logistic regression, пошаговый метод Forward LR (метод пошагового включения на основе максимального правдоподобия). Учитывали факторы, значения регрессионных коэффициентов которых статистически значимо отличаются от нуля (р<0,05).
Результаты
Клинико-анамнестическая характеристика обследованных пациентов представлена в табл. 1.
До проведения КШ 167 (39%) больных являлись инвалидами, из них I группа инвалидности была определена у 2 (1%), II группа — у 102 (61%), III группа — у 63 (38%). Основная причина инвалидности была расценена как «общее заболевание». Из 260 пациентов, не являющихся инвалидами на момент проведения КШ, впервые были направлены на МСЭ в первый год после КШ 114 (44%). Со дня операции до даты освидетельствования в учреждении МСЭ в среднем проходило всего 136,5±99,3 дня.
Из 114 пациентов, направленных на МСЭ, только у 5 (4%) не определена группа инвалидности, 43 (38%) признаны инвалидами III группы, 66 (58%) — II группы. Таким образом, после КШ на 26% уменьшилось число пациентов, признанных трудоспособными, а именно, признаны инвалидами 276 (65%) против 167 (39%), являвшихся инвалидами до операции. Вернулся к работе в течение года после операции всего 151 (35%) пациент.
В последующем все пациенты трудоспособного возраста были разделены на 2 группы: признанные инвалидами при первичном освидетельствовании после КШ и не направлявшиеся на МСЭ. Проведен сравнительный анализ этих групп по показателям, которыми должно мотивироваться определение инвалидности. Оказалось, что средний возраст больных в сравниваемых группах достоверно не различался (52,3±4,3 и 53,1±4,2 года соответственно; p<0,05). По основной профессии в обеих группах пациентов преобладали лица квалифицированного труда: 69,2 и 76,8% соответственно.
Различия в анализируемых группах выявлены при анализе распределения пациентов по месту жительства. В группе пациентов без инвалидности оказалось 44 (30%) жителей Кемерово, 45 (31%) — Новокузнецка и 57 (39%) — из других населенных пунктов Кузбасса. В группе впервые признанных инвалидами 77 (71%) были жителями других населенных пунктов Кузбасса, 12 (11%) кемеровчан, 20 (18%) жителей Новокузнецка. Представленный факт прежде всего свидетельствует об отсутствии единых критериев оценки трудоспособности на различных территориях области.
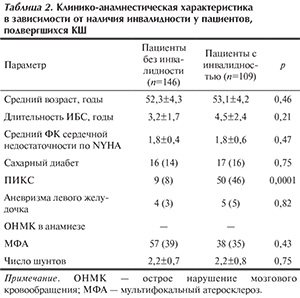
При анализе клинико-анамнестических показателей, которые могли бы повлиять на определение инвалидности (наличие аневризмы сердца, выраженной хронической сердечной недостаточности, наличие тяжелых сопутствующих заболеваний — сахарного диабета, острого нарушения мозгового кровообращения, наличие сопутствующего мультифокального атеросклероза), оказалось, что в группе пациентов без инвалидности имелись различия только по частоте выявления постинфарктного кардиосклероза: он встречался достоверно реже, чем у пациентов с инвалидностью (p=0,0001). По другим показателям достоверных различий не отмечалось (табл. 2).
Анализ послеоперационных осложнений показал, что пациенты обеих групп достоверно не различались по частоте развития фибрилляции предсердий (p=0,40), интраоперационного инфаркта миокарда (p=0,91), полиорганной недостаточности (p=0,61), острой почечной недостаточности (p=0,61), послеоперационного гидроторакса (p=0,49).
При анализе функционального класса (ФК) стенокардии по актам МСЭ оказалось, что среди впервые признанных инвалидами 23 (21%) пациента были без стенокардии, с I ФК — 8 (7%) пациентов, со II ФК — 50 (46%) и с III ФК — 28 (26%).
Динамика среднего ФК стенокардии у пациентов, подвергшихся КШ, продемонстрировала, что средний ФК стенокардии у впервые направленных на МСЭ (по данным актов освидетельствования) уменьшился с 2,5±0,4 до 1,7±0,3, т.е. на 32% (p=0,0001). При детальном анализе оказалось, что среди пациентов с наличием в направительном диагнозе стенокардии только у 16% в актах освидетельствования был описан коронарный болевой синдром. Сопоставление данных амбулаторных карт или направлений на МСЭ с результатами осмотров пациентов специалистами нашего центра (в рамках регистра НИИ) показало, что у 93 (85%) пациентов стенокардия отсутствовала, у 4 (4%) была стенокардия I ФК, у 11 (10%) — II ФК, у 1 (1%) — III ФК. По результатам наблюдения специалистами нашего учреждения средний ФК стенокардии уменьшился с 2,5±0,4 до 0,3±0,2, т.е. на 88% (p=0,0001). Таким образом, амбулаторные врачи не готовы менять в послеоперационном периоде исходные диагнозы. «Клеймо» стенокардии остается в медицинской документации и после выполнения пациенту хирургического вмешательства.
 В сравниваемых группах не отмечено достоверных различий и по ФК сердечной недостаточности по классификации Нью-Йоркской ассоциации сердца (NYHA), оцененной через 4 мес после КШ (p=0,82), а также по показателям внутрисердечной гемодинамики. Фракция выброса левого желудочка у пациентов с инвалидностью и без нее достоверно не различалась (53,6±8,7 и 54,4±7,8% соответственно; p=0,76). Кроме того, эхокардиография была проведена только у 58 (53%) пациентов, обратившихся на МСЭ. Оценка толерантности к физической нагрузке (ТФН), являющаяся необходимым условием определения ФК стенокардии (в частности, велоэргометрическая проба), проведена в группе пациентов без инвалидности только у 38 (26%), в группе с инвалидностью — у 32 (30%). Обращает внимание, что признаки скрытой коронарной недостаточности выявлены в группе пациентов с инвалидностью только у 4 (4%), частая желудочковая экстрасистолия — у 2 (2%). По уровню ТФН сравниваемые группы достоверно не различались: так, у пациентов без инвалидности ТФН соответствовала 80,5±17,6 Вт, а у пациентов с инвалидностью — 85,0±19,4 Вт (p=0,33). У пациентов с инвалидностью из всех проведенных велоэргометрических проб 19 (58%) оценены в раннем послеоперационном периоде (на санаторном этапе реабилитации).
В сравниваемых группах не отмечено достоверных различий и по ФК сердечной недостаточности по классификации Нью-Йоркской ассоциации сердца (NYHA), оцененной через 4 мес после КШ (p=0,82), а также по показателям внутрисердечной гемодинамики. Фракция выброса левого желудочка у пациентов с инвалидностью и без нее достоверно не различалась (53,6±8,7 и 54,4±7,8% соответственно; p=0,76). Кроме того, эхокардиография была проведена только у 58 (53%) пациентов, обратившихся на МСЭ. Оценка толерантности к физической нагрузке (ТФН), являющаяся необходимым условием определения ФК стенокардии (в частности, велоэргометрическая проба), проведена в группе пациентов без инвалидности только у 38 (26%), в группе с инвалидностью — у 32 (30%). Обращает внимание, что признаки скрытой коронарной недостаточности выявлены в группе пациентов с инвалидностью только у 4 (4%), частая желудочковая экстрасистолия — у 2 (2%). По уровню ТФН сравниваемые группы достоверно не различались: так, у пациентов без инвалидности ТФН соответствовала 80,5±17,6 Вт, а у пациентов с инвалидностью — 85,0±19,4 Вт (p=0,33). У пациентов с инвалидностью из всех проведенных велоэргометрических проб 19 (58%) оценены в раннем послеоперационном периоде (на санаторном этапе реабилитации).
Суточное мониторирование электрокардиограммы выполнено в группе без инвалидности только у 38 (26%) пациентов и в группе с инвалидностью — у 37 (34%). В группе пациентов с инвалидностью только у 3 (8%) выявлены признаки коронарной недостаточности. При сравнительном анализе оказалось, что по частоте выявления желудочковых нарушений ритма высоких градаций (p=0,51) и по наличию коронарной недостаточности (p=0,76) достоверных различий в сравниваемых группах не было. Таким образом, оценка трудоспособности не была основана на объективных критериях у большинства пациентов.
Для выбора факторов, влияющих на определение у пациентов после КШ инвалидности, мы применяли регрессионный анализ в виде бинарной логистической регрессии. В качестве группы факторов, предположительно влияющих на определение инвалидности, были отобраны социальные и клинические. При выборе наиболее значимых факторов, влияющих на определение инвалидности, с применением пошаговой логистической регрессии (LR) методом Forward [10] сделан вывод о том, что наиболее значимо на установление инвалидности влияют наличие ее у больного до операции (p=0,0001), место жительства пациента (проживание пациента не в крупных городах) (p=0,0001), а также категория труда пациента (наиболее сильно на определение инвалидности влияет принадлежность больного к квалифицированной категории труда, наименьшее отношение — к высококвалифицированной) (p=0,006). Качество прогностической модели для определения инвалидности после КШ: чувствительность ROC-модели составила 74,3%, специфичность — 82,8%, площадь под кривой — 0,874.
Обсуждение
Большие материальные затраты на каждую операцию КШ и постоянное увеличение числа ежегодно проводимых вмешательств являются тяжелым экономическим бременем для общества [11]. Эта ноша была бы значительно легче, если бы стало возможным возвратить большинство оперированных пациентов в трудовую жизнь [12]. Процент возвращения пациентов к труду различается по всему миру в силу многих факторов — таких, как различные системы страхования пациентов, условия на рынке труда, экономическая ситуация в стране [13]. Так, в исследовании, проведенном в Финляндии с участием 570 пациентов, подвергшихся КШ, установлено, что вернулись к работе 75% из них. В исследовании, проведенном австралийскими учеными с участием 2500 пациентов, подвергшихся КШ, выяснилось, что число трудоспособных пациентов сократилось с 56% перед аортокоронарным шунтированием до 42% в следующем после операции году. Причем возвращение к труду работников профессий «голубых воротничков» было значительно ниже, чем у работников профессий «белых воротничков» (46% против 29%; р<0,001). По результатам исследования PERISCOP, число трудоспособных пациентов в первый год после КШ составило 67,5% [14]. Кроме того, значимыми факторами для возвращения к работе являлись молодой возраст, наличие работы перед операцией, время ожидания хирургического вмешательства (период менее 3 мес увеличивал частоту возвращения к труду), отсутствие клинических симптомов, экономический статус больного, периоперационные осложнения. Ряд исследований предоставляют доказательства того, что реабилитация повышает шансы возвращения больного к работе [15, 16]. Результаты нашего исследования оказались неутешительными — высока распространенность инвалидности у пациентов трудоспособного возраста до проведения КШ (39%) с преобладанием II группы инвалидности (61%). Более того, число больных, занятых на работе после КШ, сокращается по сравнению с дооперационным уровнем на 26%, несмотря на несомненное улучшение соматического статуса. КШ приводило к росту частоты первичного выхода на инвалидность с определением чаще II группы. Отсутствует связь между заключениями МСЭ об утрате стойкой трудоспособности с послеоперационной динамикой клинико-функциональных показателей. При определении стойкой нетрудоспособности отсутствует объективная оценка степени функциональных нарушений. Трудоспособность пациентов, подвергшихся КШ, не зависит от медицинских показателей: наиболее значимыми факторами явились место проживания, наличие инвалидности до КШ, категория труда пациента.
Заключение
Несмотря на то что хирургическое лечение является эффективным реабилитирующим фактором, у большинства больных после коронарного шунтирования при освидетельствовании в учреждениях медико-социальной экспертизы определяют необоснованно низкую степень восстановления трудоспособности и высокий уровень инвалидности.
Таким образом, само по себе кардиохирургическое вмешательство служит показанием для установления II или III групп инвалидности. Возможными причинами этого являются неполный объем обследования пациентов, направленных на медико-социальную экспертизу; отсутствие связи между функциональным классом стенокардии и истинной клинической картиной данного синдрома; отсутствие объективных критериев наличия ишемии миокарда и толерантности к физической нагрузке; наличие в периоперационном периоде «застывших» диагнозов; несвоевременное направление на медико-социальную экспертизу, которое может быть объяснено долгим периодом ожидания операции, что также сопровождается наличием листа временной нетрудоспособности.
Представленные данные должны стать основой для формирования эффективной системы оценки трудоспособности и реабилитации больных после коронарного шунтирования.



