Констриктивный (сдавливающий) перикардит (КП) обычно характеризуется уплотнением, утолщением листков перикарда, иногда их ретракцией и (не всегда) облитерацией его полости, нередко с кальцификацией перикарда и формированием так называемого панцирного сердца [1]. При КП утолщенная и плотная капсула ограничивает объем диастолического наполнения, развивается гиподиастолия и возникают стойкие гемодинамические нарушения.
КП — редкое заболевание. Его распространенность изменчива и зависит, главным образом, от заболеваемости туберкулезом, геморрагическими синдромами, а также частоты травм и ранений. Болеют преимущественно мужчины в возрасте 20—50 лет, что составляет 50—80% всех больных с КП [2].
КП, как правило, является исходом острого или хронического экссудативного перикардита. Среди установленных этиологических факторов туберкулез занимает ведущее место и встречается более чем у 50% больных. К другим наиболее известным причинам относятся ранения и травмы сердца (10%), стрептококковая инфекция (5—10%) [3]. В настоящее время отмечается рост числа случаев КП, связанного с операциями на открытом сердце. Диффузные заболевания соединительной ткани, хроническая почечная недостаточность при лечении хроническим гемодиализом, вирусная инфекция, злокачественные опухоли и радиационное облучение относятся к более редким этиологическим факторам [4].
Больные с КП могут предъявлять жалобы на повышенную утомляемость, периферические отеки, одышку. Обычно между начальным воспалительным процессом в перикарде и появлением признаков констрикции проходит длительный период (2—5 лет и более). Как проявление декомпенсации кровообращения у больных появляются гепатомегалия, асцит и плевральный выпот [5]. Диагностический алгоритм при КП складывается из последовательного выявления симптомов, обусловленных гемодинамическими изменениями вследствие сдавления сердца, и оценки данных таких инструментальных методов исследования как эхокардиография (ЭхоКГ), рентгенография грудной клетки и компьютерная томография (КТ) [6]. Бактериологические и гистологические методы используются с целью определения этиологии заболевания, однако на практике в 50—80% случаев его причина остается неуточненной.
Дифференциальную диагностику КП следует проводить с рестриктивной кардиомиопатией, воспалительными заболеваниями миокарда, кардиосклерозом, в том числе постинфарктным, тромбоэмболией легочной артерии, инфарктом правого желудочка, циррозом печени, так называемым опережающим асцитом, хронической обструктивной болезнью легких [2, 3].
Далее представлено клиническое наблюдение пациента с КП, лечившегося в нашей больнице.
Больной З., 39 лет поступил в терапевтическое отделение ФГУ ЦКБ с поликлиникой УД Президента РФ 29.10.10 с предположительным диагнозом миокардит.
При поступлении основными жалобами пациента были одышка при физической нагрузке, сухой кашель и повышение температуры тела (чередование высокой температуры до 38,5 °С и субфебрильной).
История заболевания: считал себя больным с сентября 2010 г., когда поднялась температура тела до 38,5 °С и стала нарастать одышка, что послужило причиной для госпитализации в одну из больниц Москвы. В стационаре по результатам компьютерной томографии (КТ) выявлены двусторонний умеренный гидроторакс и КП. В связи с подозрением на правостороннюю пневмонию получал антибактериальную терапию. Был выписан из больницы с клиническим улучшением.
В октябре вновь отмечался подъем температуры до 39,0 °С, стала нарастать одышка при физической нагрузке. С момента заболевания похудел на 8 кг. С диагнозом миокардит был госпитализирован в ЦКБ.
Из анамнеза известно, что в детском возрасте отмечались длительный субфебрилитет неясной этиологии, частые простудные заболевания. Зимой 2008 г. больной попал в автомобильную аварию. Получил очень сильный удар грудной клетки о руль. Хотя пациент был одет в шубу, в месте удара сформировалась ограниченная подкожная гематома, болей при дыхании не возникало. За медицинской помощью не обращался.
При поступлении в стационар наблюдался подъем температуры до 38,5 °С; без назначения антибактериальной терапии температура самостоятельно снизилась к вечеру. Одышка не нарастала.
При осмотре состояние относительно удовлетворительное. Кожные покровы бледные; вены шеи набухшие, пульсирующие. Пастозность голеней и стоп. Периферические лимфатические узлы (ЛУ) не увеличены. Границы легких в пределах нормы. При аускультации тоны сердца приглушены. Частота сердечных сокращений (ЧСС) 76 уд/мин. Артериальное давление 110/70 мм рт.ст. Живот мягкий, при пальпации безболезненный. Печень не увеличена. Селезенка не пальпируется. Стул в норме. Дизурических явлений нет.
Обращал внимание неправильный характер температурной кривой — с подъемами до субфебрильной в середине дня.
При поступлении в клиническом анализе крови отмечен лейкоцитоз (13,8・109/л, при норме до 8,8・109/л), нейтрофилез (7,0・109/л, при норме до 5,9・109/л), тромбоцитопения (159・109/л при норме от 180・109/л), остальные показатели в пределах нормы. При динамическом наблюдении в клиническом анализе крови за первые 2 нед лечения количество лейкоцитов снизились до нормы без антибактериальной терапии.
Биохимический анализ крови, анализ мочи в пределах нормы.
При иммунологическом исследовании крови отмечалось повышение уровня С-реактивного белка (35,8 мг/л при норме до 1 мг/л) и иммуноглобулина A (3,92 г/л при норме до 3,39 г/л).
Пациент осмотрен инфекционистом, фтизиатром, однако генез фебрильной лихорадки оставался неясным.
Для уточнения этиологии КП проводилось бактериологическое и серологическое исследование крови. Рост микрофлоры не получен, среды остались стерильными; результаты исследования крови на микоплазму, хламидии, токсоплазмоз, энтеровирусы, иерсиниоз также отрицательные. Поиск онкологического заболевания результатов не дал.
По данным рентгенографии грудной клетки, легочные поля без «свежих» очаговых и инфильтративных теней с умеренно выраженным пневмосклерозом. Корни легких не расширены. Сердце с нерезким увеличением левого желудочка (ЛЖ), «талия» сердца сглажена. Обращало внимание склерозирование листков перикарда. Аорта без особенностей (рис. 1).
При ультразвуковом исследовании брюшной полости, почек выявлены незначительная гепатомегалия, признаки диффузных изменений печени, инфильтрации поджелудочной железы.
На электрокардиограмме (ЭКГ) при поступлении синусовый ритм, снижение вольтажа комплекса QRS в большинстве отведений, признаки перегрузки обоих предсердий, изменения миокарда распространенного характера в виде инверсии зубцов Т в большинстве отведений (рис. 2). ЭКГ с похожими изменениями была зарегистрирована у больного при первом обращении в поликлинику в 2007 г., еще до автомобильной травмы.
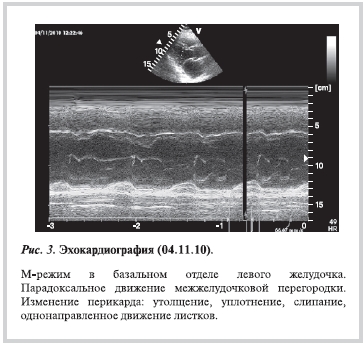
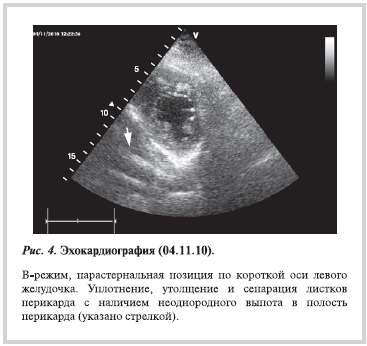
При эхокардиографии (ЭхоКГ) от 04.11.10 выявлены изменения перикарда — утолщение, уплотнение, слипание, однонаправленное движение листков перикарда. Изменение параметров внутрисердечного кровотока в зависимости от фаз дыхания. Увеличение давления в правых камерах сердца (значительное расширение нижней полой вены в отсутствие ее реакции на фазы дыхания, парадоксальное движение межжелудочковой перегородки, выбухание в сторону левого предсердия межпредсердной перегородки). Относительное уменьшение размеров правого желудочка со снижением его систолической функции и изменением конфигурации (свободная стенка правого желудочка обращена выпуклостью в полость правого желудочка и малоподвижна), глобальная сократимость ЛЖ не снижена, фракция выброса (ФВ) ЛЖ 60%. Соотношение камер сердца изменено в пользу предсердий. Результаты исследования позволяют предположить наличие у пациента КП (рис. 3, 4; рис. 5, а, см. цветную вклейку).
Мультиспиральная КТ (МСКТ) грудной полости: картина КП («панцирное сердце») с наличием осумкованной жидкости в полости перикарда. Умеренно выраженный двусторонний гидроторакс, количественное увеличение внутригрудных ЛУ (рис. 6). На МСКТ брюшной полости отмечалась картина количественного и объемного увеличения ЛУ в воротах печени и паракавально. Количественное увеличение парааортальных и брыжеечных ЛУ. Скопление минимального количества жидкости в брюшной полости и малом тазу.
По результатам обследования у пациента констатирована клиническая картина рецидивирующего адгезивного перикардита, верифицированного результатами инструментальных исследований. Нельзя исключить начало заболевания в детском возрасте, когда отмечался длительный субфебрилитет. Описанные изменения ЭКГ отмечались в течение последних 3 лет. Изменения брюшной полости дают основания предположить специфический полисерозит в стадии очередного обострения.
17.11.10 пациенту была выполнена перикардэктомия. При ревизии обнаружены выраженное изменение перикарда по типу КП и утолщение эпикарда: перикард с множественными включениями кальция толщиной 5—8 мм. Эпикард белесоватого цвета, плотный, существенно ограничивающий движения стенки сердца, кальцинированный на всем протяжении и спаянный с эпикардом. Выполнен полный кардиолиз, перикардэктомия перед ней и боковых зон, ограниченных диафрагмальными нервами, а также субтотальное удаление кальцинированного эпикарда. Из полости перикарда удалено около 50 мл сливкообразного выпота (выпот воспалительного характера, микобактерии туберкулеза не обнаружены). После выполненных манипуляций отмечены улучшение сокращений всех отделов сердца, увеличение сократительной способности сердца (по результатам измерений центральной гемодинамики).
В послеоперационном периоде состояние пациента значительно улучшилось, отмечалось полное исчезновение одышки. Однако в течение недели наблюдалось повышение температуры тела до 38,5 °С с последующей ее нормализацией на фоне антибактериальной терапии.
07.12.10 больному проведена повторная ЭхоКГ, при которой отмечались улучшение сократимости ЛЖ (увеличение ФВ ЛЖ с 60 до 65%) с увеличением амплитуды движения его стенок, отсутствие признаков сдавления камер и уменьшение признаков перегрузки правых отделов сердца. Нормализовалось движение межжелудочковой перегородки, уменьшились размеры правого предсердия (рис. 5, б, см. цветную вклейку).
При повторной консультации фтизиатра прямых данных, подтверждающих туберкулезную природу заболевания не получено. Однако по характеру поражения сердца, выявленного при хирургическом вмешательстве, и в отсутствие результатов бактериологического исследования перикардиальной жидкости на микобактерии туберкулеза (длительность исследования до 3 мес) показано проведение терапии ex juvantibus препаратами с противотуберкулезным эффектом (таваник 500 мг 1 раз в сутки в течение 1 мес, изониазид 0,3 г 2 раза в сутки в течение 2 мес). Отправлены анализы крови в бактериологическую лабораторию Института туберкулеза (на исследование фактора некроза опухоли и γ-интерферона).
Спустя 3 нед после операции пациент выписан в удовлетворительном состоянии под наблюдение врача поликлиники. За время лечения пациент прибавил в весе 3 кг. Диагноз при выписке: метатуберкулезный КП. Состояние после резекции перикарда от 17.11.10.
Через 1,5 мес пациент был приглашен для повторного обследования. С момента операции самочувствие улучшилось, эпизоды подъема температуры тела, одышка и отеки отсутствовали. При осмотре цвет кожных покровов обычной окраски, набухания вен шеи, пастозности голеней и стоп нет.
Получены следующие данные обследования: общий анализ крови, биохимический анализ крови, общий анализ мочи — в пределах нормы.
На ЭКГ от 19.01.11 сохранялись признаки перегрузки обоих предсердий. Изменения миокарда распространенного характера (рис. 7). При сравнении с ЭКГ от ноября 2010 г. обращает внимание увеличение вольтажа желудочковых комплексов в большинстве отведениях и уменьшение глубины отрицательных зубцов Т в стандартных отведениях.
При ЭхоКГ существенной динамики в размерах камер сердца, локальной и глобальной сократимости ЛЖ и правого желудочка по сравнению с исследованием от 07.12.10 (после операции) не выявлено.
По данным МСКТ грудной и брюшной полостей отмечалась заметная положительная динамика — явления полисерозита практически не определялись (за исключением минимального количества жидкости в полости перикарда и правой плевральной полости). Внутригрудные ЛУ не увеличены в размерах, но увеличены количественно. Внутрибрюшные ЛУ не увеличены. Умеренное увеличение печени (рис. 8).
Консультация фтизиатра: после резекции перикарда убедительных морфологических, микроскопических и данных полимеразной цепной реакции, подтверждающих туберкулезную природу, не получено. Однако противотуберкулезная терапия проводилась 1,5 мес с положительным эффектом по клинико-инструментальным данным. Было рекомендовано продолжить лечение двумя противотуберкулезными препаратами (изониазид 0,3 г 2 раза в сутки + витамин В6 30 мг 2 раза в сутки, пирозинамид 2 г/сут) с последующей консультацией в Московском городском научно-практическом центре по борьбе с туберкулезом.
Заключение
Констриктивный перикардит — редкое и крайне тяжелое заболевание, обусловливающее необходимость быстрой верификации диагноза и своевременного хирургического лечения. Поэтому в клинической практике наибольшие трудности встречаются при дифференциальной диагностике данной патологии [4]. Так, в нашем наблюдении ведущей жалобой пациента была одышка. Поскольку этот симптом в сочетании с клинико-анамнестическими данными не укладывался в клиническую картину часто встречающихся заболеваний сердечно-сосудистой системы, органов дыхания и другой патологии, это позволило предположить наличие у нашего пациента констриктивного перикардита. Использование эхокардиографии в данном случае как наиболее простого и эффективного метода позволило выявить признаки констрикции перикарда и своевременно направить пациента на хирургическое лечение. Следует отметить, что эхокардиографические признаки констрикции перикарда не являются патогномоничными и могут также встречаться при других заболеваниях сердца. Поэтому пациенту с целью подтверждения диагноза была выполнена мультиспиральная компьютерная томография, которая позволила отчетливо визуализировать утолщение и кальцификацию листков перикарда, а также выпот в полость перикарда. Таким образом, только правильная оценка клиницистом данных анамнеза, жалоб и объективного статуса в совокупности с результатами дополнительных исследований, подтвержденными данными мультиспиральной компьютерной томографии, которая может являться приоритетным методом, позволили своевременно поставить пациенту правильный диагноз и направить на хирургическое лечение.
В настоящее время единственным эффективным методом лечения констриктивного перикардита является перикардэктомия [6]. Нашему пациенту были выполнены полный кардиолиз, перикардэктомия с субтотальным удалением кальцинированного эпикарда. После операции как субъективно, так и по результатам дополнительных исследований отмечался выраженный положительный эффект. По данным литературы, хирургическое лечение обеспечивает 10—15-летнюю выживаемость с сохранением качества жизни. Положительный клинический эффект, т.е. исчезновение или значительное уменьшение проявлений и признаков заболевания, в том числе разгрузка портального кровообращения (псевдоцирроз Пика), отмечается в 85—90% случаев [7]. Однако следует отметить, что хирургическая летальность составляет около 5% и зависит от своевременной диагностики и тяжести сердечной недостаточности [8].
В далеко зашедших случаях при формировании «панцирного сердца», когда высок риск интраоперационных осложнений, решение вопроса о необходимости и объеме хирургического вмешательства или возможного использования лазерной хирургии остается за кардиохирургом [6]. Отдаленный прогноз в неоперированных случаях заболевания, а также в отсутствие эффекта от перикардэктомии в целом неблагоприятен.
Вопрос об этиологии констриктивного перикардита в нашем случае остается открытым, поскольку бактериологическое и серологическое исследование крови не дали результатов, а морфологических, микроскопических и данных полимеразной цепной реакции, подтверждающих туберкулезную природу заболевания, также не получено.



