Легочная гипертензия (ЛГ) свидетельствует о прогрессировании целого ряда сердечных и легочных заболеваний. Выявление и оценка степени ЛГ является очень важной клинической задачей, так как ЛГ влияет на тактику ведения больных, на назначение медикаментозной терапии и зачастую определяет прогноз у этих больных.
Давление в легочной артерии (ДЛА) и целый ряд других гемодинамических показателей могут быть
точно измерены с помощью инвазивных методов исследования при катетеризации правых отделов сердца. Допплер‑эхокардиография (ЭхоКГ) позволяет оценивать ДЛА неинвазивно. В настоящее время предложено большое количество неинвазивных допплерографических способов оценки ДЛА, которые основываются или на расчете градиентов давления трехстворчатой и легочной регургитаций, или на измерении временных интервалов кровотока в выносящем тракте правого желудочка (ПЖ) и в легочной артерии (ЛА). В последние два десятилетия наибольшей популярностью для неинвазивной оценки ДЛА пользуется определение систолического давления на основе максимальной скорости потока трехстворчатой регургитации. В ряде исследований у больных с заболеваниями сердца была показана достаточно высокая корреляция неинвазивно рассчитанного систолического ДЛА с непосредственно измеренным при катетеризации [1–3]. Тесная корреляция между неинвазивно рассчитанным допплерографически и инвазивно измеренным систолическим ДЛА подтверждена и у больных с заболеваниями легких [4, 5]. Частота легочной гипертензии у больных хронической обструктивной болезнью легких (ХОБЛ) достигает 35% [6]. Однако при ЭхоКГ у больных ХОБЛ основной проблемой является неоптимальная визуализация сердца. В связи с этим не у всех больных с хроническими заболеваниями легких удается адекватно вывести максимальную скорость потока трехстворчатой регургитации. Частота регистрации трехстворчатой регургитации у больных ХОБЛ варьирует от 24 до 66% [7–9]. В тех случаях, когда трехстворчатая регургитация не регистрируется или не удается адекватно вывести максимальную скорость трехстворчатой регургитации, могут быть
использованы другие неинвазивные допплерографические способы расчета среднего ДЛА.
Целью нашей работы было выявление наиболее точного и выполнимого неинвазивного метода расчета
среднего ДЛА у больных ХОБЛ.
Материал и методы
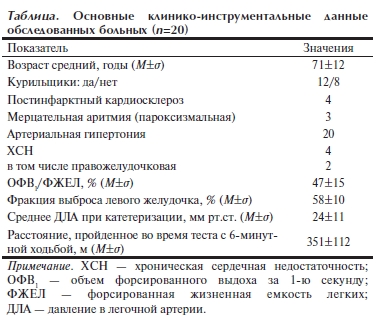
В исследование включены 20 мужчин (средний возраст 71±12 лет), больных ХОБЛ и госпитализированных для лечения в ГКБ №51. В исследовании только мужчины оказались случайно, так как у них чаще наблюдается ХОБЛ. Причинами госпитализации были обострение ХОБЛ в 7 случаях, пневмония — в 6, декомпенсация хронической сердечной недостаточности (ХСН) — в 2, нарушения ритма и проводимости — в 3 и обострение течения артериальной гипертонии в 2. Характеристика
обследованных больных приводится в таблице.
Критериями включения больных в регистр «ХОБЛ» были:
— ХОБЛ в анамнезе и относительно стабильная обструкция дыхательных путей, т.е. объем форсированного выдоха за 1‑ю секунду (ОФВ1) через 30 мин после приема сальбутамола ≤70% от форсированной жизненной емкости легких (ФЖЕЛ);
— диагностически значимые данные исследования функции внешнего дыхания (ФВД) в анамнезе (как
минимум 1 раз в течение 3 мес).
Если диагностически значимые данные ФВД в анамнезе отсутствовали, то больного включали в исследование при наличии любых 3 из следующих условий:
— клиническая картина ХОБЛ в течение длительного времени;
— возраст старше 75 лет;
— наличие в анамнезе факторов риска (курение, ингаляционные вредности);
— отсутствие на момент обследования признаков бронхолегочной инфекции;
— ОФВ1<60%.
Исследование ФВД проводили в отсутствие признаков активного воспаления (отсутствие лейкоцитоза
в общем анализе крови, инфильтративных изменений при рентгенологическом исследовании легких, повышенной температуры тела, т.е. в отсутствие обострения ХОБЛ), а также в отсутствие декомпенсации ХСН (периферические отеки, рентгенологические признаки застойных явлений в легких).
Больных обследовали в период клинической и лабораторной ремиссии основного заболевания, компенсации ХСН. Критериями включения больных в исследование, кроме наличия ХОБЛ, являлись выполненные допплер‑эхокардиографический расчет ДЛА и катетеризация правых камер сердца с измерением ДЛА в пределах не более 72 ч между двумя этими исследованиями и отсутствие изменений клинического состояния больных на протяжении периода обследования. Исследования выполнялись разными врачами, которые не знали о результатах измерений и расчетов ДЛА, полученных при другом исследовании.
Все обследованные подписали информированное согласие на участие в исследовании (этический комитет Учебно‑научного медицинского центра УД Президента РФ).
Всем больным выполняли тест с 6‑минутной ходьбой, который является стандартным функциональным тестом для оценки выраженности ХСН, позволяет косвенно оценить наличие и степень легочной гипертензии [10]. Тест с 6‑минутной ходьбой проводили по стандартной методике. Оценивали частоту сердечных сокращений, частоту дыхательных движений, насыщение артериальной крови кислородом (SPO2) исходно и по окончании теста, а также расстояние, пройденное за 6 мин.
Показатели центральной гемодинамики измеряли в условиях блока кардиореанимации ГКБ №51 с использованием мониторной системы «Hewlett Packard» M 12005A и Vigilance II фирмы EDWARDS. Катетер Свана—Ганца (774HF75 SG CCO, CEDV, CSvO2 catether, 7.5F) устанавливали через подключичный или яремный доступ в асептических условиях. По стандартной методике проводили измерения центрального венозного давления, давления в правом предсердии (ПП), систолического, диастолического и среднего в правом желудочке (ПЖ), ЛА, давление заклинивания, непрерывное
измерение сердечного выброса методом Флика [11].
Все эхокардиографические исследования были выполнены на ультразвуковом сканере GE Vivid7 Dimension (GE Medical Systems, Horten, Norway) с использованием матричного датчика M4S (1,5–4,3 МГц). Двухмерную ЭхоКГ и допплер‑ЭхоКГ выполняли по стандартной методике в соответствии с рекомендациями Американской ассоциации эхокардиографии [12].
В импульсноволновом допплеровском режиме регистрировали спектрограмму кровотока в выносящем тракте ПЖ и в ЛА из парастернального доступа по короткой оси на уровне основания сердца. В случаях, когда не удавалось регистрировать кровоток в выносящем тракте ПЖ и в ЛА из парастернального доступа по короткой оси на уровне основания сердца, использовали позицию по короткой оси из субкостального доступа. По спектрограмме кровотока в выносящем тракте ПЖ и в ЛА измеряли время ускорения и время изгнания в выносящем тракте ПЖ и в ЛА.
В непрерывноволновом допплеровском режиме регистрировали спектрограмму кровотока трехстворчатой регургитации из верхушечного доступа на 4 камеры, из парастернального доступа в позиции приносящего тракта ПЖ, из парастернального доступа по короткой оси на уровне основания сердца, из субкостального доступа по короткой оси. По спектрограмме кровотока трехстворчатой регургитации измеряли максимальную систолическую скорость, которую использовали для расчета по упрощенному уравнению Бернулли максимального систолического градиента давления.
В непрерывноволновом допплеровском режиме регистрировали спектрограмму кровотока легочной регургитации из парастернального доступа по короткой оси на уровне основания сердца. В случаях, когда не удавалось регистрировать кровоток легочной регургитации из парастернального доступа, использовали позицию по короткой оси из субкостального доступа. По спектрограмме кровотока легочной регургитации измеряли максимальную диастолическую скорость в раннюю диастолу и скорость в конце диастолы, которые использовали для расчета по упрощенному уравнению Бернулли максимального диастолического градиента давления в раннюю диастолу и градиента давления в конце диастолы.
Используя режим импульсноволнового допплера из апикальной четырехкамерной позиции выводили
транстрикуспидальный кровоток и измеряли максимальную скорость раннего диастолического наполнения ПЖ (пик Е, см/с).
В импульсноволновом режиме тканевого допплера из апикальной четырехкамерной позиции измеряли
максимальную скорость движения трехстворчатого клапана в раннюю диастолу (пик Е, см/с).
Статистическую обработку полученных данных проводили с помощью пакета статистических программ
Statistica 6.0 for Windows. Результаты представляли в виде средних значений ± стандартное отклонение. Достоверность различий средних величин определяли по парному критерию t Стъюдента или по критерию Вилкоксона, в зависимости от того, подчинялся количественный признак нормальному распределению или нет. Уровень значимости p составлял 0,05. Анализ согласия проводили методами, предложенными J.M. Bland и D.G. Altman [13]. Оценивали зависимость между абсолютными разностями измерений и размерами измеряемых значений. В зависимости от распределения анализируемых признаков корреляционный анализ выполняли с использованием коэффициента линейной корреляции Пирсона или непараметрического критерия Спирмена.
Результаты
Основные клинико‑инструментальные данные обследованных больных представлены в таблице.
У всех обследованных больных ХОБЛ акустическая доступность сердца при ЭхоКГ была снижена в той или иной мере, что у конкретного больного препятствовало выполнению всех запланированных измерений. Однако, несмотря на сниженную акустическую доступность сердца, оценка показателей ЭхоКГ, необходимых для расчета среднего ДЛА тем или иным способом была возможной во всех случаях. У всех обследованных больных была зарегистрирована спектрограмма кровотока в выносящем тракте ПЖ и в стволе ЛА в импульсноволновом допплеровском режиме, что позволило рассчитать среднее ДЛА по формулам, предложенным A. Kitabatake и соавт. [14], G. Mahan и соавт. [15]
и A. Dabestani и соавт. [16].
Легочная регургитация была зарегистрирована у 18 больных ХОБЛ, из которых только у 11 (55%) удалось адекватно зарегистрировать максимальную скорость легочной регургитации в раннюю диастолу, что является необходимым условием для расчета среднего ДЛА по методу, предложенному T. Masuyama и соавт. [17]. Другим условием расчета среднего ДЛА методом T. Masuyama и соавт. [17] является определение давления в ПП. Мы определяли давление в ПП исходя из результатов исследования из субкостального доступа диаметра нижней полой вены (НПВ) и уменьшения ее диаметра во время вдоха больного. Оценка диаметра НПВ и уменьшения диаметра НПВ во время вдоха оказалась возможной у всех 20 больных ХОБЛ.
Трехстворчатая регургитация была зарегистрирована у 19 больных, из которых ни у кого не было выраженной регургитации (III—IV степени), регургитация I степени зарегистрирована у 16 больных и регургитация II степени — у 3. У 5 больных с трехстворчатой регургитацией I степени не удалось адекватно зарегистрировать максимальную скорость трехстворчатой регургитации, что является необходимым условием для расчета систолического ДЛА. Таким образом, адекватно выполнить измерения максимальной скорости трехстворчатой регургитации удалось у 14 (70%) больных ХОБЛ.
По результатам корреляционного анализа достоверная корреляция среднего ДЛА, рассчитанного при катетеризации, была выявлена с максимальным диастолическим и конечным диастолическим градиентами давления легочной регургитации (r=0,75; р<0,01 и r=0,61; р<0,05, соответственно), а также со средним ДЛА, рассчитанным по максимальному диастолическому градиенту давления легочной регургитации (r=0,68; р<0,05) и по формуле, предложенной A. Kitabatake и соавт. для
временных интервалов кровотока в выносящем тракте ПЖ (r=0,62; р<0,05). Среднее ДЛА, рассчитанное при катетеризации, не коррелировало со средним ДЛА, вычисленным по формулам, предложенным G. Mahan и соавт. (r=0,49; р>0,05) и A. Dabestani и соавт. (r=0,42; р>0,05) для кровотока в стволе ЛА.
Для оценки согласованности измерений, выполненных при инвазивном и допплеровском измерении среднего ДЛА, применяли метод Блэнда—Альтмана (рис. 1 и рис. 2). Средняя разность между измерениями составила 7,8 для среднего ДЛА, рассчитанного по диастолическому градиенту давления легочной регургитации, и 8,6 для временны`х интервалов кровотока в выносящем тракте ПЖ. Это свидетельствует о переоценке значений среднего ДЛА допплеровскими методами у больных ХОБЛ.
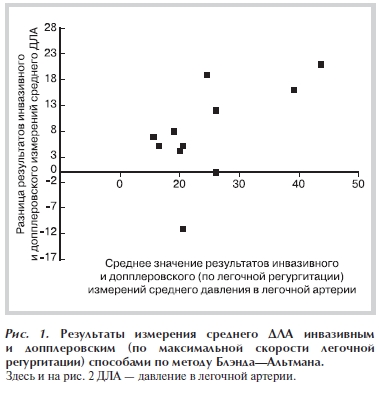
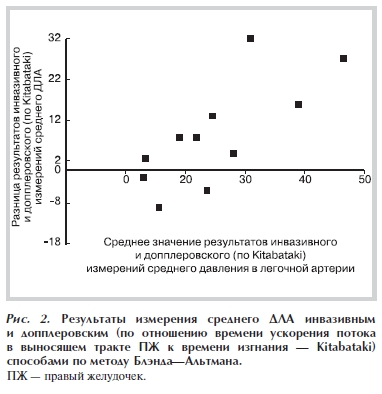
Стандартное отклонение разностей составило 9,1 для среднего ДЛА, рассчитанного по диастолическому градиенту давления легочной регургитации, и 12,7 для временных интервалов кровотока в выносящем тракте ПЖ, что составляет 36 и 50% от средних значений инвазивного и допплеровского расчетов среднего ДЛА соответственно.
Отклонения от значений среднего ДЛА, рассчитанных инвазивно, на 10 мм рт.ст. и более наблюдались
у 5 больных при расчете по диастолическому градиенту давления легочной регургитации и у 4 больных при использовании для расчета формулы, предложенной A. Kitabatake и соавт.
Согласно данным, представленным на рис 1. и рис. 2, имеется зависимость разности измерений от величины среднего ДЛА как при расчете по диастолическому градиенту давления легочной регургитации (r=0,60; p<0,05), так и для временных интервалов кровотока в выносящем тракте ПЖ (r=0,74; p<0,01). Это позволяет констатировать, что при значительном увеличении среднего ДЛА степень переоценки результатов инвазивного исследования при допплеровских измерениях может увеличиваться.
Обсуждение
В связи с неоптимальной визуализацией сердца у ряда больных ХОБЛ задачей нашего исследования
была оценка выполняемости того или иного способа
неинвазивного допплерографического расчета ДЛА. Все допплерографические способы, основанные на временных интервалах потока в выносящем тракте ПЖ и в стволе ЛА, оказались выполнимы у всех обследованных больных. Основные ограничения были связаны с выявлением и оценкой регургитационных потоков правых отделов сердца. Адекватная регистрация максимальной систолической скорости трехстворчатой регургитации была возможна в 70% случаев, а регистрация максимальной диастолической скорости легочной регургитации — только в 55%.
Во всех случаях неадекватной регистрации максимальной систолической скорости трехстворчатой регургитации выраженность регургитации была небольшой. В нашем исследовании частота адекватной регистрации максимальной систолической скорости трехстворчатой регургитации оказалась несколько выше при сопоставлении с данными других исследователей, которые приводят
цифры от 24 до 66% [7–9]. Лучший результат в нашем исследовании может быть связан с усовершенствованием ультразвуковых приборов за те 15–20 лет, которые прошли с момента публикации цитируемых нами работ.
Основные трудности возникли при измерении максимальной диастолической скорости легочной регургитации. Это подтверждается результатами других исследований. Так, в исследовании B. Ristow и соавт. [18] из 741 обследованных конечный диастолический градиент легочной регургитации удалось зарегистрировать у 454 (65%). Следует отметить, что регистрация максимальной скорости регургитации, а именно такая задача стояла в нашем исследовании, всегда представляет наибольшие
трудности. Видимо, поэтому доля больных с адекватной регистрацией максимальной диастолической скорости легочной регургитации составила только 55%.
Достоверная корреляция среднего ДЛА, рассчитанного при катетеризации, была выявлена только
со средним ДЛА, рассчитанным по максимальному диастолическому градиенту давления легочной регургитации (r=0,68; р<0,05) и по формуле, предложенной A. Kitabatake и соавт. для временных интервалов кровотока в выносящем тракте ПЖ (r=0,62; р<0,05). При расчете среднего ДЛА по формулам, предложенным G. Mahan и соавт. и A. Dabestani и соавт. для кровотока в стволе ЛА, достоверной корреляции со средним ДЛА, рассчитанным инвазивно, мы не обнаружили.
Однако наличие корреляции со средним ДЛА еще не свидетельствует в пользу точности неинвазивного
метода. Это нашло подтверждение при оценке согласованности с результатами инвазивного измерения среднего ДЛА. Отклонение от инвазивно рассчитанного среднего ДЛА при неинвазивном расчете составляло более 10 мм рт.ст. в 45% случаев при расчете по максимальному диастолическому градиенту давления легочной регургитации и в 36% случаев при расчете по формуле, предложенной A. Kitabatake и соавт. По данным литературы, у больных с заболеваниями легких при неинвазивном
допплеровском расчете систолического ДЛА по трехстворчатой регургитации отклонение от инвазивно рассчитанных значений составляло более 10 мм рт.ст. в 52% случаев и более 20 мм рт.ст. в 28% случаев [19]. Кроме того, для этих способов характерна зависимость разности измерений от величины среднего ДЛА. Это указывает на увеличение ошибки при неинвазивных измерениях этими способами по мере роста среднего ДЛА.
Налицо ограничения нашего исследования, которые заключаются в небольшом количестве наблюдений и в отсутствии одновременного сравнения инвазивного и неинвазивного способов расчета среднего ДЛА. Допплерографический расчет ДЛА и катетеризация правых камер сердца с измерением ДЛА выполнялись в пределах не более 72 ч между двумя этими исследованиями. В исследовании P.J. Currie и соавт. [20] у 43 пациентов катетеризация выполнялась одновременно с допплерографическим расчетом и в последующие 3 сут повторно выполнялся допплерографический расчет транстрикуспидального градиента давления. При этом не было обнаружено существенных различий
между этими двумя последовательными исследованиями, хотя небольшое снижение коэффициента корреляции между допплерографическим и инвазивным способами расчета давления наблюдалось, составив 0,97 для одновременного расчета и 0,87 для выполненного в последующие 3 сут. Эти данные позволяют предположить, что неодновременный расчет ДЛА в пределах 3 сут вносит несущественную ошибку в измерения при условии клинически стабильного состояния больных, что и было условием включения в наше исследование.
Таким образом, задача неинвазивной оценки легочной гипертензии у больных ХОБЛ остается непростой, несмотря на значительное число допплерографических способов оценки ДЛА. Допплерографические способы, основанные на измерении временных интервалов кровотока в ЛА, не позволяют оценивать среднее ДЛА у больных ХОБЛ. Расчет среднего ДЛА по максимальному диастолическому градиенту давления легочной регургитации и по формуле, предложенной A. Kitabatake и соавт. для временны`х интервалов кровотока в выносящем тракте ПЖ могут быть использованы у больных ХОБЛ. При этом следует учитывать наличие значительного процента отклонений от истинных значений среднего ДЛА в сторону переоценки значений, особенно
при высоком среднем ДЛА.
Выводы
1. У больных хронической обструктивной болезнью легких для оценки среднего давления в легочной артерии могут быть использованы допплеровские способы расчета по диастолическому градиенту давления легочной регургитации и по отношению времени ускорения кровотока в выносящем тракте правого желудочка ко времени изгнания.
2. У этих больных возможна переоценка среднего давления в легочной артерии при расчете различными допплеровскими способами, особенно при значительном увеличении среднего давления в легочной артерии.
3. У больных хронической обструктивной болезнью легких способы расчета, основанные на измерениях
интервалов легочного кровотока, не позволяют адекватно оценивать среднее давление в легочной артерии.



