В клинической практике для оценки физической работоспособности (ФР) и прогноза у больных с легочной гипертензией (ЛГ) широко используется простой и доступный метод, каким является тест с 6-минутной ходьбой (Т6МХ) [1—4]. Показано, что уменьшение расстояния, пройденного в Т6МХ, ассоциировано с увеличением функционального класса (ФК) ЛГ и указывает на неблагоприятный прогноз у больных. Вместе с тем Т6МХ имеет существенные ограничения, связанные с влиянием антропометрических показателей, возраста и мотивации больного на результаты теста [5]. Кроме того, мета-анализ 22 клинических исследований не выявил связи между увеличением расстояния, пройденного в Т6МХ, и долгосрочным прогнозом у больных с ЛГ, включая смертность от всех причин, потребности в трансплантации легких или комплекса сердце—легкие и госпитализации по поводу обострения заболевания [6]. По этой причине продолжается поиск альтернативных методов исследования для объективизации тяжести заболевания, оценки эффективности терапии и прогноза у больных с ЛГ. Наиболее точным критерием, отражающим функциональное состояние или компенсаторные возможности сердечно-сосудистой, легочной и мышечной систем, служит количественная оценка потребления кислорода в условиях физической нагрузки (ФН). Неивазивное измерение этого показателя осуществляется при кардиопульмональном нагрузочном тестировании (КПНТ), в рамках которого проба с ФН проводится одновременно с анализом газообмена, что позволяет комплексно и интегрально оценить работу всех систем и органов, участвующих в доставке и утилизации кислорода, и, соответственно, выявить причины и механизмы снижения ФР [7].
В настоящее время КПНТ широко применяется для оценки тяжести состояния больных с патологией левых камер сердца, имеющих клинические проявления сердечной недостаточности, а также для отбора больных на трансплантацию сердца [7—9]. В то же время перспективы использования КПНТ у больных с ЛГ только изучаются.
Цель настоящей работы — оценить возможность применения КПНТ для исследования патофизиологических звеньев снижения ФР и определения тяжести состояния больных с прекапиллярной ЛГ различной этиологии.
Материал и методы
Исследование проводилось на базе ФГБУ «Федеральный медицинский исследовательский центр им. В.А. Алмазова» с октября 2010 г. по 28 декабря 2013 г. Все пациенты перед включением в исследование подписывали информированное согласие, одобренное локальным Этическим комитетом. В исследование включали пациентов с ЛГ старше 18 лет без клинически значимой сопутствующей патологии со средним давлением в легочной артерии (ЛА) ≥25 мм рт.ст., давлением заклинивания легочных капилляров (ДЗЛК) <15 мм рт.ст. и легочным сосудистым сопротивлением (ЛСС) >240 дин·с·см–5.
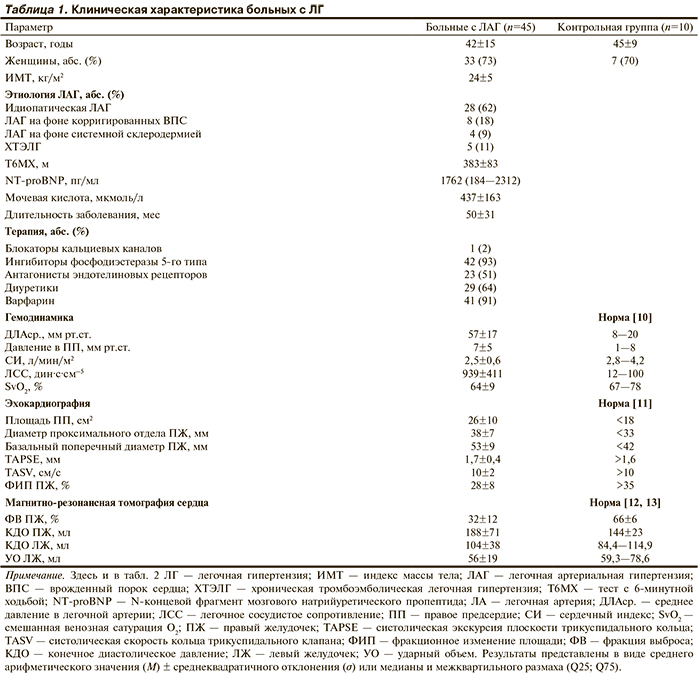
 В исследование не включали лиц с патологией левых камер сердца, хроническими заболеваниями легких, портопульмональной ЛГ, а также ЛГ с многофакторной природой развития. Клиническая характеристика пациентов, включенных в исследование, представлена в табл. 1.
В исследование не включали лиц с патологией левых камер сердца, хроническими заболеваниями легких, портопульмональной ЛГ, а также ЛГ с многофакторной природой развития. Клиническая характеристика пациентов, включенных в исследование, представлена в табл. 1.
Контрольную группу составили 10 практически здоровых лиц в возрасте от 30 до 60 лет, сопоставимых по демографическим характеристикам с основной группой.
Всем больным с ЛГ проводили катетеризацию правых камер сердца с использованием термодилюционного баллонного катетера. Эхокардиографию выполняли на аппарате по стандартному протоколу [11].
Для оценки структурно-функционального состояния сердца всем пациентам выполняли магнитно-резонансную томографию (МРТ) сердца на аппарате MAGNETOM Trio a Tim System 3.0 Тесла в режиме синхронизации с электрокардиограммой (ЭКГ) и с использованием контрастного препарата магневист. Всем пациентам выполняли комплексное исследование функции внешнего дыхания (спирометрия и бодиплетизмография) с определением стандартных и динамических показателей вентиляции и статических объемов легких на аппарате VIASYS Healthcare Hoechberg. Диффузионную способность легких (ДСЛ) оценивали с помощью двуокиси углерода методом одиночного вдоха с задержкой дыхания и коррекцией на уровень гемоглобина. ДСЛ выражали в процентах от должного уровня.
ФР оценивали с помощью КПНТ и Т6МХ, который выполнялся согласно рекомендациям Американского торакального общества [14]. КПНТ проводили методом breath by breath (дыхание) на эргоспирометре Oxycon Pro. Пациенты выполняли симптом-лимитированную непрерывно-возрастающую ФН (RAMP-протокол) на велоэргометре с инкрементом нагрузки 10 Вт/мин. Регистрацию ЭКГ, определение насыщения артериальной крови О2 с помощью пульсоксиметра проводили непрерывно в течение теста, уровень АД измеряли каждые 2 мин. Субъективные ощущения пациента оценивали по 10-балльной шкале Борга [15]. Критериями прекращения ФН были следующие параметры: достижение максимально возможной для индивидуума ФН или появление симптомов, ограничивающих проведение процедуры, таких как выраженная усталость, одышка, предобморочные состояния, ишемические изменения на ЭКГ, боли за грудиной, снижение АД. Ответ сердечно-сосудистой и легочной систем на ФН оценивали по совокупности следующих показателей теста: пиковому потреблению кислорода (VO2peak), уровню анаэробного порога — АП (VO2 на АП), приросту частоты сердечных сокращений (ЧСС) во время ФН (ЧСС/VO2 slope), резерву ЧСС (разница между предсказуемой ЧССмакс. и ЧССмакс., достигнутой во время нагрузки), кислородному пульсу (VO2/ЧСС), который характеризует ударный объем, вентиляторному эквиваленту по СО2 (VE/VCO2) — интегральному показателю, отражающему эффективность минутной вентиляции, приросту потребления кислорода на выполненную работу (ΔVO2/ΔW), уровню АД на пике ФН. Значение VO2peak или VO2max ≥84% от должной и уровень АП, соответствующий 40—60% от VO2max, считали нормальным [16].
Уровень N-концевого фрагмента мозгового натрийуретического пропептида (NT-proBNP) определяли в сыворотке крови электрохемилюминесцентным методом с помощью стандартного набора Elecsys.
Статистический анализ данных, полученных в ходе исследования, проведен с использованием прикладных статистических программ Statistica for Windows ver. 10.0. Для показателей, имеющих приближенно нормальное распределение, результаты представлены в виде среднего арифметического значения (М), среднеквадратичного отклонения (σ) и числа признаков в группе (n), в остальных случаях — в виде медианы и квартилей. Критерий значимости устанавливали на уровне р<0,05. Корреляции между парами количественных переменных оценивали, используя непараметрический критерий Спирмена. Для выявления независимого влияния на количественные показатели качественных факторов использована процедура однофакторного дисперсионного анализа (ANOVA), для показателей с распределением, отличным от нормального, — непараметрические критерии: медианный и Крускала—Уоллиса. Канонический анализ использовали для выявления значимых корреляций между двумя наборами признаков. Для оценки связей между показателями кардиопульмонального тестирования и общими показателями применен линейный множественный регрессионный анализ с пошаговым отбором показателей.

Результаты
В исследование включены 45 пациентов с ЛГ в возрасте от 18 до 73 лет. Пациенты с III ФК составили 51%. Большинство (62%) обследованных — пациенты с идиопатической легочной артериальной гипертензией (ЛАГ). Катетеризация правых камер сердца подтвердила прекапиллярный характер ЛГ. При эхокардиографии и МРТ выявлены структурно-функциональные изменения сердца, такие как увеличение правого предсердия и правого желудочка (ПЖ), снижение фракции выброса ПЖ, увеличение конечного диастолического объема ПЖ и снижение ударного объема левого желудочка (ЛЖ), уменьшение амплитуды и скорости экскурсии плоскости кольца трикуспидального клапана (см. табл. 1).
По результатам комплексной оценки функции внешнего дыхания наряду с нормальным вариантом механики дыхания у пациентов с ЛГ выявлено ухудшение легочного газообмена в покое. Небольшое снижение ДСЛ (76±4%) имелось у 11% больных, у 33% — умеренное (66±3%), у 11% — значительное (56±3%) и у 20% — резкое (40±7%).
При проведении Т6МХ одышка по шкале Борг у больных с ЛГ составила 2,3±1,5 балла. Выявлено снижение насыщения артериальной крови О2 с 95±3% в покое до 89±9% на пике ФН. Результаты Т6МХ показали, что чем выше ФК ЛГ, тем меньше пройденное расстояние (рис. 1).
 По данным КПНТ, у больных с ЛГ выявлено VO2peak (15,6±4,5 мл/мин/кг) по сравнению с таковым в контрольной группе (25,2±3,8 мл/мин/кг; p<0,0001). ФР, определяемая по VO2peak, снижалась по мере нарастания тяжести ЛГ (табл. 2).
По данным КПНТ, у больных с ЛГ выявлено VO2peak (15,6±4,5 мл/мин/кг) по сравнению с таковым в контрольной группе (25,2±3,8 мл/мин/кг; p<0,0001). ФР, определяемая по VO2peak, снижалась по мере нарастания тяжести ЛГ (табл. 2).
Основной причиной снижения переносимости ФН было нарушение доставки кислорода вследствие снижения резервных возможностей сердечно-сосудистой и легочной систем (рис. 2, см. цветную вклейку). Это представление подтверждается динамикой показателей КПНТ: низким уровнем АП (VO2 на АП), свидетельствующим о недостаточной доставке О2 к работающим мышцам, и вследствие этого — более раннего присоединения анаэробного пути образования энергии к аэробному (см. рис. 2, б). Низкая доставка О2 подтверждается и таким показателем теста, как уменьшение потребления О2 в ответ на ФН (ΔVO2/ΔW). Механизмом, обусловливающим низкую доставку О2, служит снижение СВ, о чем свидетельствует низкий прирост О2 пульса и быстрый прирост ЧСС во время ФН (ЧСС/VO2 slope) (см. рис. 2, е). Однако резерв прироста ЧСС снижен, так как для больных с ЛГ характерна тахикардия в покое. Все это в совокупности обусловливает снижение резервных возможностей сердечно-сосудистой системы. В то же время динамика показателей КПНТ, характеризующих резервные возможности легких, также изменена. Обращает внимание быстрый прирост минутной вентиляции (VE) при ФН, что свидетельствует о большем вентиляторном запросе (см. рис. 2, а). Эта ситуация обусловлена как падением насыщения артериальной крови О2 (см. рис. 2, г), так и отсутствием у больных с ЛГ снижения вентиляции «мертвого пространства» (VD/VT) при ФН по сравнению с нормой. Такой патологический ответ на ФН у больных с ЛГ обусловлен нарушением вентиляторно-перфузионных отношений в легких и характеризуется такими показателями теста, как повышение VE/VCO2 и снижение динамики парциального давления (PetCO2, см. рис. 2, в, д). Таким образом, низкий СВ и нарушение легочного газообмена — основные механизмы снижения ФР у больных с ЛГ.
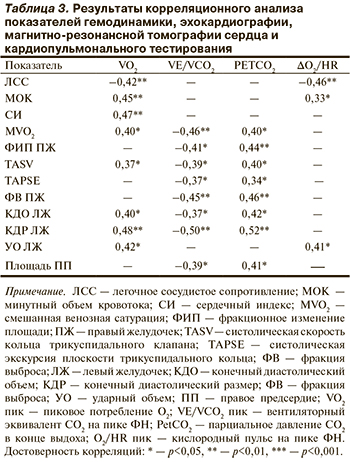
Выявлены положительные корреляции между VO2peak и расстоянием, пройденным в Т6МХ (r=0,45; p=0,002), ДСЛ (r=0,40; p<0,05). Отрицательные корреляции установлены между VO2peak и длительностью заболевания (r=–0,68; p=0,03), а также уровнем NT-proBNP в сыворотке крови (r=–0,51; p=0,0006). Наряду с этим корреляции выявлены между уровнем NT-proBNP и VE/VCO2 (r=0,46; p=0,002), PetCO2 (r=–0,48; p=0,001). Кроме того, корреляционный анализ показал наличие разнонаправленных связей между параметрами КПНТ и структурно-функциональными показателями сердца (табл. 3).
По данным множественного регрессионного анализа, независимыми предикторами снижения уровня пикового потребления О2 были величина PetCO2 в покое и на пике ФН, ЧСС на пике нагрузки, величина сердечного индекса, ДСЛ, конечный диастолический размер и конечный систолический объем ПЖ, а также отношение «мертвого пространства» к дыхательному объему (р<0,001; R=0,82; Adj R2=0,59).
Обсуждение
Повышение давления в ЛА влияет на функцию ПЖ, газовый обмен, транспорт О2 и метаболические процессы в периферических мышцах. В покое резервные возможности сердечно-сосудистой и легочной систем, а также энергетические запасы периферических мышц способны обеспечивать компенсацию даже в условиях патологии одной из систем. ФН вызывает активацию резервных возможностей сердечно-сосудистой и легочной систем, а также позволяет выявить нарушение транспорта и метаболизма О2 [17]. Реакция здорового организма на возрастающую ФН, как правило, стереотипна. Так как при ФН энергопотребление организма увеличивается, то, с одной стороны, необходима адекватная доставка О2 к мышцам и выведение из организма CO2, образовавшегося в процессе метаболизма, с другой — поддержание гомеостаза в качественно новых условиях. Увеличение доставки О2 происходит за счет следующих механизмов: увеличения СВ, минутной вентиляции, венозного возврата, уровня систолического АД, легочного кровотока, перераспределения кровотока к работающим мышцам, снижения ЛСС и диастолического АД. Совершенно очевидно, что у больных с ЛГ некоторые из перечисленных механизмов адаптации нарушены. Как установлено в проведенном нами исследовании, основными механизмами, приводящими к снижению ФР, были нарушение газообмена в легких и низкий СВ. Основными показателями КПНТ, отражающими эти изменения, служили низкая доставка О2 в ответ на работу, высокий VE/VCO2, низкий прирост О2 пульса, низкий PetCO2, снижение насыщения артериальной крови О2.
Рассмотрим подробнее факторы, приводящие к нарушению газообмена в легких, у больных с ЛГ. При перфузионном давлении, составляющем примерно 20% от системного, нормальный легочный кровоток способен вместить весь СВ даже в условиях ФН, когда СВ увеличивается в несколько раз. Адаптация в условиях ФН происходит за счет увеличения количества функционирующих капилляров и увеличения их объема вследствие дилатации микроциркуляторного русла и снижения ЛСС [18]. Ремоделирование сосудов малого круга кровообращения, приводящее к повышению ЛСС и развитию ЛГ, нарушает перфузию вентилируемых альвеол и вентиляторно-перфузионные отношения. В результате этих нарушений увеличивается вентиляция «мертвого пространства», что приводит к гипервентиляции [19]. Еще одним фактором, обусловливающим гипервентиляцию, можно считать нарушение ДСЛ. У 89% обследованных пациентов выявлено нарушение ДСЛ в покое. Совершенно очевидно, что при возрастающей ФН диффузия через альвеолярно-капиллярную мембрану будет ухудшаться вследствие отсутствия достаточного прироста диффузионной площади и снижения времени пробега эритроцитов в малом круге кровообращения. По этим причинам снижается насыщение гемоглобина артериальной крови О2 и развивается гипоксемия, что является еще одним стимулом к увеличению вентиляторного запроса [16]. Повышение ЛСС способствует увеличению посленагрузки ПЖ, в результате которой развивается его гипертрофия с последующей дилатацией. На ранних стадиях заболевания дилатация правых камер сердца служит компенсаторным механизмом, направленным на увеличение преднагрузки и поддержание достаточного ударного объема ПЖ. Однако с ухудшением сократительной способности ПЖ и увеличением давления наполнения происходит снижение СВ ПЖ, что в итоге приводит к уменьшению преднагрузки ПЖ. Дилатация ПЖ, его низкая производительность и смещение межжелудочковой перегородки также уменьшают наполнение ЛЖ и способствуют снижению его ударного объема. Уменьшение СВ приводит к появлению раннего АП, т.е. к переходу с аэробного на анаэробный путь образования энергии. В результате этого перехода образуется дополнительное количество СО2, что также потенцирует гипервентиляцию. Таким образом, в основе гипервентиляции у больных с ЛГ лежит неполноценность как легочных, так и кардиальных механизмов адаптации к ФН.
Вентиляторный эквивалент СО2 (VE/VCO2) является интегральным показателем, отражающим эффективность газообмена в легких. Как установлено в проведенном нами исследовании, значение этого показателя было высоким в покое и возрастало при ФН. Причем чем выше был ФК ЛГ, тем больше значение данного показателя. Снижение парциального давления СО2 в конечной порции выдоха (PetCO2) служит еще одним важным показателем для характеристики больных с ЛГ. По данным настоящего исследования, снижение этого показателя в покое и при ФН пропорционально степени тяжести заболевания и противоположно динамике у здоровых лиц. Безусловно, PetCO2 напрямую связано с эффективностью минутной вентиляции, т.е. с VE/VCO2, и между ними имеется обратная зависимость: чем выше VE/VCO2, тем ниже PetCO2. Другими словами, чем ниже эффективность вентиляции, тем ниже PetCO2, так как вследствие чрезмерной гипервентиляции, направленной на поддержание гомеостаза, происходит снижение парциального давления СО2 в крови, а следовательно, и в выдыхаемом воздухе. Результаты проведенного нами исследования согласуются с данными немногочисленных ранее опубликованных работ, в которых также регистрировалась аналогичная динамика перечисленных показателей КПНТ [20—22].
Заключение
Наличие тесной корреляции между показателями кардиопульмонального нагрузочного теста и структурно-функциональными изменениями сердца, давностью заболевания, диффузионной способностью легких, уровнем мозгового натрийуретического пропептида у больных с легочной гипертензией подтверждает объективность оценки тяжести заболевания с помощью кардиопульмонального нагрузочного теста. Снижение физической работоспособности у больных с легочной гипертензией происходит за счет нарушения газообмена в легких и уменьшения сердечного выброса. Таким образом, кардио-пульмональный нагрузочный тест является надежным методом оценки степени тяжести легочной гипертензии, а пиковое потребление кислорода, вентиляторный эквивалент СО2, парциальное давление СО2 в конечной порции выдоха могут рассматриваться в качестве маркеров тяжести заболевания.



