Тактика ведения пациентов, перенесших инфаркт миокарда (ИМ), включает два основных, равных по своей значимости, направления: 1) лечение, направленное на улучшение прогноза и предупреждение осложнений; 2) снижение частоты приступов стенокардии, эпизодов ишемии миокарда и улучшение качества жизни (КЖ) [1]. Имеется значительная доказательная база в отношении препаратов, улучшающих прогноз (антиагреганты, статины, β-адреноблокаторы, ингибиторы ангиотензинпревращающего фермента). Следует отметить, что у пациентов, перенесших ИМ, повышено число неблагоприятных исходов по сравнению с пациентами, не имеющими в анамнезе ИМ [2—5]. Более того, наличие боли в грудной клетке у таких пациентов, в том числе типичной стенокардической, значимо ухудшает их прогноз [6, 7]. Для предупреждения приступов боли и улучшения КЖ используют весь спектр антиангинальных препаратов и одним из самых действенных подходов является снижение потребности миокарда в кислороде за счет нормализации частоты сердечных сокращений (ЧСС) и артериального давления (АД). Однако, как показывает российская и мировая практика, у многих пациентов и АД, и ЧСС остаются повышенными [8—11]. Это, по-видимому, обусловливает высокую частоту приступов стенокардии и приводит к ухудшению состояния больных, что создает необходимость обращений за экстренной медицинской помощью и госпитализацией [9].
 Введение в клиническую практику лечения пациентов со стабильной стенокардией селективного ингибитора If-каналов синусного узла — ивабрадина сделало возможным проведение комбинированной терапии препаратами двух классов с отрицательным хронотропным эффектом (β-адреноблокатор+ивабрадин) для снижения частоты приступов стенокардии за счет уменьшения потребности миокарда в кислороде [12]. В настоящее время накоплено достаточно данных, подтверждающих, что комбинированная терапия с использованием ивабрадина реально обеспечивает лучшие результаты лечения, является безопасной [8, 12—16] и улучшает КЖ [17], в том числе при сердечной недостаточности [18]. Однако фармакоэкономическая эффективность такой тактики лечения нуждается в более подробном рассмотрении.
Введение в клиническую практику лечения пациентов со стабильной стенокардией селективного ингибитора If-каналов синусного узла — ивабрадина сделало возможным проведение комбинированной терапии препаратами двух классов с отрицательным хронотропным эффектом (β-адреноблокатор+ивабрадин) для снижения частоты приступов стенокардии за счет уменьшения потребности миокарда в кислороде [12]. В настоящее время накоплено достаточно данных, подтверждающих, что комбинированная терапия с использованием ивабрадина реально обеспечивает лучшие результаты лечения, является безопасной [8, 12—16] и улучшает КЖ [17], в том числе при сердечной недостаточности [18]. Однако фармакоэкономическая эффективность такой тактики лечения нуждается в более подробном рассмотрении.
Оригинальные лекарственные средства имеют достаточно высокую стоимость, поскольку производитель закладывает в нее расходы на разработку нового препарата. Поскольку ивабрадин (кораксан, Лаборатории Сервье, Франция) является оригинальным препаратом, оценка экономической целесообразности его применения представляется весьма актуальной. Нужно отметить, что в отечественной медицинской литературе есть работы, в которых оценивалась фармакоэкономическая эффективность ивабрадина, преимущественно в отношении изменения показателей КЖ у пациентов с сердечно-сосудистыми заболеваниями и у пациентов с сердечной недостаточностью со сниженной фракцией выброса [19, 20]. Тем не менее прямого сравнения затрат на лечение пациентов c постинфарктным кардиосклерозом при добавлении к стандартной терапии ивабрадина и без него не проводилось. В связи с этим было решено провести моделирование клинической ситуации лечения пациентов, перенесших ИМ, с использованием ивабрадина.
 Для построения модели было решено использовать данные исследований ивабрадина, проведенных в условиях отечественного здравоохранения. В результате информационного поиска в качестве основы для проведения фармакоэкономического исследования были выбраны результаты программы ЛИНКОР (программа оценки эффективности Лечения пациентов, перенесших ИНфаркт миокарда, препаратом КОРаксан в клинической практике амбулаторного врача) [21]. В основе программы ЛИНКОР лежала оценка эффективности и безопасности добавления ивабрадина для лечения в амбулаторных условиях пациентов, перенесших ИМ.
Для построения модели было решено использовать данные исследований ивабрадина, проведенных в условиях отечественного здравоохранения. В результате информационного поиска в качестве основы для проведения фармакоэкономического исследования были выбраны результаты программы ЛИНКОР (программа оценки эффективности Лечения пациентов, перенесших ИНфаркт миокарда, препаратом КОРаксан в клинической практике амбулаторного врача) [21]. В основе программы ЛИНКОР лежала оценка эффективности и безопасности добавления ивабрадина для лечения в амбулаторных условиях пациентов, перенесших ИМ.
Цель исследования — оценка клинико-экономической эффективности добавления препарата ивабрадин к терапии пациентов с ишемической болезнью сердца (ИБС), перенесших ИМ.
Материал и методы
Как указано выше, в ходе информационного поиска нами были отобраны результаты программы ЛИНКОР [11].
Результаты этой программы легли в основу модели нашего фармакоэкономического исследования.
Описание модели. В программе ЛИНКОР, взятой за основу модели, в наблюдение были включены 1226 пациентов, перенесших ИМ (подробное описание группы пациентов, включенных в исследование, см. [21]). Продолжительность терапии с использованием ивабрадина составила 16 нед. В ходе программы было предусмотрено 5 визитов пациента к врачу: визит включения (начало терапии ивабрадином) и последующие 4 визита каждые 4 нед. При построении модели было решено проводить расчеты для группы пациентов такой же численности, что и в программе ЛИНКОР — 1226 человек. При проведении сравнения продолжительность периодов терапии с добавлением ивабрадина или без него была принята одинаковой и составила 16 нед.

Как уже упоминалось выше, в цели терапии пациентов с ИБС, а особенно перенесших ИМ, входит улучшение прогноза, предупреждение осложнений и снижение частоты приступов стенокардии (а соответственно ассоциированных с этим вызовов бригады скорой медицинской помощи — СМП и госпитализаций). В связи с этим при проведении фармакоэкономических расчетов учитывали прямые медицинские и немедицинские затраты:
- лекарственные затраты на лечение пациентов;
- затраты на вызов СМП;
- затраты на пребывание пациентов в стационаре при госпитализации.
Было принято, что на первом 16-недельном этапе лечения пациенты получали обычную терапию, а на втором 16-недельном этапе — обычную терапию с добавлением ивабрадина. Для определения затрат на обычную лекарственную терапию необходимо было оценить стоимость лекарственных средств, израсходованных на пациентов исследуемой группы за период лечения (16 нед).
 Для проведения таких расчетов были использованы данные по частоте применения лекарственных средств у наблюдаемых пациентов до добавления ивабрадина (см. рисунок).
Для проведения таких расчетов были использованы данные по частоте применения лекарственных средств у наблюдаемых пациентов до добавления ивабрадина (см. рисунок).
При проведении лечения для каждого пациента дозировка лекарственных средств подбирается индивидуально и может быть как выше, так и ниже рекомендуемой.
Для усреднения проводимых расчетов было принято, что все пациенты в группе получали препараты стандартной терапии в одинаковых дозировках, соответствующих средним рекомендуемым суточным дозировкам согласно инструкции по применению препарата. При построении модели было принято, что стандартная терапия как до назначения ивабрадина, так и после его добавления к лечению пациентов анализируемой группы была одинаковой. Лекарственные средства и их режимы применения, использованные при расчетах, приведены в табл. 1.
При определении затрат на применение препарата ивабрадин использовали данные о суточных дозировках этого препарата, представленные в программе ЛИНКОР. В табл. 2 приведено число пациентов, получавших различные дозировки ивабрадина в зависимости от этапа наблюдения, согласно программе ЛИНКОР. Поскольку, согласно результатам программы ЛИНКОР, пациенты из группы «Другие дозы или данные отсутствуют» получали препарат ивабрадин в дозах, меньше или больше указанных, затраты на лечение пациентов этой подгруппы рассчитывали, исходя из усредненной суточной дозировки ивабрадина 10 мг/сут.
Для определения прямых немедицинских затрат в анализируемой модели было решено использовать данные о частоте вызовов бригады СМП и госпитализациях, взятые из программы ЛИНКОР. Согласно программе, частота госпитализаций и вызовов бригады СМП до и после применения ивабрадина различалась. Так, до приема ивабрадина на группу из 1226 пациентов приходилось 757 вызовов бригады СМП в месяц. В 1-й месяц лечения ивабрадином число вызовов в той же группе составило 137, во 2-й — 64, в 3-й — 27, в 4-й — 26. До применения ивабрадина госпитализация требовалась 15,4% пациентов в месяц. За 1-й месяц терапии ивабрадином были госпитализированы 1,7% пациентов, за 2-й месяц — 1,1%, за 3-й месяц — 0,98%, за 4-й месяц — 1,2%. Средняя продолжительность пребывания больных в стационаре составила 16 сут.
 Расчет затрат. При расчете затрат использовали розничные цены на препараты, взятые с ресурса pharmindex.ru (дата обращения 23.06.2014). При расчетах затрат на госпитализацию и вызов бригады СМП использовали значения, указанные в постановлении от 18 октября 2013 г. N932 «О программе государственных гарантий бесплатного оказания гражданам медицинской помощи на 2014 г.и на плановый период 2015 и 2016 гг.». Общие затраты на лекарственную терапию определяли с учетом числа пациентов, принимающих препарат, и дозировки.
Расчет затрат. При расчете затрат использовали розничные цены на препараты, взятые с ресурса pharmindex.ru (дата обращения 23.06.2014). При расчетах затрат на госпитализацию и вызов бригады СМП использовали значения, указанные в постановлении от 18 октября 2013 г. N932 «О программе государственных гарантий бесплатного оказания гражданам медицинской помощи на 2014 г.и на плановый период 2015 и 2016 гг.». Общие затраты на лекарственную терапию определяли с учетом числа пациентов, принимающих препарат, и дозировки.
Затраты на лекарственную терапию, госпитализацию и вызов бригады СМП рассчитывали на всю группу (1226 человек) с дальнейшим определением средних затрат на 1 пациента. Для определения общей стоимости 16-недельного курса лечения 1 пациента значения перечисленных видов затрат суммировали. При проведении оценки сравнивали общие средние затраты на 1 пациента.
Результаты
Затраты на обычную терапию. Как указано выше, при проведении расчетов было принято, что обычная терапия как до назначения ивабрадина, так и после добавления его к лечению была одинаковой. В табл. 3 и 4 приведены стоимость упаковки препарата и результаты расчета затрат на 16-недельный курс препаратами для стандартной терапии.
 Таким образом, 16-недельная стандартная терапия на группу из 1226 пациентов, перенесших ИМ, потребует 8 455 227,68 руб. Средние затраты на 1 человека в группе при этом составят 6896,64 руб. Как отмечалось ранее, для проведения расчетов затрат на стандартную терапию были приняты одинаковыми как до, так и после добавления ивабрадина к терапии.
Таким образом, 16-недельная стандартная терапия на группу из 1226 пациентов, перенесших ИМ, потребует 8 455 227,68 руб. Средние затраты на 1 человека в группе при этом составят 6896,64 руб. Как отмечалось ранее, для проведения расчетов затрат на стандартную терапию были приняты одинаковыми как до, так и после добавления ивабрадина к терапии.
Затраты на терапию ивабрадином. Поскольку ивабрадин применялся в дозировках 5, 10 и 15 мг/сут, для проведения расчетов была выбрана лекарственная форма ивабрадин таблетки с пленочной оболочкой 5 мг №56. Согласно данным ресурса pharmindex.ru, стоимость упаковки этого препарата составляет 1270,31 руб. Стоимость 1 мг ивабрадина при этом составит 4,54 руб. С учетом числа пациентов и дозировок, указанных в табл. 2, были рассчитаны затраты на 16-недельный курс терапии кораксаном (табл. 5).
Как видно из данных табл. 5, затраты на 16-недельную терапию ивабрадином группы из 1226 пациентов составили 7 187 412,49 руб. При этом средние затраты на лечение 1 пациента составили 5862,49 руб. Таким образом, после добавления к терапии ивабрадина средние затраты на 16-недельное лечение 1 пациента составят 6896,64+5862,49=12 759,13 руб.
Затраты на вызов бригады СМП. Как упоминалось выше, после добавления к терапии ивабрадина частота вызовов бригад СМП пациентами анализируемой группы снизилась. До назначения ивабрадина на группу из 1226 пациентов приходилось по 757 вызовов бригад СМП в месяц (28 дней). Исходя из этого за 16-недельный период число вызовов бригад СМП может составить 757×4=3028. После добавления к терапии ивабрадина число вызовов бригад СМП за 16 нед составило 137+64+27+26=254. Согласно постановлению от 18 октября 2013 г. N932 «О программе государственных гарантий бесплатного оказания гражданам медицинской помощи на 2014 г. и на плановый период 2015 и 2016 гг.», затраты на 1 вызов бригады СМП в 2014 г. составляют 1507,40 руб. Исходя из этого были рассчитаны затраты на вызов бригады СМП по сравниваемым группам. Затраты на вызов бригады СМП по группам представлены в табл. 6.
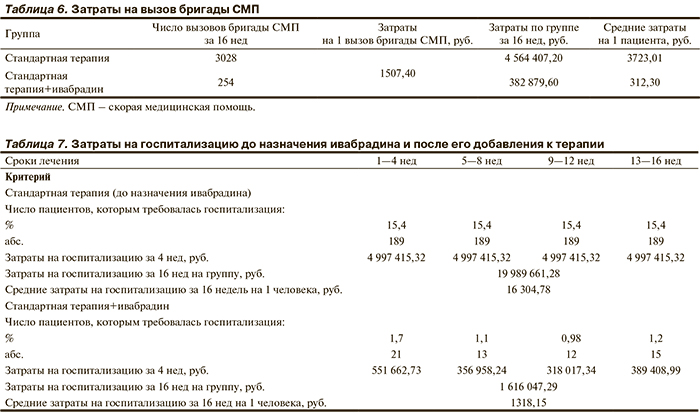
Из представленных в табл. 6 данных видно, что добавление к лечению пациентов, перенесших ИМ, препарата ивабрадин позволяет сократить затраты на вызов бригады СМП в 11,9 раза, при этом на группу из 1226 пациентов удается сэкономить 4 181 527,60 руб.
Затраты на госпитализацию. Как указано в разделе «Материал и методы», до введения в терапию ивабрадина госпитализация требовалась 15,4% пациентов в месяц. После начала применения препарата ивабрадин число пациентов, которым требовалась госпитализация, уменьшилось и составило в 1-й месяц 1,7%, во 2-й месяц — 1,1%, в 3-й месяц — 0,98%, в 4-й месяц — 1,2%.
Согласно постановлению от 18 октября 2013 г. N932 «О программе государственных гарантий бесплатного оказания гражданам медицинской помощи на 2014 г. и на плановый период 2015 и 2016 гг.» затраты на 1 койко-день в медицинских организациях (их структурных подразделениях), оказывающих паллиативную медицинскую помощь в стационарных условиях составляет 1654,3 руб. Как отмечено выше, средняя длительность пребывания больного в стационаре составила 16 сут. Таким образом, затраты на одну 16-дневную госпитализацию составляют 26 468,80 руб.
Исходя из этого был проведен расчет затрат на госпитализацию до начала применения ивабрадина и после его добавления к терапии. В табл. 7 представлены результаты расчетов затрат с учетом частоты госпитализации в анализируемой группе.
Таким образом, очевидно, что после добавления к терапии ивабрадина средние затраты на госпитализацию значительно снижаются с 16 304,78 руб. на человека до 1318,15 руб. на человека, т.е. в 12,4 раза.
Общие затраты на лечение пациентов, перенесших ИМ. Исходя и полученных выше данных представлялось важным сравнить общие затраты на лекарственную терапию, вызов бригады СМП и госпитализацию за 16-недельный курс терапии пациентов, перенесших ИМ, при применении только стандартной терапии и при сочетании стандартной терапии с ивабрадином. Результаты расчетов приведены в табл. 8.

Из проведенных расчетов видно, что средние общие затраты на полный 16-недельный курс терапии 1 пациента с использованием ивабрадина в 1,87 раза меньше, чем при применении только стандартной терапии. При этом наиболее очевидны преимущества для лечебно-профилактических учреждений: суммарно затраты на вызов бригады СМП и госпитализацию при добавлении к терапии ивабрадина снижаются с 20 027,79 до 1630,45 руб., т.е. в 12,3 раза.
Обсуждение
В рамках данного исследования установлено, что добавление ивабрадина пациентам, перенесшим ИМ, с сохраняющимися приступами болей и имеющих повышенную ЧСС, несмотря на применение β-адреноблокаторов, является целесообразным с клинической и экономической точек зрения. Так, показано, что прием ивабрадина приводил к снижению ЧСС, частоты приступов болей, улучшению КЖ, потребности в вызове бригады СМП и в госпитализациях. При расчетах показано практически двукратное снижение затрат при применении сочетанной терапии с кораксаном, чем при применении только стандартной терапии. Эта совпадает с данными других различных исследований.
Опубликованные ранее фармакоэкономические исследования ивабрадина были проведены с участием пациентов, имеющих признаки сердечной недостаточности.
Так, расчеты, проведенные на основании результатов исследования SHIFT, показали, что затраты на каждый дополнительный сохраненный год жизни с учетом ее качества (QALY — Quality-adjusted life year) при применении ивабрадина на фоне стандартной терапии по сравнению с только стандартной терапией для пациентов с исходной ЧСС более 75 уд/мин составляет 8498 фунтов стерлингов, а для пациентов с ЧСС более 70 уд/мин — 13 764 фунтов стерлингов. Эти значения оказались существенно меньше установленного приемлемого порога показателя затраты—эффективность для 1 QALY, составляющего 20 000 фунтов стерлингов [22].
Аналогичные исследования, проведенные в Италии, показали, что при добавлении ивабрадина к стандартной терапии у пациентов с сердечной недостаточностью затраты на 1 QALY составили 17 434,86 евро; стоимость 1 добавленного года жизни (life-year gained — LYG) составила 15 557,24 евро, а снижение затрат на госпитализацию достигло 3420,77 евро. Анализ чувствительности показал, что при добавлении ивабрадина к стандартной терапии затраты являются приемлемыми в 87% случаев при приемлемом пороге показателя затраты—эффективность 30,000 евро, и более чем в 93% случаев при пороге 40 000 евро [23].
Заключение
Таким образом, несмотря на повышение прямых затрат, обусловленных стоимостью препарата, добавление к стандартной терапии ивабрадина (кораксана) у пациентов, перенесших инфаркт, является фармакоэкономически более эффективным, чем использование только стандартной терапии. Эти преимущества обусловлены значительным снижением потребности в вызове бригад скорой медицинской помощи и госпитализации и, соответственно, связанных с ними затрат.



