Хроническая обструктивная болезнь легких (ХОБЛ) — одна из ведущих причин заболеваемости и смертности во всем мире. ХОБЛ характеризуется ограничением воздушного потока, которое не полностью обратимо; обычно оно прогрессирует и связано с патологическим воспалительным ответом на повреждающие частицы или газы. Больные, страдающие тяжелыми формами ХОБЛ, относятся к группе высокого риска внезапной смерти. Одной из причин, которая может лежать в основе внезапной смерти, является нарушение ритма сердечных сокращений [1]. Среди факторов, провоцирующих развитие аритмии, выделяют ухудшение проходимости бронхов, лекарственные средства, которые
назначаются больным ХОБЛ, дисфункцию автономной проводниковой системы сердца, ишемическую болезнь сердца, артериальную гипертонию, дисфункцию левого (ЛЖ) и правого (ПЖ) желудочков, повышение уровня катехоламинов в крови при развитии гипоксемии [2, 3]. При тяжелом течении ХОБЛ развившаяся миокардиодистрофия даже в отсутствие коронарной болезни усугубляет сократительную несостоятельность миокарда, что может сопровождаться кардиалгиями, нарушениями ритма [4].
В последние годы в качестве бронходилататоров при ХОБЛ используют антихолинергические препараты (ипратропиума бромид, тиотропиума бромид), β2-агонисты (короткодействующие — изопреналин, сальбутамол, фенотерол, длительно действующие — сальметерол, формотерол) и ксантины. Считается, что М-холинолитики не изменяют частоту сердечных сокращений (ЧСС) и артериального давления (АД), но среди официально зарегистрированных побочных эффектов
у ипратропиума бромида отмечают кратковременное увеличение ЧСС. При применении тиотропия бромида тахикардия возникает более чем в 0,01% и менее чем в 1% случаев. В единичных случаях зарегистрированы наджелудочковая тахикардия и мерцательная аритмия. По мнению большинства исследователей, селективность β2-агонистов носит дозозависимый характер [1, 3]. Назначение β2-адренергических агонистов ассоциируется с нежелательными эффектами в работе сердца, что
в основном связано с развитием синусовой тахикардии [3]. Потенциально эту группу препаратов необходимо рассматривать как лекарственные средства, которые оказывают следующие нежелательные эффекты: увеличивают синусовую тахикардию, ишемию миокарда, сердечную недостаточность, аритмии сердца и могут явиться причиной внезапной смерти.
Еще одним механизмом, способствующим возникновению нарушений ритма сердца при использовании
β2-агонистов, может быть гипокалиемия. β2-агонисты при правильном режиме дозирования не вызывают аритмогенного эффекта и не усугубляют имеющиеся нарушения ритма сердца. Вместе с тем бесконтрольное применение β2-агонистов, особенно при тяжелых формах ХОБЛ, осложненных гипоксемией, на фоне которой их кардио токсическое действие усиливается, увеличивает риск смерти [1, 5].
При назначении теофиллинов возникает трудность контроля терапевтических доз, что также приводит к кардиотоксическому эффекту в случае их превышения, возможно развитие синусовой тахикардии, преждевременных предсердных сокращений, наджелудочковой тахикардии, фибрилляции предсердий и желудочковых аритмий.
Легочная гипертензия (ЛГ) — прогностически неблагоприятное осложнение ХОБЛ [6]. До настоящего времени не определены процессы, играющие пусковую роль в развитии патологических изменений в легочных сосудах при ЛГ. В Венской классификации (2003 г.) ЛГ в разделе ЛГ, ассоциированной с патологией дыхательной системы и/или гипоксемией, ХОБЛ как причина возникновения ЛГ стоит на первом месте. Точная распространенность ЛГ у больных ХОБЛ неизвестна, так как исследования
с использованием надежных методов оценки давления в легочной артерии (ЛА) в большой выборке никогда не проводились. Согласно данным аутопсийных исследований, признаки гипертрофии правого желудочка (толщина стенки > 0,5 см) встречается у 40% больных, умерших от ХОБЛ [6]. Уровень давления в ЛА является прогностическим фактором не только неблагоприятного клинического течения, но и госпитализации больных ХОБЛ. Активная коррекция ЛГ при ХОБЛ может значительно улучшить функциональный статус и снизить частоту госпитализаций в стационар.
Лечение больных с сочетанной патологией представляет трудности, связанные с возрастающим риском ятрогенного воздействия. Повышенная ЧСС >70 уд/мин служит фактором риска неблагоприятного клинического течения и прогноза. Используемые для замедления ЧСС β-адреноблокаторы могут вызвать утяжеление ХОБЛ; блокаторы кальциевых каналов способствуют проявлению застойной сердечной недостаточности, системной гипотензии, что препятствует увеличению дозы препаратов для достижения должной ЧСС у больных ХОБЛ, приводят к появлению отеков вследствие длительной
периферической вазодилатации [7, 8].
Представляет интерес новый терапевтический подход, в основе которого лежит эффективный контроль ЧСС [7, 8]. Блокатор If-каналов ивабрадин с 2006 г. включен в Европейские рекомендации по диагностике и лечению пациентов со стабильной стенокардией в качестве терапевтической альтернативы для пациентов со стабильной стенокардией при непереносимости или наличии противопоказаний к назначению β-адреноблокаторов [9, 10].
Ивабрадин — антиангинальный препарат, замедляющий ритм сердца, механизм действия которого заключается в селективном и специфическом подавлении If-каналов синусного узла, контролирующих спонтанную диастолическую деполяризацию в синусном узле и регулирующих ЧСС [9]. Показано, что противоишемическая и антиангинальная эффективность ивабрадина эквивалентна эффективности β-адреноблокаторов [2, 4, 11] и антагонистов кальция [11]. Отсутствие бронхоконстрикции на фоне
терапии ивабрадином обусловлено новым механизмом действия и отсутствием влияния на β-адренорецепторы [5, 10], что позволяет обсуждать использование этого препарата для коррекции тахикардии у пациентов с заболеваниями не только сердечно-сосудистой системы, но и других систем и органов, например ХОБЛ [1, 5, 12].
Все более широкое использование ивабрадина в клинической практике для лечения ишемической болезни сердца (ИБС), хронической сердечной недостаточности (ХСН), ИБС при сочетании с ХОБЛ, позволяет рассматривать применение блокаторов If-каналов на течение и осложнения ХОБЛ.
Цель исследования — оценить влияние блокатора If-каналов ивабрадина на степень ЛГ у больных ХОБЛ.
Материал и методы
В исследование включили 60 больных ХОБЛ III—IV (тяжелой и крайне тяжелой) стадии в фазе обострения. Критерии включения в исследование:
1) ХОБЛ III—IV стадии;
2) рентгенографические признаки эмфиземы;
3) синусовая тахикардия (ЧСС более 80 уд/мин);
4) ЛГ (выше 25 мм рт.ст. в покое);
5) хроническое легочное сердце;
6) информированное согласие больного на участие в исследовании.
Критерии исключения из исследования:
1) хроническая форма фибрилляции предсердий;
2) пароксизмальные нарушения ритма;
3) лихорадка.
Пациенты были разделены на 2 группы: группа сравнения (n=25; группа А) и группа исследования (n=35; группа Б). Пациенты обеих групп получали стандартную терапию, направленную на подавление воспалительного процесса и улучшение проходимости бронхов: антибиотики (цефалоспорины третьего поколения), бронхолитики (тиотропия бромид или его комбинацию с β2-агонистами длительного действия), муколитики. Пациентам группы Б в лечение включали ивабрадин (кораксан, Servier) в дозе 10 мг/сут (по 5 мг 2 раза в сутки) в течение 14 дней. Динамическое наблюдение осуществляли в течение 14 дней. Всем больным в 1-й и 14-й дни проводили электрокардиографию в покое, определяли ЧСС. Эхокардиографию выполняли (в те же временны`е интервалы) на аппарате Fillips NNV VISER CHD. Изучали стандартные параметры гемодинамики: конечный диастолический размер (КДР) ЛЖ, конечный систолический размер (КСР) ЛЖ, конечный диастолический объем (КДО) ЛЖ, конечный систолический объем (КСО) ЛЖ, ударный объем (УО), фракцию выброса (ФВ) ЛЖ, левое предсердие (ЛП), правое предсердие (ПП), толщину стенки (ТС) ПЖ, КДР ПЖ, среднее давление над легочной артерией (Ppa), отношение скоростей пассивного (Е) и предсердного (А) наполнения ПЖ (Е/А).
Функцию внешнего дыхания исследовали методом бодиплетизмографии с помощью аппарата Master Screen Body (Jaeger), при этом в динамике изучали объем форсированного выдоха за 1-ю секунду (ОФВ1), форсированную жизненную емкость легких (ФЖЕЛ), отношение ОФВ1/ФЖЕЛ. Пациенты проводили ежедневный самостоятельный контроль артериального давления с помощью аппарата Digital Automatic Blood Pressure Monitor M4 (Omron) с регистрацией ЧСС. Толерантность к физической нагрузке оценивали по тесту с 6-минутной ходьбой на 1-й, 7-й и 14-й дни, определяли насыщение артериальной крови кислородом (SaО2) с помощью напалечного пульсоксиметра MD 300C в эти же временные промежутки.
Статистическую обработку данных проводили с помощью пакета программ Statistica V.6.0. Использован ранговый дисперсионный анализ по Фридмену, непараметрический тест Вилкоксона, непараметрический метод корреляционного анализа Спирмена (r). Нулевую гипотезу об отсутствии различий групп отвергали при p<0,05.
Результаты и обсуждение
В исследование включены пациенты трудоспособного возраста, преимущественно мужчины, страдающие ХОБЛ около 10 лет. Клиническая характеристика пациентов, включенных в исследование, представлена в табл. 1. Сформированные группы не различались по возрасту, полу, клиническим характеристикам, исходной ЧСС (более 80 уд/мин), стандартной терапии и поэтому были расценены как идентичные. При сравнении исходных клинико-инструментальных показателей в изучаемых
группах ни в одном случае не наблюдалось статистически значимых различий. У большинства пациентов уровень оксигенации артериальной крови был компенсирован. Частота дыхательных движений (ЧДД) у пациентов обеих групп составила 19,40±1,08 и 19,50±1,26 уд/мин соответственно. В обеих группах регистрировалась синусовая тахикардия, ЧСС составила 99,1±1,64 уд/мин в группе А и
103,37±1,43 уд/мин в группе Б. У большинства пациентов по результатам теста с 6-минутной ходьбой констатирован III функциональный класс хронической сердечной недостаточности (по классификации NYHA). Исходно у пациентов обеих групп наблюдались увеличение толщины стенки ПЖ, которая в среднем составила 6,03±0,34 мм, снижение соотношения Е/А ПЖ до 0,71±0,09, а также был повышен уровень среднего давления над легочной артерией — 38,0±2,8 и 39,15±2,46 мм рт.ст. соответственно (табл. 2).
У пациентов в группе исследования (группа Б) отмечалась хорошая переносимость ивабрадина. За весь период приема препарата ни в одном случае не зарегистрировано побочных эффектов, никто из пациентов не отмечал усиления кашля, одышки, появления дыхательного дискомфорта.
Согласно записям в дневниках 18 пациентов в группе Б с исходной тахикардией отмечали субъективное улучшение состояния, переносимости физической нагрузки. Через 2 нед терапии у пациентов обеих групп повысилась толерантность к физической нагрузке. На фоне стандартной терапии (группа А) расстояние, проходимое в тесте с 6-минутной ходьбой увеличилось с 226,11±16,68
до 261,42±39,58 м (p<0,05). При добавлении к стандартному лечению ивабрадина (группа Б) отмечалось статистически более значимое увеличение пройденного расстояния с 224,19±13,36 до 296,6±68,02 м (p<0,001).
В группе пациентов, получавших ивабрадин на протяжении 2 нед, по сравнению с пациентами, не получавшими ивабрадин, отмечается статистически значимое повышение отношения Е/А ПЖ — 0,81±0,08 и 0,72±0,08 (р<0,05), однако не достигшее нормы (в норме это соотношение у лиц старше 50 лет составляет 1,34±0,4). ФВ ЛЖ на фоне стандартной терапии и при приеме ивабрадина не менялась (см. табл. 3).
Таблица 1. Исходная клинико-инструментальная характеристика пациентов с ХОБЛ.
Таблица 2. Исходные эхокардиографические показатели у больных ХОБЛ.
Таблица 3. Динамика эхокардиографических параметров на фоне стандартного лечения и при назначении ивабрадина у больных ХОБЛ.
Лучшие результаты в группе Б были получены, вероятно, за счет снижения ЧСС. У пациентов обеих групп (рис. 1.) регистрировалось статистически значимое снижение ЧСС (р<0,05), хотя снижение ЧСС до нормы (менее 70 уд/мин) достигнуто только при использовании ивабрадина. Снижение ЧСС у 92% больных отмечалось уже со 2-го дня приема препарата, но статистически значимое снижение ЧСС наблюдалось через 2 нед от начала лечения (р<0,05).
Рисунок 1. Динамика частоты сердечных сокращений у больных хронической обструктивной болезнью легких на фоне стандартной терапии (А) и при назначении ивабрадина (Б).
Рисунок 2. Динамика среднего давления в легочной артерии (Ppa) у больных хронической обструктивной болезнью легких на фоне стандартной терапии (А) и при назначении ивабрадина (Б).
ЛГ — важнейший из факторов прогноза у больных ХОБЛ. В практике терапевта использование блокаторов кальциевых каналов, празозина, нитратов ограничено у этих больных из-за побочных эффектов [6], а терапия бозентаном рекомендована в настоящее время только для лечения идиопатической ЛГ и ЛГ при склеродермии. В нашем исследовании стандартное лечение не повлияло на степень ЛГ (р>0,05), среднее давление над легочной артерией статистически значимо снизилось
в группе пациентов, получавших ивабрадин, с 39,15±2,46 до 36,66±3,73 мм рт.ст. (р<0,05; рис. 2).
При определении корреляции между изменением ЧСС и средним давлением над легочной артерией, обнаружена прямая отрицательная связь: снижение ЧСС и среднего давления над легочной артерией на фоне лечения ивабрадином. Наглядно связь между параметрами иллюстрирует график рассеяния объектов исследования в координатах, соответствующих двум исследуемым признакам (рис. 3).
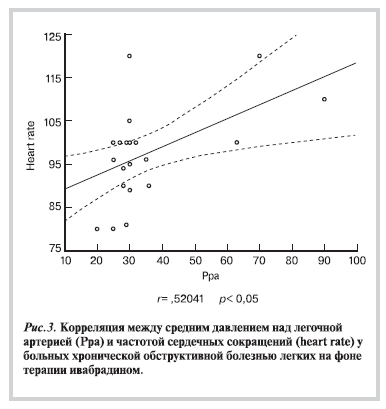
В нашем исследовании, снижая ЧСС, ивабрадин повлиял на степень ЛГ, т.е. улучшил гемодинамику.
Изменение гемодинамики в малом круге кровообращения, вероятно, способствовало клиническому улучшению состояния больных ХОБЛ по данным теста с 6-минутной ходьбой. Снижение ЧСС влияет на риск госпитализации и смерти от сердечно-сосудистых заболеваний, следовательно, применение ивабрадина позволяет оптимизировать терапию у больных ХОБЛ тяжелой стадии и ЛГ.
Заключение
Включение ивабрадина (кораксана) в схему лечения больных с тяжелой и крайне тяжелой стадией
хронической обструктивной болезнью легких статистически значимо снижает степень легочной гипер-
тензии. В отсутствие отрицательного воздействия на гемодинамические показатели, электрофизиологические параметры и данные спирометрии через 2 нед приема ивабрадина выявлены изменение частоты сердечных сокращений до должных величин и значимое увеличение толерантности к физической нагрузке. Уменьшение частоты сердечных сокращений коррелирует со снижением легочной гипертензии у больных хронической обструктивной болезнью легких III—IV стадии. С учетом полученных данных ивабрадин может быть рекомендован для лечения больных хронической обструктивной болезнью легких и легочной гипертензией.



