Различия по смертности между странами по отдельным классам заболеваний зависят от комплекса причин, которые применительно к болезням системы кровообращения (БСК) можно условно разделить на 2 большие группы.
- Различия, связанные: с распространенностью факторов риска развития сердечно-сосудистых заболеваний атеросклеротической природы и преждевременной смерти от этих причин; с организацией на федеральном и региональном уровнях программ по формированию здорового образа жизни населения и профилактики этих заболеваний; с качеством и доступностью медицинской помощи, включая новейшие дорогостоящие технологии; приверженностью пациентов к рекомендуемому образу жизни и медикаментозному лечению при выявлении заболеваний.
- Различия, связанные с системой регистрации случаев смерти от БСК, а именно: со знанием правил Международной классификации болезней (МКБ) и умением врачей использовать эти правила для определения первоначальной причины смерти; существующими способами организации процесса кодирования причин смерти на основании клинической формулировки диагноза; несовершенством самой классификации, отсутствием критериев диагностики ряда состояний и заболеваний, перечисленных в классификации.
На основании только конечных статистических показателей без сравнительных исследований с использованием клинической документации на каждого пациента и свидетельств о смерти оценить значение каждой из причин, входящих в первую группу, практически невозможно. Кроме того, без специального исследования с изучением свидетельств о смерти невозможно количественно оценить вклад второй группы причин в различия показателей смертности.
Цель данной статьи: привлечь внимание специалистов к проблеме кодирования и адекватного заполнения свидетельств о смерти, сравнить и обсудить причины различий стандартизованных коэффициентов смертности (СКС) от БСК среди мужчин и женщин старше 50 лет в России и США.
 Материал и методы
Материал и методы
В качестве объекта сравнения показателей смертности от БСК в России выбраны США как страна с большой численностью населения, более низкой, чем в России, смертностью от БСК и хорошо налаженной статистикой причин смертности населения. Национальный центр статистики здоровья (National Center for Health Statistics) систематически публикует все методические материалы по оценке заболеваемости и смертности от отдельных причин в США. Основным источником данных по смертности в США является WHO mortality database (WHO MD) [1], которая содержит показатели по 4-значным кодам МКБ-10, полу и по 5-летним возрастным группам вплоть до возраста 95+. Данные о населении США по 5-летним возрастным группам взяты из базы данных о смертности Human Mortality Database (HMD) [2], поскольку WHO MD содержит данные о населении США только до 2007 г. и не содержит данных для возрастных групп 85—89, 90—94, 95 лет и старше. На момент начала работы над статьей были доступны данные за 15-летний период с 1999 по 2013 г.
Данные об умерших в России получены путем дополнительной обработки информации о возрасте, поле и причинах смерти умерших в виде проставленного медицинскими работниками 4-значного кода МКБ-10 в медицинских свидетельствах о смерти за период с 2000—2014 гг. Эти сведения используются для получения регламентных данных статистики смертности и в электронном виде хранятся в Росстате.
Таким образом, для обеих стран взяты все доступные на момент начала работы над статьей данные, которые охватывают 15-летний период. Столь длительный временно'й период выбран в связи с тем, что по отдельным причинам смерти ежегодно регистрируются только единичные случаи смертей, а накопленные данные позволяют с большей степенью уверенности судить о структуре смертности.
На основе данных о количестве умерших в определенных возрастах и численности населения были рассчитаны возрастные коэффициенты смертности и СКС от БСК, соответствующие всем 3-значным агрегированным и детальным (в большинстве случаев 4-значным) кодам МКБ-10 (в МКБ-10 есть 3-значные рубрики, которые еще не разбиты на 4-значные). Общее число используемых детальных кодов составило при кодировании мужской смертности 433 в России и 309 в США, женской смертности — 413 и 305 соответственно.
Для стандартизации коэффициентов смертности использовались данные о Европейском стандартном населении на 2013 г. (2013 European Standard Population; ЕСН-2013). Это новый стандарт, который учитывает возраста, включая 95 лет и старше, тогда как все другие оканчиваются группой 85 лет и старше. СКС получены для возрастов 50 лет и старше, поскольку в возрастной структуре ЕСН-2013, а также в России и США более 95% смертей от БСК приходятся на возраст 50 лет и старше. Причины смерти, соответствующие 3-значным агрегированным кодам МКБ-10, были упорядочены по разности между СКС от данной причины в России и США, отдельно для мужчин и для женщин.
Результаты
В 2000—2014 гг. в России зарегистрировано 75 трехзначных агрегированных кодов МКБ-10 причин смерти от БСК1, в США — 65. Всего в России от 10 причин, которые не используются для кодирования в США, за период с 2000 по 2014 г. умерли 24 433 человека, что составило 0,15% смертей в возрасте 50 лет и старше. Практически все перечисленные в табл. 1 причины (за исключением I66 и I23) относятся к так называемым рубрикам со звездочкой, которые сопутствуют болезням, классифицированным в МКБ в других рубриках, и согласно правилам МКБ, не могут быть выбраны в качестве первоначальной причины смерти.
Наибольшее число смертей в табл. 1 соответствует коду I23, который не снабжен звездочкой. Однако данная рубрика включает только осложнения острого инфаркта миокарда (ОИМ) (гемоперикард, разрыв межжелудочковой и межпредсердной перегородки, разрыв миокарда свободной стенки, тромбоз и другие осложнения острого периода заболевания), и в соответствии с правилами МКБ в статистике смертности рубрика I23 не используется в качестве первоначальной причины смерти. Поскольку именно ОИМ вызывает «последовательность патологических процессов, непосредственно приводящих к смерти», то по правилам МКБ именно он является первоначальной причиной смерти. Доля смертей с таким кодом от числа смертей, обусловленных ОИМ (коды I21, I22, I23), составляет около 1% (или 0,1% от числа всех смертей класса БСК).

Таким образом, с одной стороны, все 10 рубрик, перечисленных в табл. 1 и указанных в медицинских свидетельствах о смерти, использованы ошибочно, а с другой — доля таких ошибок мала.
СКС от причин, соответствующих остальным трехзначным рубрикам для мужчин и для женщин, представлены в Приложении 1. По 23 трехзначным кодам показатели мужской смертности в США были выше, чем в России (в структуре женской смертности таких кодов было 28). Доля таких смертей в России от числа смертей от БСК составила 6,5% (и для мужчин, и для женщин), в США 36,8 и 40% соответственно.
По 42 трехзначным агрегированным кодам показатели смертности мужчин в России превышали показатели смертности мужчин в США; среди женщин число таких кодов составило 37. Максимальное различие в превышении СКС от БСК между странами у мужчин на 98,9% определяют 8 первых групп причин в приведенном в Приложении списке, а у женщин на 98,4% — это 6 первых групп причин (табл. 2).
Большинство причин смерти, которые входят в группы с кодами I25, I67, I64, I24, I70, не имеют четких критериев диагностики, а часто представляют собой совокупность различных состояний и заболеваний. Так, показатели СКС по коду «другие формы острой ишемической болезни сердца (ИБС)» в России выше, чем в США, в 35 раз у мужчин и в 21 раз у женщин. Этот код объединяет такие причины, как «синдром Дресслера» (код I24.1), «другие формы острой ИБС» (код I24.8) и «острая ИБС неуточненная» (код I24.9). Синдром Дресслера, являющийся осложнением инфаркта миокарда (ИМ), не регистрируется как первоначальная причина смерти в США, а по двум другим причинам смертность в России выше, чем в США, у мужчин в 57 раз и 10,3 раза; у женщин — в 34 и 7,5 раза.
Различия в смертности по коду I67 «другие цереброваскулярные болезни (ЦВБ)» и у мужчин и у женщин сводятся к трем «детальным кодам»: «церебральный атеросклероз» (максимальные различия — в России смертность выше среди мужчин в 8,5 раза, среди женщин в 11 раз), «другие уточненные поражения сосудов мозга» (в России смертность выше в 1,2 раза и среди мужчин, и среди женщин) и «ЦВБ неуточненная» (в России смертность выше среди мужчин в 7,2 раза, среди женщин в 8,8 раза). Различия по смертности от «инфаркта мозга» (код I63) связаны главным образом с входящими в эту рубрику «инфарктом мозга неуточненным» и «инфарктом мозга, вызванным неуточненной закупоркой или стенозом мозговых артерий». Различия по смертности от атеросклероза (код I70) связаны на 70% у мужчин и на 80% у женщин с рубрикой «генерализованный и неуточненный атеросклероз».
Обращает также внимание, что доля смертей от перечисленных в табл. 2 причин смерти в США значительно ниже, чем в России, т.е. в США значительно чаще используются другие коды при указании первоначальной причины смерти.
Дальнейший анализ по детальным кодам МКБ-10 выявил 71 причину, по которой мужская смертность в США была выше, чем в Российской Федерации. В табл. 3 и 4 представлены наименования 10 причин, по которым показатели смертности имеют максимальные различия.
Как следует из табл. 3, большинство причин обозначены в МКБ как «неуточненные» (6 из 10). Доля перечисленных в табл. 3 причин мужской смертности, обусловленной БСК, в России составляет 4,1%, в США — 41,2%.
Среди женщин по 90 детальным кодам смертность в США была выше, чем в Российской Федерации. Как следует из табл. 4, большинство причин обозначены в МКБ как «неуточненные» (6 из 10). Доля перечисленных в табл. 4 причин от женской смертности, обусловленной БСК, в России составляет 3,7%, в США — 38,3%.
Значительную долю смертей в США (7,7% для мужчин от смертей БСК и 6,3% для женщин) составляет такая причина, как «атеросклеротическая сердечно-сосудистая болезнь» (код I25.0). В России доля смертей от этой причины в классе БСК составляет 1,9% у мужчин и 1,8% у женщин. Следует отметить, что в России данный диагноз появляется только на стадии оформления посмертного диагноза в свидетельствах о смерти, поскольку такая формулировка не используется в клинических классификациях и, следовательно, при оформлении медицинской документации (историй болезни, амбулаторной карты пациента).
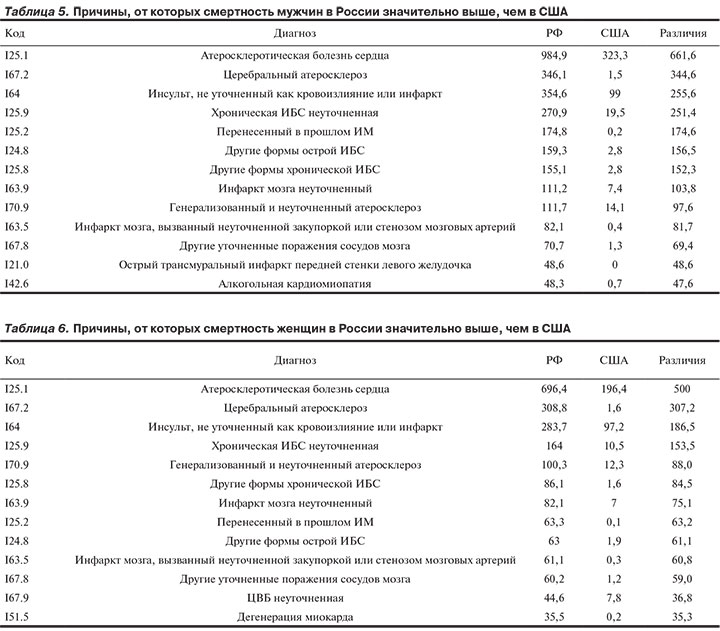
Доля перечисленных в табл. 5 причин мужской смертности, обусловленной БСК, в России составляет 72,2%, в США — 37,2%.

Из 13 причин смерти (см. табл. 5), по которым показатели в России значительно выше, чем в США, 4 обозначены в МКБ как «неуточненные», и 3 причины входят в рубрику «другие» (т.е. их тоже нельзя отнести к конкретным заболеваниям). Показатели СКС по коду I25.2 («перенесенный в прошлом ИМ») между Россией и США различаются в 864 раза у мужчин и 674 раза у женщин. При этом необходимо отметить, что, согласно правилам МКБ-10, данный код не должен быть использован в качестве «первоначальной причины смерти», однако те же правила предписывают, что если в свидетельстве указана только одна причина (заполнена только одна строка), то она и выбирается в качестве первоначальной причины смерти. Вероятно, именно по этой причине данный код регистрируется и в России, и в США.
Доля перечисленных в табл. 6 причин женской смертности, обусловленной БСК, в России составляет 75,1%, в США — 37,8%.
Максимальные показатели смертности в группе хронических форм ИБС и в России, и в США отмечены для причин с кодом I25.1 («Атеросклеротическая болезнь сердца»). Обращает внимание, что несмотря на значительно более высокие СКС от «атеросклеротической болезни сердца» (I25.1) в России по сравнению с США (среди мужчин смертность выше в 3 раза, среди женщин в 3,5 раза), доля смертей от этой причины от смертей, входящих в класс БСК, в России и США сопоставимы (в России среди мужчин 24,5%, в США 25,4%, среди женщин — 25,5 и 22% соответственно).
Всего на долю причин смертей, указанных в табл. 2—6, приходится 76,5% мужской смертности от БСК в России и 78,3% в США; 78,7 и 76,1% женской смертности в России и США соответственно. Обращает внимание, что общая доля причин смерти, которые в МКБ имеют четвертый знак кода «8» или «9» и сопровождаются «расшифровкой» «другие» и «неуточненные» болезни, составляет в РФ среди мужчин 31,6 и 29,1% среди женщин; в США — 33,3 и 31,8% соответственно. Если же учесть такие коды и рубрики МКБ, как «инсульт, не уточненный как кровоизлияние или инфаркт» (код I64), «дегенерация миокарда» (код 151.5), «последствия инсульта, не уточненные как кровоизлияние или инфаркт мозга», «атеросклеротическая сердечно-сосудистая болезнь» (код 125.1) и «атеросклеротическая болезнь сердца», то эти доли возрастут до 36,5, 39,6, 41,9 и 40,5% соответственно. Формулировки указанных рубрик не используются в клинической практике в качестве диагнозов при обращении за медицинской помощью или при выписке из стационара. Подобных формулировок нет в российских или американских клинических рекомендациях профессиональных сообществ.
Обсуждение
В качестве причин выявленных нами различий надо отметить следующие. Есть причины, которые с большой степенью вероятности по-разному кодируются в России и США. Например, повторный ИМ. Согласно правилам МКБ, данный код должен использоваться только в тех случаях, когда временной промежуток между первым и повторным ИМ не превышает 28 дней. В связи с тем что в США причины смертности кодируют специально обученные сотрудники, вероятно, этот промежуток времени контролируется более тщательно, чем в России.
Другой пример — «другие ЦВБ». С большой степенью вероятности можно предполагать, что значительная часть смертей, которые в России традиционно кодируются как ЦВБ, в США, как и в ряде других стран, регистрируются в других рубриках. Это в первую очередь касается болезни Альцгеймера. Показатель смертности в Российской Федерации вследствие болезни Альцгеймера в 2012 г. составил 0,26 на 100 тыс. населения, в США — 27,4. Смертность от болезни Альцгеймера многократно выше (чем в России) не только в США, но и во всех экономически развитых странах [3]. Именно болезнь Альцгеймера и сосудистые деменции кодируются как первопричина смерти в большинстве стран, в то время как в России принято клинические проявления этих заболеваний называть «атеросклерозом цереброваскулярных артерий», а в случае смерти кодировать в качестве первопричины смерти ЦВБ.
Совершенно очевидно, что в Российской Федерации имеется гиподиагностика деменции альцгеймеровского типа, связанная с недостаточной верификацией диагноза, для которой требуется использование специальных тестов и визуализирующих исследований при жизни, а при проведении патологоанатомического исследования — соответствующих знаний и «настороженности» патологоанатомов [4]. Влияние подходов к диагностике деменций на показатели смертности описано в исследовании S. Harris и соавт. [3]. В Великобритании в 2009 г. по сравнению с 2001 г. абсолютное число случаев смерти от «старческого» или «предстарческого слабоумия» уменьшилось на 36%, а число случаев смерти от болезни Альцгеймера возросло на 39%. Анализ показал, что в целом за период с 2001 по 2009 г. (если брать 3 причины смерти от деменций за 100%) доля смертей в результате сосудистых деменций составила 47,5%, старческих деменций — 34,8%, а от болезни Альцгеймера — 17,7%. Отмечается, что сосудистые и другие причины слабоумия могут существовать одновременно, и это обусловливает сложности в интерпретации данных на фоне не полностью решенных вопросов дифференциальной диагностики и изменяющейся клинической практики [5]. Учитывая, что в настоящее время не существует принципиальных различий в профилактике и лечении этих заболеваний, верификация диагноза влияет на нозологическую структуру смертности, но не на показатели общей смертности.
Другие причины различий связаны, вероятно, с организацией медицинской помощи, поскольку такие заболевания, как эндокардит, пороки сердца, аневризма аорты, ОИМ имеют более четкие диагностические критерии и требуют специальных методов диагностики. На это косвенно может указывать и то, что в США значительно чаще, чем в России, используются иные, чем приведенные в табл. 2, коды при указании первоначальной причины смерти. Это может быть обусловлено лучшей дифференциальной диагностикой, более частым использованием визуализирующих и инвазивных методов исследования. Можно предположить, что в России критически снижается уровень диагностического поиска у пожилых людей. Ранее мы обращали внимание на аналогичные различия в показателях смертности от рака толстой кишки и рака легкого [6]. В России большинство пожилых людей умирают дома [7]. И амбулаторно часто нет возможности выявить истинную причину смерти, особенно в сельской местности и районах с недостаточным ресурсным обеспечением. В то же время наличие хронической патологии в пожилом возрасте, наблюдение в поликлинике в связи с хроническими заболеваниями дает основание заполнить свидетельство о смерти в отсутствие патологоанатомического исследования. Таким образом, можно предположить, что различия по тем причинам смерти, которые требуют верификации диагноза с помощью современных методов диагностики, в старших возрастных группах обусловлены именно гиподиагностикой (вероятно, в первую очередь ИМ) [8]. Во-первых, с возрастом сокращается доля диагнозов, полученных на основе вскрытий. Во-вторых, у пожилых чаще регистрируется множественная сочетанная патология, что затрудняет выбор первоначальной причины смерти.
При сопоставлении показателей смертности от нозологий, выделяемых 4-значным кодом, выявлено, что, несмотря на значительно более высокую смертность в России в целом от БСК по сравнению с США, по ряду причин, входящих в класс БСК, показатели смертности в США существенно выше, чем в России. Показатели от таких причин (см. табл. 5 и 6), как «ОИМ неуточненный», «остановка сердца неуточненная», «болезнь периферических сосудов неуточненная», «кардиомиопатия неуточненная», «болезнь сердца неуточненная», «атеросклеротическая сердечно-сосудистая болезнь», «нарушение ритма сердца неуточненное» существенно выше. Это невозможно объяснить ничем другим, кроме как разными подходами к кодированию причин смерти, поскольку не существует клинических критериев для установления таких диагнозов. Можно предположить также с большой долей вероятности, что разные подходы к формулированию диагноза и кодированию причин смерти лежат в основе более высокой смертности в США от «застойной сердечной недостаточности (СН)». Традиционно в России СН при формулировании диагноза с целью указания причины госпитализации или смерти является осложнением основного заболевания. При этом в США СН вне зависимости от этиологии указывается как непосредственная причина госпитализации, обращения за медицинской помощью или смерти, выделяется в особый раздел при публикации ежегодных отчетов [9] .
Более высокие показатели смертности от «неревматических поражений аортального клапана», но менее высокие показатели смертности от ревматических пороков сердца в США по сравнению с Россией можно объяснить разной распространенностью ревматических и неревматических (атеросклеротических) пороков. Атеросклеротический стеноз аортального клапана чаще регистрируется у лиц старше 50 лет, и, учитывая более высокую продолжительность жизни в США, можно предполагать более высокую распространенность атеросклеротического аортального стеноза в США. В то же время, согласно результатам эпидемиологических исследований, ревматические пороки чаще встречаются в развивающихся (по сравнению с экономически развитыми) странах [10, 11]. Можно предполагать, что современные хирургические и эндоваскулярные методы лечения пороков клапанов разной этиологии влияют на различия показателей смертности в России и США, но в настоящее время в мире исследований с целью оценки влияния на уровни популяционной смертности не проводилось.
Есть причины, по которым различия в показателях смертности, вероятно, обусловлены несколькими факторами. Например, «гипертензивная болезнь с преимущественным поражением почек и почечной недостаточностью». С одной стороны, вполне вероятно, что различия обусловлены разными подходами к кодированию. Поскольку в России смертность ниже, чем в США, только от «гипертензивной болезни с преимущественным поражением почек», от других форм гипертонической болезни в России смертность выше. С другой стороны, вполне вероятно, что различия могут быть обусловлены различиями в расовом составе населения (судя по публикациям в США, среди афроамериканцев гипертоническая болезнь чаще регистрируется, чаще сопровождается осложнениями, при лечении реже удается достичь оптимальных показателей, и смертность среди афроамериканцев от этой формы гипертонической болезни почти в 2 раза выше, чем среди белых американцев) [9]. Однако это может быть только гипотезой, которую необходимо проверять в соответствующим образом организованных исследованиях. Только в таких исследованиях можно понять, почему в России смертность от таких причин, как «ЦВБ», «хроническая ИБС неуточненная», «другие формы хронической ИБС», значительно выше, чем в США [12].
Следует отметить значительно более высокую смертность в России по сравнению с США от «острого трансмурального инфаркта передней стенки миокарда» на фоне более высокой смертности в США от «ОИМ неуточненного». Этот и факт, описанный выше, на наш взгляд, показывают, что не всегда кодирование причин смерти не врачами, а специалистами, не имеющими медицинского образования, но обученными принципам кодирования в соответствии с правилами МКБ, приводит к лучшим результатам. Маловероятно, что врачи США в таком значительном числе случаев в качестве окончательного диагноза используют термин «неуточненный ИМ», поскольку в клинической практике случаи ИМ, при которых трудно определить локализацию очага некроза, встречаются редко при жизни, а при патологоанатомическом исследовании такие случаи можно отнести к казуистике.
Использование того или иного кода в качестве первоначальной причины смерти в значительной степени зависит от принятых в стране правил формулирования диагнозов (в том числе основного, сопутствующего и осложнений) и организации системы кодирования болезней. Так, хорошо известно, что осложнениями сахарного диабета (СД) является широкий спектр самых разных сердечно-сосудистых заболеваний (инфаркт, инсульт, сосудистая энцефалопатия, почечная недостаточность, атеросклероз сосудов нижних конечностей, микро- и макроангиопатии), которые фактически являются непосредственной причиной смерти. И в России традиционно эти причины регистрируются как первоначальная причина смерти, в то время как СД фигурирует как сопутствующее заболевание. В то же время правила МКБ предписывают именно СД указывать в качестве первоначальной причины смерти. Согласно результатам анализа свидетельств о смерти, доля СД в структуре смертности значительно изменяется в зависимости от применения правил МКБ-10 [13].
Нельзя не отметить некоторые другие спорные моменты трактовки «первоначальной причины» согласно МКБ. Если принять, что СД является первоначальной причиной смерти, то логичным кажется вопрос о тех случаях смерти, которые вызваны заболеваниями, тесно ассоциированными со злоупотреблением алкоголя. В большинстве случаев в России для таких причин смерти используют коды «алкогольная кардиомиопатия» и «другие формы острой ИБС». В многочисленных публикациях этот вопрос поднимался неоднократно [14—18], однако вклад алкоголя в высокие показатели смертности от БСК до сих пор остается предметом споров. Еще один пример. Осложнения ОИМ (код I23) в соответствии с правилами МКБ в статистике смертности не используются в качестве первоначальной причины смерти. В то же время, несмотря на то что аневризма сердца (код I25.3) по сути тоже является осложнением перенесенного ИМ, согласно правилам МКБ, данная причина может указываться как «первоначальная причина смерти». Это только 2 примера, но таких спорных вопросов в МКБ достаточно много.
Такие не совсем корректные с точки зрения клинической кардиологии формулировки причины смерти (имеющиеся в МКБ), как «Атеросклеротическая сердечно-сосудистая болезнь», «Атеросклеротическая болезнь сердца» и «Хроническая ИБС неуточненная», в США изменены с помощью клинической модификации МКБ (в России клинической модификации нет). Например, вместо имеющейся в МКБ-10 рубрики I25.1 «Атеросклеротическая болезнь сердца» в клинической модификации МКБ (США) содержатся следующие формулировки, которые вполне понятны любому врачу:
- I25.1 — Атеросклеротическое поражение нативной коронарной артерии;
- I25.10 — Атеросклеротическое поражение нативной коронарной артерии без стенокардии;
- I25.11 — Атеросклеротическое поражение нативной коронарной артерии с наличием стенокардии;
- I25.110 — Атеросклеротическое поражение нативной коронарной артерии с нестабильной стенокардией;
- I25.111 — Атеросклеротическое поражение нативной коронарной артерии с наличием стенокардии и спазмом;
- I25.118 — Атеросклеротическое поражение нативной коронарной артерии с другими формами стенокардии;
- I25.119 — Атеросклеротическое поражение нативной коронарной артерии с неуточненными формами стенокардии (http://icdlist.com/icd-10/125).
Однако наличие клинической модификации не «спасает» от неприемлемых с клинической точки зрения диагнозов. Несмотря на то что в клинической модификации МКБ США нет кода I25.0 («Атеросклеротическая сердечно-сосудистая болезнь»), СКС от этой причины в США выше, чем в России, в 1,2 раза и среди мужчин, и среди женщин. Казалось бы, благодаря клинической модификации, которая все разъясняет, такой код не должен использоваться. Вероятная причина в том, что в США врач устанавливает диагноз в привычных для него терминах с использованием общепринятых клинических классификаций, а затем специалисты в области статистики «подбирают» код в соответствии с принципами кодирования, изложенными в МКБ и заложенными в программное обеспечение. Таким образом, в статистике смертности появляется код, отсутствующий в клинических классификациях.
О проблемах с кодированием первоначальной причины смерти в России уже неоднократно писали специалисты из разных областей медицины [19—21] и демографии [22]. По данным Н.Н. Никулиной [21], во всех регионах, где проводился анализ, регистрируется значительное число смертей от «неопределенных и неуточненных» диагнозов, которые появляются именно при заполнении свидетельств о смерти вне стационаров, особенно для умерших пожилого возраста при наличии в анамнезе хронических БСК. Аналогичные данные представлены А.Е. Ивановой и соавт. [19], которые отмечают, что подобные диагнозы ставятся врачами «независимо от уровня их знаний о патогенезе заболевания, приведшего к смерти». С.А. Бойцов и И.В. Самородская [4], анализируя региональные различия по смертности от БСК, в 2015 г. также обращали внимание на то, что в настоящее время в регионах, вероятно, имеется завышение показателей смертности от БСК, поскольку в значительной части случаев в качестве причин смерти используются диагнозы, которые невозможно интерпретировать с клинической точки зрения.
По мнению специалистов, участвующих в проведении круглого стола «Вклад болезней системы кровообращения в структуру общей смертности: вопросы и проблемы», прошедшего 11 мая 2016 г. в ГНИЦПМ в Москве, большинство «неопределенных и неуточненных» диагнозов, указанных в качестве первоначальных причин смерти, активно используются участковыми врачами, фельдшерами в сельской местности, в случаях смерти пожилых лиц без заболеваний с четко очерченной симптоматикой, не получавших лечение по поводу этих заболеваний и не обращавшихся за медицинской помощью в медицинские учреждения [12].
Но можно предположить, что это не только российская проблема. Результаты исследования, выполненного в Новой Зеландии, указывают, что большая часть смертей от ИБС регистрируется вне стационара среди лиц старшего возраста без клинических проявлений ИБС в предшествующий период жизни. Так, около 60% всех случаев смерти от ИБС происходят вне больницы, и более 50% умерших пациентов ранее не госпитализировались в связи с ИБС [24]. В исследовании показано, что использование разных подходов приводило к вариабельности доли смертей от ИБС от 24—25% до 37—39%. Косвенно о том, что основная причина различий лежит в особенностях заполнения свидетельств о смерти, кодирования и выбора первоначальной причины смерти, может указывать то, что в США [9] общее упоминание БСК в свидетельствах о смерти составляет 54%. И эта цифра соответствует доле БСК как причине смерти в России (52% в 2000—2014 гг.).
Все изложенное приводит к проблемам сопоставимости данных о смертности от отдельных причин между разными странами. И эти проблемы существуют очень давно. Еще в 2001 г. был опубликован аналитический обзор ВОЗ, в котором отмечалось, что различия по смертности от разных причин между Австрией, Испанией, Италией и Францией в определенной степени обусловлены именно разными подходами к определению (формулированию, кодированию) основной причины смерти [23]. В то же время согласование подходов к использованию правил МКБ значительно сокращает различия в показателях смертности от конкретных первоначальных причин смерти (например, ИБС в США и Японии) [24].
Таким образом, различия в показателях смертности от отдельных причин класса БСК в США и России связаны с целым рядом причин, из которых только часть обусловлена принципами организации медицинской помощи. Другая часть причин обусловлена несовершенством самой МКБ и правилами ее использования. Результаты нашего исследования показали, что:
- существующие правила МКБ трактуются по-разному в разных странах и, соответственно, приводят к несопоставимости данных;
- почти 40% случаев смерти, которые входят в класс БСК, и в России, и в США имеют четвертую цифру кода МКБ «8» или «9» и сопровождаются расшифровкой «другие» и «не-уточненные» или формулировками заболеваний, которые не используются в клинической практике, их нет в российских или американских клинических рекомендациях профессиональных сообществ. Именно в силу перечисленных причин с кодированием и выбором первоначальной причины смерти сравнение показателей не позволяет сделать вывод или предположение о том, насколько финансирование, организация медицинской помощи и частота применения отдельных методов лечения влияют на различие в показателях смертности двух стран.
Приложение
Стандартизованные коэффициенты смертности в возрасте 50 лет и старше от болезней системы кровообращения, соответствующие трехзначным рубрикам МКБ-10 в России в 2000—2014 гг. и в США в 1999—2013 гг.






