Состояние и охрана репродуктивного здоровья женщины имеют важнейшее медико-социальное значение и обусловливают необходимость выработки стратегии и тактики его сохранения и восстановления. К сожалению, современные показатели репродуктивного здоровья населения России характеризуются негативными тенденциями, о чем свидетельствуют большое число осложнений беременности и родов, высокие уровни материнской и младенческой смертности, гинекологической заболеваемости, высокая распространенность бесплодия и невынашивания беременности [1—4]. Определенную роль в этих неблагоприятных тенденциях отводят экстрагенитальной патологии, прежде всего артериальной гипертонии (АГ) и ожирению, которое диагностируют у 35—50% женщин репродуктивного возраста [2, 5—9]. Так, по данным проспективного когортного исследования 245 526 практически здоровых беременных, распространенность избыточной массы тела (индекс массы тела — ИМТ ≥25 кг/м2) составила 32,8% [10]. Кроме того, исследователи находят связь между течением беременности и неблагоприятными перинатальными исходами, а также наличием в будущем ранней сердечно-сосудистой патологии у людей, матери которых имели патологическую прибавку массы тела за период беременности. Ретроспективный анализ беременности у 2098 женщин показал, что патологическая прибавка массы тела в I и II триместрах гестации ассоциируется с высокой частотой преждевременных родов и оперативного родоразрешения, а также с недоношенностью и незрелостью новорожденного [11]. В другом крупном ретроспективном исследовании, включающем женщин с многоплодной беременностью, была выявлена связь патологической прибавки массы тела за период гестации с высоким риском развития гестационной АГ и преэклампсии. Вместе с тем состояние новорожденных у матерей с патологической и физиологической прибавкой массы тела в этом исследовании достоверно не различалось [12]. Важными стали данные, полученные при ретроспективном анализе 48 867 беременных, которые показали, что неблагоприятные перинатальные исходы связаны с патологической прибавкой массы тела за период гестации и не зависят от ИМТ до беременности [13]. Специальных клинических исследований, посвященных анализу факторов, которые влияют на прибавку массы тела в течение гестации, и оценке перинатальных исходов у женщин с различным ИМТ до беременности не проводилось, что и стало мотивацией для данной работы.

Материал и методы
В исследование включены 69 женщин, медиана возраста которых составила 31,5 (25,0; 36,0) года, во II триместре беременности, которых наблюдали в течение всего периода гестации и в послеродовом периоде, подписавших информированное согласие на участие в исследовании. По данным анамнеза и результатам клинико-инструментального обследования у всех пациенток была диагностирована АГ I—II стадии, 1—2-й степени [14]. Все обследуемые знали о наличии у них АГ до беременности и нерегулярно, только при повышении артериального давления (АД), применяли ингибиторы ангиотензинпревращающего фермента (n=14; 20%), β-адреноблокаторы (n=22; 32%) или нифедипин (n=5; 7%); 28 (41%) из них ранее не лечились. С установлением беременности все женщины самостоятельно прекратили прием антигипертензивных препаратов. После обследования при стойком повышении АД им назначали бисопролол в дозе 2,5—5,0 мг/сут, при неэффективности монотерапии к лечению добавляли блокатор кальциевых каналов нифедипин SR/GITS 30 мг/сут. Все эти антигипертензивные средства отнесены к классу «С» по классификации Управления по контролю за качеством пищевых продуктов и лекарственных препаратов США (Food and Drug Administration — FDA) и рекомендованы к применению у беременных [15].
 Обследование осуществляли по стандартной методике, включающей тщательное изучение анамнеза, физическое обследование, в том числе расчет ИМТ по формуле Кетле. Офисное измерение АД на обеих руках проводили трижды с 5-минутным интервалом сфигмоманометром в положении пациентки сидя, рука на столе по стандартной методике. За конечное (регистрируемое) значение офисного АД принимали среднее трех измерений, проводили суточное мониторирование АД (СМАД). Регистрацию АД осуществляли с интервалом 15 мин в период бодрствования (с 7.00 до 23.00 ч) и 30 мин в период сна (с 23.00 до 7.00 ч). Анализировали следующие показатели: среднее систолическое и диастолическое АД в дневные (ср.САД дн., ср.ДАД дн.) и ночные (ср.САД н., ср.ДАД н.) часы, максимальное дневное систолическое (мaкс.САД дн.) и диастолическое (мaкс.ДАД дн.) АД, временной гипертонический индекс систолического (ГИ САД) и диастолического (ГИ ДАД) АД, суточный индекс САД (СИ САД) и ДАД (СИ ДАД), среднюю частоту сердечных сокращений (ср.ЧСС).
Обследование осуществляли по стандартной методике, включающей тщательное изучение анамнеза, физическое обследование, в том числе расчет ИМТ по формуле Кетле. Офисное измерение АД на обеих руках проводили трижды с 5-минутным интервалом сфигмоманометром в положении пациентки сидя, рука на столе по стандартной методике. За конечное (регистрируемое) значение офисного АД принимали среднее трех измерений, проводили суточное мониторирование АД (СМАД). Регистрацию АД осуществляли с интервалом 15 мин в период бодрствования (с 7.00 до 23.00 ч) и 30 мин в период сна (с 23.00 до 7.00 ч). Анализировали следующие показатели: среднее систолическое и диастолическое АД в дневные (ср.САД дн., ср.ДАД дн.) и ночные (ср.САД н., ср.ДАД н.) часы, максимальное дневное систолическое (мaкс.САД дн.) и диастолическое (мaкс.ДАД дн.) АД, временной гипертонический индекс систолического (ГИ САД) и диастолического (ГИ ДАД) АД, суточный индекс САД (СИ САД) и ДАД (СИ ДАД), среднюю частоту сердечных сокращений (ср.ЧСС).
Активность симпатико-адреналовой системы (САС) определяли по величине β-адренорецепции мембран эритроцитов (β-АРМ) авторским методом, основанным на изменении осморезистентности эритроцитов в присутствии адреноактивного вещества, с использованием набора реагентов АРМ-АГАТ [16].
Допустимую физиологическую прибавку массы тела за период беременности рассчитывали с учетом ИМТ до беременности (табл. 1) согласно рекомендациям Institute of Medicine of National Academies, Recommendations for Weight Gain During Pregnancy in the Context of the Obesity Epidemic (2010) [17].
Контроль АД и оценку самочувствия пациенток проводили еженедельно, все лабораторные и инструментальные обследования осуществляли до лечения и на фоне антигипертензивной терапии (АГТ).
В сроки беременности 20 нед и более при появлении протеинурии (≥300 мг белка в 24-часовом образце мочи) и повышении АД диагностировали преэклампсию. Роды, произошедшие до 37-й недели, считали преждевременными.
Перинатальные исходы оценивали по антропометрическим параметрам и по шкале Апгар на 1—5-й минуте жизни новорожденного. Недоношенным считали новорожденного, масса тела которого при рождении была менее 2500 г.
Статистическую обработку полученных данных осуществляли с помощью пакета прикладных программ Statistica 6.0. При непараметрическом распределении признака рассчитывали медиану (Ме) и межквартильный размах (25-й квартиль; 75-й квартиль). Сравнение двух независимых групп проводили с использованием непараметрического теста Манна—Уитни. Оценку межгрупповых различий по качественным порядковым и бинарным признакам выполняли с использованием критерия χ2. Различия считали статистически значимыми при p<0,05.
Результаты
Распределение пациенток на группы было проведено ретроспективно: 1-ю группу составили 52 (75%) женщины, у которых прибавка массы тела за период гестации не выходила за пределы физиологической нормы, — 12,6 (11,5; 15,6) кг; 2-ю группу — 17 (25%) пациенток с прибавкой массы тела за период гестации больше нормы — 14,5 (10,2; 16,9) кг.
При анализе антропометрических данных (табл. 2) оказалось, что женщины с патологической прибавкой массы тела за период гестации были достоверно старше и чуть менее половины из них (n=7; 41%) имели избыточную массу тела до беременности, в то время как избыточная масса тела у пациенток 1-й группы встречалась редко (n=5; 10%).
Отягощенная по АГ наследственность (44 и 39% соответственно) и перенесенные острое нарушение мозгового кровообращения и/или острый инфаркт миокарда у ближайших родственников (12 и 15% соответственно) встречались с одинаковой частотой в обеих группах.
Не было выявлено различий и по частоте развития пре-эклампсии в анамнезе у матерей обследованных, которая была у 12% женщин 1-й группы и у 14% — 2-й группы.
Показатели СМАД у всех обследованных соответствовали систолодиастолической АГ и не различались между группами (табл. 3).
Через 14 нед АГТ в обеих группах был достигнут адекватный антигипертензивный эффект — достоверное (р<0,05) снижение всех показателей СМАД за исключением СИ САД и СИ ДАД у пациенток 1-й группы, который практически не изменился к концу периода наблюдения. Необходимо также отметить, что у большинства пациенток этой группы наблюдали нормальное снижение ночного уровня САД (78%) и ДАД (84%) и преобладание этого же типа диппер у них наблюдалось на фоне лечения. У пациенток 2-й группы, несмотря на достижение целевых уровней АД к концу периода наблюдения, было выявлено достоверное снижение СИ САД и СИ ДАД на фоне АГТ (см. табл. 3) и увеличение числа женщин с типом нон-диппер (65% против 18% до лечения).
По величине β-АРМ в исходном состоянии в обеих группах выявлялась гиперсимпатикотония — средние значения показателя более чем в 2 раза превышали физиологический уровень (рис. 1). Однако во 2-й группе гиперсимпатикотония носила более выраженный характер. На фоне АГТ в обеих группах активность САС в равной степени снизилась, что проявилось достоверным уменьшением величины β-АРМ.
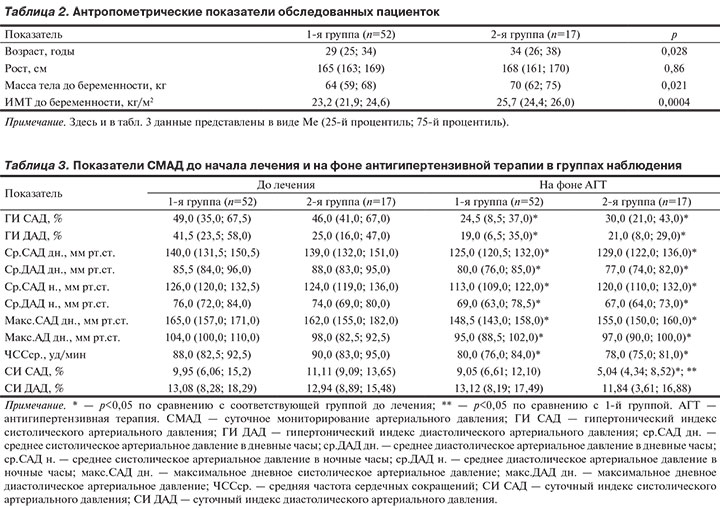
На 28—35-й неделях беременности у 25% женщин развилась преэклампсия, частота которой у пациенток 2-й группы была в 2 раза выше (рис. 2), чем в 1-й группе (41% против 19%).
Средняя продолжительность беременности у большинства пациенток 1-й группы соответствовала физиологическому сроку — 38,6 (36,7; 39,2) нед и была больше, чем во 2-й группе, — 37,1 (35,4; 38,0) нед.
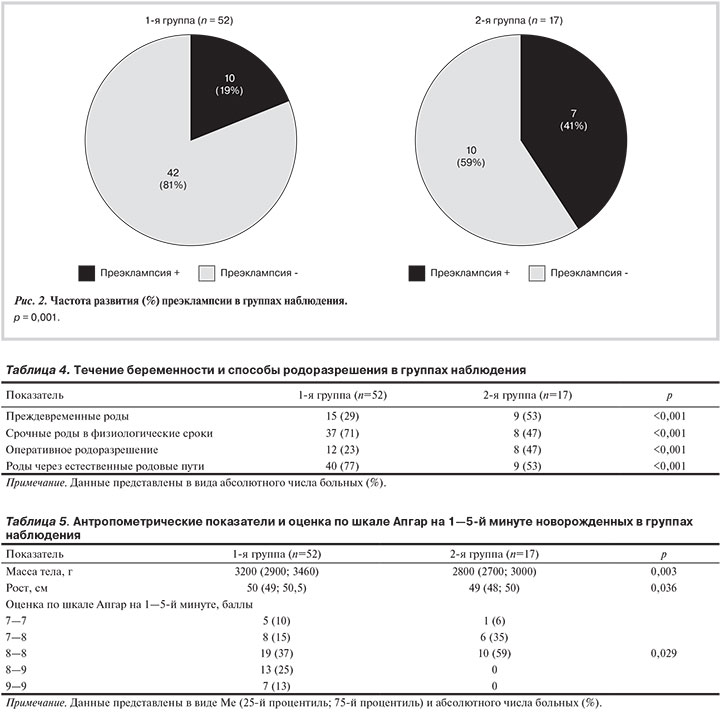
Преждевременные роды в сроки 34—37 нед беременности произошли у 1/3 женщин 1-й группы и у 53% пациенток 2-й группы, при этом у них достоверно чаще выполнялось оперативное родоразрешение (табл. 4).
Анализ перинатальных исходов выявил, что антропометрические показатели новорожденных, как и их оценка по шкале Апгар на 1—5-й минуте жизни, были достоверно лучше у женщин 1-й группы (табл. 5).
Обсуждение
При анализе факторов, способных влиять на чрезмерную прибавку массы тела за период беременности, оказалось, что женщины 2-й группы в среднем были старше и исходно имели достоверно больший ИМТ. По мнению исследователей, у женщин с избыточной массой тела и ожирением риск преждевременных родов до 34-й недели увеличивается более чем в 1,5 раза [18].
Кроме того, следует подчеркнуть, что хотя АГ, имевшаяся у всех пациенток, является весомым фактором риска (ФР) неблагоприятных перинатальных исходов [19, 20], но и недостаточное снижение АД в ночное время у женщин с чрезмерной прибавкой массы тела за период гестации (65% пациенток с типом нон-диппер против 18% в 1-й группе) может неблагоприятно влиять на течение беременности, состояние плода и новорожденного. Исследователи считают, что недостаточное снижение АД в ночное время создает условия для развития нарушений маточно-плодово-плацентарного кровотока и гипотрофии плода [21].
Сам факт чрезмерной прибавки массы тела за период гестации четко продемонстрировал его неблагоприятное влияние как на течение беременности, так и на состояние новорожденного. Необходимо отметить, что такое серьезное осложнение беременности, как преэклампсия, возникла у ¼ пациенток с АГ, что согласуется с данными других исследователей [22]. Вместе с тем во 2-й группе преэклампсия развивалась в 2 раза чаще, чем у пациенток 1-й группы, что может вносить свой дополнительный вклад в неблагоприятные перинатальные исходы, поскольку у этих пациенток исследователи обнаружили не только недостаточное ночное снижение АД, но и у 15% из них повышение АД в ночные часы (тип найт-пикер) [23]. При этом чрезмерную прибавку массы тела за период беременности можно рассматривать в качестве неблагоприятного фактора, способствующего развитию этого грозного осложнения беременности, особенно у женщин с избыточной массой тела и ожирением, как уже было ранее отмечено другими авторами [24—26].
Для беременности характерна физиологическая гиперсимпатикотония, что многократно было продемонстрировано в наших исследованиях [27, 28]. Однако выраженную гиперсимпатикотонию можно рассматривать в качестве самостоятельного ФР неблагоприятных перинатальных исходов и, как показали наши предыдущие исследования и результаты данной работы, она может способствовать чрезмерной прибавке массы тела, особенно у женщин с избыточной массой тела, что негативно влияет на течение беременности [29]. Так, более чем у половины женщин 2-й группы произошли преждевременные роды, масса тела новорожденных у них была достоверно ниже, и высокой балльной оценки по шкале Апгар никто из них не достигал.
Выводы
Женщины с избыточной прибавкой массы тела за период гестации старше по возрасту и чаще имеют избыточную массу тела и ожирение до беременности по сравнению с пациентками с физиологической прибавкой массы тела.
У беременных с артериальной гипертонией и избыточной прибавкой массы тела за период гестации чаще регистрируется недостаточное снижение артериального давления в ночное время.
У женщин с чрезмерной прибавкой массы тела за период гестации хуже перинатальные исходы: достоверно чаще происходят преждевременные роды и выполняется оперативное родоразрешение, а также снижены антропометрические параметры и более низкая балльная оценка новорожденных по шкале Апгар.



