Операция коронарного шунтирования (КШ) является «золотым стандартом» в лечении больных ишемической болезни сердца (ИБС). Приоритет использования внутренней грудной артерии (ВГА) для шунтирования передней межжелудочковой артерии в настоящее время неоспорим [1]. Благодаря техническому прогрессу и улучшению результатов реваскуляризации миокарда значительно расширился круг больных, которым выполняют операции КШ, за счет пациентов пожилого и старческого возраста [2]. Для этой группы пациентов характерно многососудистое атеросклеротическое поражение. Сочетание поражения нескольких артериальных бассейнов утяжеляет естественное течение и прогноз заболевания [3].
В последнее время чаще отмечаются случаи рецидива симптомов стенокардии у пациентов, перенесших операции реваскуляризации миокарда с использованием ВГА. При обследовании этой группы больных в ряде случаев было выявлено стенотическое или окклюзионное поражение I сегмента подключичной артерии [4].
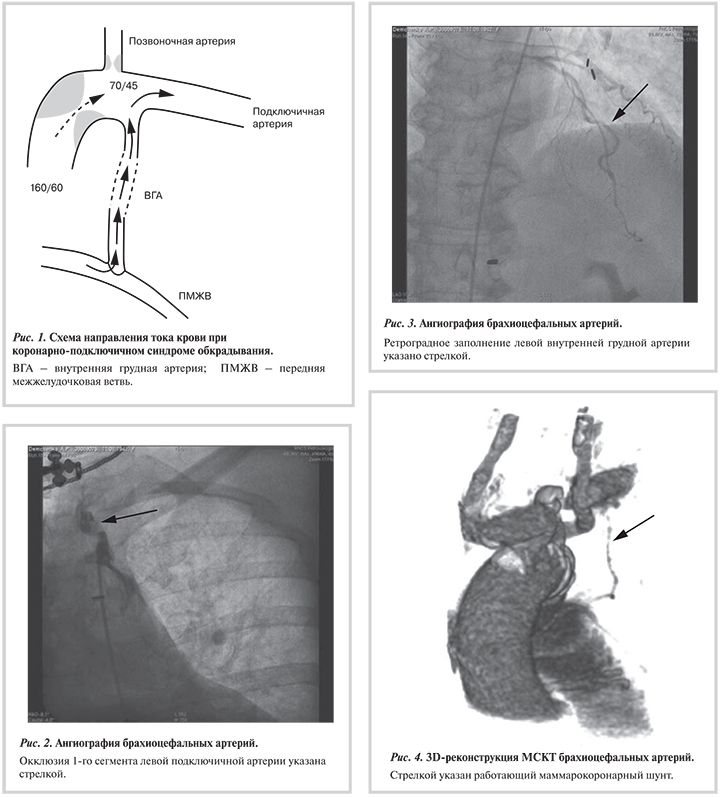
Развитие проксимального стеноза или окклюзии подключичной артерии может приводить к обратному току крови в левой ВГА, что ведет к возврату стенокардии и сердечной недостаточности (рис. 1). Впервые данная клиническая ситуация была описана в литературе в 1974 г. P.T. Harjola, M. Valle и названа коронарно-подключичным синдромом обкрадывания [5, 6].
Стандартной тактикой хирургического лечения коронарно-подключичного синдрома обкрадывания является выполнение операции сонно-подключичного шунтирования или сонно-подключичного переключения [4, 7, 8].
В отделении хирургии аорты и ее ветвей с января 2015 г. по апрель 2016 г. находились на лечении 2 пациента по поводу коронарно-подключичного синдрома обкрадывания. Оба пациента перенесли операцию реваскуляризации миокарда с использованием левой ВГА для шунтирования передней межжелудочковой артерии. В обоих случаях при обследовании перед реваскуляризацией миокарда были выявлены атеросклеротическое поражение других артериальных бассейнов, не требующих на тот момент хирургической коррекции, нарушение липидного обмена и ожирение I—II степени. Период от операции реваскуляризации миокарда до рецидива стенокардии составил 7 и 16 лет соответственно. Выполнялся стандартный протокол обследования, включающий ультразвуковое сканирование брахиоцефальных артерий, ангиографию, шунтографию коронарных и брахиоцефальных артерий.
При ангиографии и шунтографии в обоих случаях были выявлены окклюзия I сегмента левой подключичной артерии и ретроградное заполнение левой ВГА (рис. 2, 3). Пациентам было выполнено сонно-подключичное шунтирование из надключичного доступа с использованием синтетического протеза. Длительность ишемии головного мозга составила 8 и 17 мин соответственно. Кровопотеря в обоих случаях не превышала 100 мл. Послеоперационный период протекал гладко, пациенты выписаны на 5-е сутки после операции. Оба пациента в раннем послеоперационном периоде отмечали отсутствие стенокардии и повышение толерантности к физическим нагрузкам.
Синдром коронарно-подключичного обкрадывания является весьма редким, но достаточно известным явлением у пациентов, подвергшихся реваскуляризации миокарда с использованием левой ВГА [4]. Данный синдром может протекать бессимптомно для пациента, но может вызывать рецидив стенокардии, ишемию левой руки, инфаркт миокарда и прогрессирование сердечной недостаточности, а также появление транзиторных ишемических атак. Ангиография дуги аорты и брахиоцефальных артерий является «золотым стандартом» в диагностике данного синдрома [8]. Альтернативой в диагностике коронарно-подключичного синдрома обкрадывания могут служить ультразвуковое сканирование брахиоцефальных артерий и мультиспиральная компьютерная томография [9] (рис. 4).
Существует два варианта лечения синдрома коронарно-подключичного обкрадывания: эндоваскулярный, с выполнением баллонной ангиопластики и стентирования проксимального сегмента левой подключичной артерии; хирургический, с выполнением сонно-подключичного анастомоза или сонно-подключичного шунтирования. Эндоваскулярное лечение обладает рядом преимуществ: относительно короткий период пребывания больных в стационаре и больший комфорт для пациента, хотя нельзя не отметить достаточно высокий процент рестенозов (до 40,7%), что требует выполнения повторной операции в раннем послеоперационном периоде [10]. Кроме того, при стентировании I сегмента левой подключичной артерии всегда есть вероятность перекрытия устья позвоночной артерии и ВГА, эмболии в дистальное русло, которая может закончиться инсультом или инфарктом, ишемией верхней конечности. По данным E.Y. Woo и соавт., реканализация окклюзий брахиоцефальной артерии и подключичной артерии возможна в 57—65% наблюдений [11]. В исследовании J.P. de Vries и соавт. [12] комбинированный показатель инсульт + смерть вследствие операции в группе больных, перенесших ангиопластику подключичной артерии, также составил 3,6%. Хирургические методы лечения коронарно-подключичного синдрома обкрадывания по-прежнему остаются предпочтительными у большинства хирургов ввиду простоты их выполнения, а также хороших непосредственных и отдаленных результатов. Проходимость сонно-подключичных реконструкций за 10-летний период, по данным ряда авторов, составляет 94% [5, 13]. C.S. Cina и соавт. [14] проанализировали результаты операции у пациентов, которые перенесли сонно-подключичное шунтирование или сонно-подключичное переключение (n=1027). Было установлено, что риск летального исхода при обоих вмешательствах не превышает 1,2%. При наличии извитостей или вариантов отхождения подключичной артерии в качестве метода выбора должны также рассматриваться открытые вмешательства.
Коронарно-подключичный синдром обкрадывания всегда следует иметь в виду у пациентов с рецидивом стенокардии, которым в анамнезе была выполнена реваскуляризация миокарда с использованием левой ВГА. Более детальное обследование пациентов с мультифокальным атеросклерозом, которым планируется реваскуляризация миокарда с использованием левой ВГА, возможно, позволит снизить риск возникновения данного синдрома. Несмотря на приоритет баллонной ангиопластики и стентирования I сегмента левой подключичной артерии в лечении коронарно-подключичного синдрома обкрадывания, операция сонно-подключичного шунтирования остается методом выбора у пациентов с этой патологией.



