Острый коронарный синдром (ОКС) и острый инфаркт миокарда (ОИМ) все еще характеризуются
высокой смертностью, несмотря на все старания ученых и врачей [1–3]. Наибольший риск смерти отме-
чается при развитии таких осложнений, как шок, аритмии, блокады проводящей системы. Вовремя
выполненная реперфузионная терапия, в том числе тромболитическая терапия (ТЛТ), дает лучшие
результаты по выживаемости [4, 5]. Однако проблема выживаемости после догоспитальной ТЛТ у пациентов с ОКС, осложненным внезапно развившейся блокадой левой ножки пучка Гиса (ЛНПГ), остается еще мало изученной. Это вызывает споры о целесообразности реперфузионной терапии у таких больных, что и представляет большой интерес для врачей [6–10].
Цель исследования: оценка до- и госпитальной выживаемости пациентов с ОКС при острой блокаде
ЛНПГ после проведенной на догоспитальном этапе ТЛТ.
Материал и методы
Использовали ретроспективный тип исследования. Оценивали данные Муниципального учреждения
Березниковская станция скорой медицинской помощи и кардиологического отделения Березниковской
городской больницы №1 им. Е.А. Вагнера, пролеченных пациентов за период с апреля 2009 г. по август
2011 г.
Объект наблюдения (основная группа) — пациенты с ОКС, осложненным острой блокадой ЛНПГ,
которым на догоспитальном этапе была проведена ТЛТ. Критерии включения в основную группу:
ОКС при наличии «новой» (впервые возникшей или предположительно впервые возникшей) блокады
ЛНПГ. Давность заболевания — первые 6 ч. Критерий исключения — перенесенный ранее ИМ, абсолютные противопоказания к ТЛТ. В соответствии с целью исследования была сформирована группа сравнения. Критерий включения: ОКС, наличие острой блокады ЛНПГ, давность заболевания — более 6 ч. Критерий исключения — перенесенный ранее ИМ.
В основной группе было 18 человек: 9 мужчин и 9 женщин, медиана возраста 67 (55—77) лет, медиана
массы тела 76,5 (70,0—94,0) кг. Медиана времени боль—игла составила 120 (75—140) мин. В группе
сравнения было 18 человек: 10 мужчин и 8 женщин, медиана возраста 75 (70—80) лет. Между изучаемыми группами не было различий по возрасту (p=0,117) и полу (p=0,66).
ОКС диагностировали у больных с ангинозным приступом или другими неприятными ощущениями
(дискомфортом) в грудной клетке. «Новую» (впервые возникшую или предположительно впервые возникшую) блокаду ЛНПГ выявляли по уширению комплекса QRS на электрокардиограмме (ЭКГ) более
120 мс (при наджелудочковом ритме) на момент первичной регистрации ЭКГ. Комплекс QRS оценивали в начале наблюдения и через 1 ч после ТЛТ.
Пациентам на догоспитальном этапе наблюдения дважды (с интервалом 60 мин) выполняли электрокардиографию в 12 отведениях с помощью аппарата CARDIOVIT AT-2 (Schiller). Использовали тропониновый тест компании Roche Diagnostics (Швейцария).
Всем пациентам основной группы на догоспитальном этапе проводили стандартную терапию согласно
рекомендаций Всероссийского научного общества кардиологов (ВНОК) и приказу Минздравсоцразвития России от 2 августа 2006 г. № 582. Она включала: покой, ингаляцию кислорода, нитроглицерин, ацетилсалициловую кислоту, морфий (струйно), β-адреноблокаторы (струйно), гепарин (струйно), инфузионную терапию (0,9% раствор хлорида натрия).
ТЛТ выполняли пациентам при давности болевого синдрома не более 6 ч препаратами алтеплаза (актилизе, Берингер Ингельхайм Фарма ГмбХ и Ко.КГ, Германия) или тенектеплаза (метализе, Берингер
Ингельхайм Фарма ГмбХ и Ко.КГ, Германия) в стандартных дозах. В 9 (50%) случаях применяли актилизе, в 9 (50%) случаях — метализе. Дозу препарата рассчитывали в соответствии с заявленной пациентом массой тела. В остальных случаях массу тела пациента врач определял произвольно. В течение 60—90 мин после оказания медицинской помощи пациенты были госпитализированы в реанимационное отделение стационара. Ангиографию и хирургические вмешательства по экстренной реперфузии в стационаре не выполняли по причине отсутствия аппаратуры.
Клиническими исходами исследования считали случаи смерти пациентов на догоспитальном и гос-
питальном этапах и укорочение комплекса QRS на ЭКГ через 60 мин после проведения ТЛТ.
Сравнительную оценку выживаемости проводили с помощью логрангового критерия. Влияние ТЛТ
на динамику комплекса QRS в процессе догоспитальной т ерапии ( за п ериод п ервых 6 0 м ин п осле
ТЛТ) оценивали с помощью критерия Вилкоксона. Сравнение долей проводили с применением критерия Z («Statistica 6.1», серийный номер AXXR912E53722FA, StatSoft-Russia, 2009).
Результаты
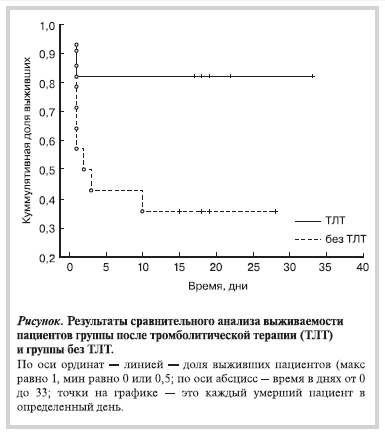
Выявлено различие по частоте смертельных случаев между двумя группами (см. таблицу). Из представленных данных следует, что смертность в течение 33 дней у пациентов после тромболизиса была ниже в 4 раза, чем у пациентов без ТЛТ.

Сравнительный анализ выживаемости сроком до 33 дней (максимальный срок пребывания выживших
пациентов в стационаре) позволил выявить достоверное различие между наблюдаемыми группами
пациентов. Выживаемость пациентов основной группы была достоверно выше, чем в группе сравнения
(р=0,021). Результат анализа представлен на рисунке.
В основной группе после ТЛТ у 12 (66%) пациентов зарегистрировано сокращение комплекса QRS на ЭКГ, у 5 (27%) сокращение не зарегистрировано, и в одном (6%) случае комплекс QRS стал еще шире. В основной группе наблюдалась положительная динамика комплекса QRS: с 0,12 с (25-й процентиль — 0,11 с; 75-й процентиль — 0,13 с) до 0,11 с (25-й процентиль — 0,1 с; 75-й процентиль — 0,13 с; р=0,005).
Обсуждение
Нарушения проводимости сердца в виде блокад левой или правой ножки пучка Гиса нередко обнаруживаются на ЭКГ у пациентов с сердечно-сосудистыми заболеваниями, особенно у пожилых [11]. У пациентов с блокадой ЛНПГ при коронарографии в 87% случаев выявляется стеноз коронарных артерий [12]. Острая блокада ЛНПГ при острой коронарной патологии встречается в 0,5—7% случаев [13, 14]. Из всего количества блокад ЛНПГ, выявляемых при острой коронарной патологии, 37% являются новыми [15]. Наличие блокады ЛНПГ служит предиктором неблагоприятного прогноза не только при острой коронарной патологии, но и при хронических сердечно-сосудистых заболеваниях и характеризуется высоким риском смерти в ближайшие 7 лет [16].
ОИМ при наличии острой блокады ЛНПГ диагностируется в 88% случаев, что достоверно чаще, чем без
блокады — 44,1% [17]. У 71,4% пациентов с острой блокадой ЛНПГ и при острой коронарной окклю-
зии отмечены положительные кардиомаркеры, подтверждающие наличие ОИМ [12]. Смертность у таких пациентов достигает 70%, что обусловлено не только нарушением сократительной функции сердца, но и высоким риском развития фибрилляции предсердий, угрожающих жизни аритмий и высоким риском развития ОИМ [14]. Кроме того, пациенты при острой коронарной патологии и наличии острой блокады ЛНПГ чаще, чем без блокады, подвергаются хирургической реваскуляризации [7].
Ведущие кардиологи мира и ВНОК рекомендуют при лечении пациентов с ОКС и ОИМ при новой или
предположительно новой блокаде ЛНПГ использовать экстренную реперфузионную терапию, в том
числе системный тромболизис [18]. Однако некоторые исследователи указывают на нецелесообразность применения реперфузионной терапии в данной ситуации по той причине, что при ангиографии у таких больных не обнаруживают коронарной окклюзии и им не требуется реперфузионное вмешательство [15].
Мы в своем исследовании показали, что у пациента с ОКС наличие острой блокады ЛНПГ сопровожда-
ется 50% смертностью за 30-дневный период наблюдения. Применение догоспитальной ТЛТ достоверно снижает смертность — до 11%, что в 4 раза ниже, чем без ТЛТ. При наличии таких результатов ответ на вопрос о целесообразности ТЛТ на догоспитальном этапе у пациентов с ОКС, осложненным острой блокадой ЛНПГ, должен быть однозначным.
Выводы
1. Применение на догоспитальном этапе тромболитической терапии у пациентов с острым коронар-
ным синдромом при острой блокаде левой ножки пучка Гиса приводит к четырехкратному увеличению
выживаемости по сравнению с пациентами, которым при остром коронарном синдроме и острой блокаде левой ножки пучка Гиса тромболитическая терапия не проводилась.
2. У 66% пациентов с острым коронарным синдромом при развитии острой блокады левой ножки пучка
Гиса тромболизис, выполненный в первые 6 ч заболевания, через 60 мин приводит к сокращению уширенного комплекса QRS на электрокардиограмме.



