Артериальное давление (АД) — один из самых изменчивых физиологических показателей. У здоровых лиц адаптация к физическим или эмоциональным стимулам, естественно, приводит к изменению АД. Вариабельность АД — это его колебания, превышающие физиологические. Различают несколько видов вариабельности АД, в том числе:
1) вариабельность АД в рамках визита — колебания клинического АД (измеряемого на плечевой артерии — ПА) при сравнении 3 последовательных измерений АД в ходе одного визита к врачу;
2) суточная вариабельность АД — колебания АД в течение суток (отдельно в дневные и ночные часы, или, точнее, в периоды сна и бодрствования) по данным амбулаторного суточного мониторирования АД (СМАД);
3) вариабельность АД «от визита к визиту» или между визитами: различия по величине клинического (на ПА) АД между визитами (visit-to-visit variability). Вариабельность АД между визитами определяют на основании повторных измерений АД с интервалами в несколько недель или месяцев. Ее часто называют долгосрочной вариабельностью АД;
4) вариабельность АД в разные дни (обычно 7 последовательных дней) (day-to-day);
5) вариабельность АД в разные сезоны (зима—весна—лето—осень).
Вариабельность АД (любой из ее видов) определяется как стандартное отклонение (standard deviation — SD) нескольких измерений или как коэффициент вариации (сoefficient of variation — CV), равный стандартное отклонение/среднее значение АД. Однако, поскольку было установлено, что SD и CV хотя и слабо, но достоверно коррелируют с уровнем АД, не прекращаются попытки вывести коэффициент, который отражал бы вариабельность АД, но не зависел от уровня АД [1]. Таким коэффициентом, в частности, является коэффициент вариации, независимый от средних значений (variation independent of mean — VIM) [1].
В последние годы к вариабельности АД привлечено огромное внимание. Это обусловлено результатами исследования ASCOT (Anglo-Scandinavian Cardiac Outcomes Trial). Оно является центральным исследованием, в котором выявлено влияние вариабельности АД на риск развития инсульта и инфаркта миокарда (ИМ) при артериальной гипертонии (АГ). В исследовании ASCOT было 2 части — по снижению АД (ASCOT-BPLA — Blood Pressure Lowering Arm) и по снижению уровня липидов (ASCOT-LLA — Lipid Lowering Arm). В программу ASCOT-BPLA были включены 19 257 больных АГ. В дальнейшем 9639 человек получали дигидропиридиновый антагонист кальция третьего поколения амлодипин в комбинации с ингибитором ангиотензинпревращающего фермента (АПФ) периндоприлом, а 9618 человек — β-адреноблокатор атенолол в комбинации с тиазидным диуретиком бендрофлуметиазидом [2, 3]. Помимо согласия участвовать в исследовании было 3 критерия включения в исследование ASCOT-BPLA [2,3]: АГ исходно с АД >160/100 мм рт.ст. без лечения или >140/90 мм рт.ст. на фоне лечения одним антигипертензивным препаратом или более, возраст старше 40, но моложе 80 лет, наличие как минимум 3 факторов риска развития сердечно-сосудистых осложнений. К этим факторам риска относились [2, 3]: гипертрофия миокарда левого желудочка, наличие патологических отклонений на электрокардиограмме (патологический зубец Q, блокада левой ножки пучка Гиса, изменения сегмента ST или зубца Т ишемического генеза), сахарный диабет 2-го типа (не требующий инсулинотерапии), поражение периферических артерий, наличие цереброваскулярных осложнений в анамнезе (включая транзиторные ишемические атаки) не менее 3 мес назад, мужской пол, возраст старше 55 лет, микроальбуминурия или протеинурия, регулярное курение, отношение концентрации общего холестерина к уровню холестерина липопротеидов высокой плотности в плазме крови >6, раннее (до 55 лет у мужчин и до 60 лет у женщин) развитие ишемической болезни сердца у родственников первой линии. Главной задачей программы ASCOT-BPLA (первичная конечная точка) было сравнение частоты развития нефатальных ИМ (с клиническими проявлениями и без них) и всех случаев смерти от ишемической болезни сердца на фоне стандартного («старого») режима антигипертензивной терапии (β-адреноблокатор ± диуретик) и современного режима лечения (антагонист кальция ± ингибитор АПФ) [2, 3]. Во второстепенные задачи исследования ASCOT-BPLA (вторичные конечные точки) в том числе входило сравнение влияния двух антигипертензивных режимов терапии на частоту развития фатальных и нефатальных инсультов. В конце исследования комбинированную антигипертензивную терапию получали 77,8% больных. При этом в группе амлодипина в 68,4% случаев использовалась комбинация амлодипина с периндоприлом, а в группе атенолола — в 55,7% комбинация атенолола с бендрофлуметиазидом.
В октябре 2004 г. Наблюдательный комитет по безопасности рекомендовал досрочно прекратить исследование ASCOT-BPLA, поскольку стало очевидным, что продолжение лечения атенололом в комбинации с тиазидным диуретиком или без него по сравнению с лечением амлодипином в комбинации с периндоприлом увеличивало вероятность развития неблагоприятных исходов; при этом средний период наблюдения составил 5,4 года. В том числе было обнаружено значительное и достоверное (p<0,0001) различие по частоте развития инсультов [3]. Так, на фоне лечения амлодипином в комбинации с периндоприлом по сравнению с терапией атенололом в сочетании с диуретиком частота развития фатальных и нефатальных инсультов оказалась ниже на 23% (относительный риск — ОР 0,77 при 95% доверительном интервале — ДИ от 0,66 до 0,89) [3]. Эти различия были характерны не только для всех больных в целом, но и для отдельных подгрупп — пациентов, страдающих сахарным диабетом и без него, курильщиков и некурящих, больных с избыточной и нормальной массой тела, пациентов старше и моложе 60 лет, мужчин и женщин с гипертрофией миокарда левого желудочка и без таковой, у больных с сосудистыми осложнениями в анамнезе и без них, пациентов с сохраненной и нарушенной функцией почек, лиц, имеющих и не имеющих проявления метаболического синдрома, т.е. полученный в ходе исследования эффект имеет системный характер и должен, по всей видимости, иметь универсальный механизм(-ы) [3]. В исследовании ASCOT режим лечения с применением амлодипина и периндоприла привел к выраженному снижению АД (среднее АД на ПА снизилось, по сравнению с исходным уровнем, на 27,5/17,7 мм рт.ст.). Это снижение было достоверно больше, чем в группе β-адреноблокатора и диуретика: среднее различие по систолическому АД (САД) составило 2,7 мм рт.ст., а по диастолическому АД (ДАД) — 1,9 мм рт.ст. [3]. Для такого различия по САД на ПА вычисленная польза в отношении снижения риска развития коронарных осложнений находится в интервале от 4 до 8%, а для инсульта — от 11 до 14%. Однако в исследовании ASCOT режим с применением амлодипина и периндоприла по сравнению с другим активным лечением снизил риск развития коронарных осложнений на 14% и риск инсульта на 23%! Чем можно объяснить это практически в 2 раза более выраженное против ожидаемого благоприятное действие режима с применением амлодипина и периндоприла на риск развития инсульта и ИМ? Вероятно, существуют еще какие-то механизмы благоприятного воздействия комбинации периндоприла и амлодипина на риск развития сердечно-сосудистых осложнений. Именно тогда и начали изучать роль вариабельности АД в развитии инсульта и ИМ, а также способности антигипертензивных препаратов уменьшать вариабельность АД.
При анализе влияния на риск развития инсульта и ИМ у больных АГ трех видов вариабельности АД — вариабельность АД в рамках визита, суточная вариабельность АД и вариабельность АД между визитами [1] выявлено, что вариабельность САД была сильным достоверным предиктором развития как инсульта, так и ИМ, не зависящим от изменений уровня САД за все время наблюдения в исследовании ASCOT (около 5 лет), а также от возраста и пола пациентов. Долгосрочная вариабельность (вариабельность между визитами) ДАД также имела прогностическое значение, хотя и меньшее, чем вариабельность САД.
Влияние антигипертензивной терапии на долгосрочную вариабельность АД. Учитывая огромную прогностическую значимость вариабельности АД между визитами как самостоятельного фактора риска развития инсульта и ИМ, в последние годы стали изучать влияние разных антигипертензивных препаратов и их комбинаций на долгосрочную вариабельность АД. В крупнейшем мета-анализе, проведенным A. Webb и P. Pothwell (2010 г.), сравнивали эффект антигипертензивных препаратов (антагонистов кальция, непетлевых диуретиков, ингибиторов АПФ, антагонистов рецепторов к ангиотензину II (АРА), β-адреноблокаторов) на долгосрочную вариабельность АД [4]. На рис. 1 представлены результаты мета-анализа исследований, в которых на протяжении всего периода наблюдения не допускалось назначения второго антигипертензивного препарата [4, 5]. Сравнивали эффект монотерапии антигипертензивными препаратами соответствующего класса и плацебо. Достоверно снижали вариабельность САД между визитами по сравнению с плацебо только антагонисты кальция и диуретики (см. рис. 1) [4, 5]. У других классов (ингибиторы АПФ, АРА и β-адреноблокаторы) достоверного влияния на вариабельность САД по сравнению с плацебо не обнаружено. Сходное, хотя и менее выраженное, влияние антигипертензивных препаратов разных классов выявлено и в отношении вариабельности ДАД [4, 5].
Данные мета-анализа оценивали влияние именно класс-эффекта всех групп антигипертензивных препаратов, а, как хорошо известно, препараты внутри группы различаются, иногда очень значительно. Особенно сильны внутригрупповые различия у β-адреноблокаторов.
Как известно, существуют β1- и β2-арденорецепторы, стимуляция которых приводит к совершенно различным физиологическим эффектам [6]. Стимуляция β1-адренорецепторов приводит к учащению синусового ритма, улучшению внутрисердечной проводимости, повышению возбудимости миокарда, усилению сократимости миокарда (положительные хроно-, дромо-, батмо-, инотропный эффекты). Стимуляция β2-адренорецепторов приводит к расслаблению гладких мышц бронхов и сосудов (табл. 1). Способность блокировать влияние медиаторов на β-адренорецепторы миокарда и ослабление влияния катехоломинов на мембранную аденилатциклазу кардиомиоцитов с уменьшением образования цАМФ определяет фармакодинамику β-адреноблокаторов.
Таблица 1. Основные эффекты, связанные со стимуляцией β2-адренорецепторов
Влияние на β2-адренорецепторы определяет значительную часть побочных эффектов и противопоказаний к их применению (например, бронхоспазм, сужение периферических сосудов) [6]. Особенностью кардиоселективных β-адреноблокаторов (в частности, бисопролола, атенонола, метопролола) по сравнению с неселективными (например, пропранололом) является сродство к β1-адренорецепторам сердца, более сильное, чем к β2-адренорецепторам. Поэтому при использовании в небольших и средних дозах эти препараты оказывают менее выраженное влияние на гладкую мускулатуру бронхов и периферических артерий; меньше риск развития бронхоспазма или вазоконстрикции с увеличением посленагрузки на миокард. Следует учитывать, что степень кардиоселективности неодинакова у различных препаратов [6]. Индекс сi/β1 к сi/β2, характеризующий степень кардиоселективности, составляет 1,8:1 для неселективного пропранолола, 1:35 для атенолола и бетаксалола, 1:20 для метопролола, 1:75 для бисопролола (рис. 2) [7].
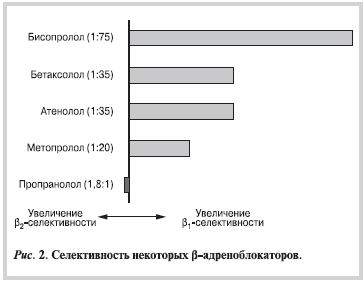
Следовательно, кардиоселективность — одна из основных клинически значимых фармакокинетических характеристик β-адреноблокаторов, обуславливающих безопасность (низкую частоту побочных эффектов) препаратов данного класса. Чем выше степень кардиоселективности, тем меньше риск развития побочных эффектов (бронхоспазма, негативного влияния на углеводный и липидный обмены) [6].
Таким образом, благодаря высокой кардиоселективности риск развития побочных эффектов, связанных со стимуляцией β2-адренорецепторов, при применении бисопролола (конкор) наименьший.
Препараты из группы β-адреноблокаторов отличаются также и по другим характеристикам — биодоступности, липофильности, периоду полувыведения, путям выведения, наличию вазодилатирующего эффекта (табл. 2) [6]. Для лечения больных АГ существенное значение имеет такая характеристика как липофильность, поскольку только липофильные препараты проникают через клеточные мембраны и способны оказывать помимо гипотензивного дополнительный органопротективный эффект и, таким образом, дополнительно снижать риск развития коронарных и цереброваскулярных осложнений АГ.
Таблица 2. Особенности фармакокинетики некоторых β2-адреноблокаторов
Значение такой фармакокинетической характеристики, как период полувыведения для клинической практики трудно переоценить, поскольку именно она определяет кратность приема препарата. Короткодействующие препараты (например, атенолол, метопролол) либо увеличивают (чаще), либо не влияют на вариабельность АД (реже). Длительно действующие препараты (например, бисопролол) уменьшают вариабельность АД. Согласно современным рекомендациям для лечения АГ рекомендованы только пролонгированные препараты, т.е. препараты с длительным периодом полувыведения, к которым относится и бисопролол [8].
Именно оптимальный фармакокинетический профиль — основа большинства положительных клинических эффектов — во многом обусловил интерес научной общественности и практикующих врачей к бисопрололу.
Фармакокинетические различия, прежде всего селективность и продолжительность действия, представляются главными факторами, которые определяют влияние β-адреноблокаторов на вариабельность АД. В то же время в цитируемых выше мета-анализах [4, 5] оценивали влияние на вариабельность АД β-адреноблокаторов только как класса препаратов в целом. Представляет огромный интерес изучение их возможностей в зависимости от селективности. Ведь не исключено, что в исследовании ASCOT атенолол (± тиазидный диуретик) проиграл амлодипину (± ингибитор АПФ) по влиянию на вариабельность АД именно в связи с низкой селективностью. Оценке влияния β-адреноблокаторов на вариабельность АД в зависимости от их селективности, в том числе по сравнению с другими классами антигипертензивных препаратов, был посвящен мета-анализ A.Webb и соавт. [9], в который было включено 129 исследований.
Авторы обнаружили, что β-адреноблокаторы как класс препаратов (без разделения на селективные и неселективные) достоверно хуже влияют на вариабельность САД по сравнению с другими классами антигипертензивных препаратов (ОР=1,14 при 95% ДИ ото 1,06 до 1,23; р<0,001; 93 сравнительных исследования; 50 738 пациентов), несмотря на минимальные и недостоверные различия по гипотензивному эффекту (Δ САД = 0,9 мм рт.ст., 0,25—1,55 мм рт.ст.) [9]. Как и в предыдущих двух мета-анализах, β-адреноблокаторы по сравнению с плацебо не ухудшали вариабельность АД, но и не улучшали ее [4, 5, 9].
При сравнении β1-селективных β-адреноблокаторов с другими антигипертензивными препаратами (все классы вместе) выявлено, что они достоверно не различаются между собой (рис. 3), т. е. селективные β-адреноблокаторы не уступают другим классам антигипертензивных препаратов (диуретики, антагонисты кальция, ингибиторы АПФ, АРА, α-адреноблокаторы) по влиянию на вариабельность АД. В то же время неселективные β-адреноблокаторы оказались достоверно хуже антигипертензивных препаратов из других групп (ОР=1,34 при 95% ДИ от 1,13 до 1,59; р=0,002; 25 сравнительных исследований; 9992 пациента) (см. рис. 3) [9]. При этом степень селективности даже внутри подкласса селективных β-адреноблокаторов очень важна. Так, видна четкая тенденция, что низкоселективные β-адреноблокаторы атенолол и метопролол все-таки влияли на вариабельность АД хуже, чем антигипертензивные препараты других классоов (ОР=1,10 при 95% ДИ от 0,97 до 1,24; p=0,12 для атенолола; ОР=1,11; 95% ДИ 0,98 до 1,25; р=0,10 для метопролола), тогда как высокоселективные β-адреноблокаторы практически не отличаются от антигипертензивных средств других классов (ОР=0,94 при 95% ДИ от 0,73 до 1,21; р=0,36) (см. рис. 3) [9].
Авторы предприняли прямое сравнение селективных и неселективных β-адреноблокаторов между собой по их влиянию на вариабельность САД (рис. 4) и выявили достоверные различия в пользу селективных β-адреноблокаторов (ОР=0,81 при 95% ДИ от 0,68 до 0,97; р=0,03) [9]. Обращает внимание, что низкоселективный метопролол достоверно не отличался от неселективных β-адреноблокаторов по влиянию на вариабельность АД (см. рис. 4).
Мета-анализ не выявил достоверных различий между β-адреноблокаторами с наличием и отсутствием вазодилатирующего эффекта по их влиянию на вариабельность САД (см. рис. 4) [9].
В настоящее время все приоритеты в отношении лечения АГ отданы комбинированной антигипертензивной терапии [8]. В этой связи гораздо больший интерес представляет оценка влияния различных комбинаций антигипертензивных препаратов на долгосрочную (visitto-visit) вариабельность АД. На рис. 5 представлены данные мета-анализа, в который были включены ряд исследований определенного дизайна [5]. Дизайн включенных в этот мета-анализ исследований был следующим: 1) антигипертензивный препарат «A» по сравнению с комбинацией антигипертензивных препаратов «A+B»; 2) антигипертензивный препарат «A» → комбинация антигипертензивных препаратов «AB». Оценивали эффект добавления антигипертензивного препарата «B» к ранее назначенным любым другим антигипертензивным лекарственным средствам. Обнаружено, что только добавление антагонистов кальция к другим антигипертензивным препаратам обеспечивает значительное и достоверное снижение вариабельности САД (см. рис. 5) [5]. Добавление антигипертензивных препаратов других классов (непетлевые диуретики, ингибиторы АПФ, АРА, β-адреноблокаторы) достоверно не улучшали вариабельность САД (см. рис. 5), но и не ухудшали ее [5]. Обращает внимание, что при этом β-адреноблокаторы оказывали даже несколько больший эффект на уровень САД (–3,7 мм рт.ст. при 95% ДИ от –7,5 до –0,1 мм рт.ст.) по сравнению с антагонистами кальция (–3,3 мм рт.ст. при 95% ДИ от –5,4 до –1,2 мм рт.ст.) (см. рис. 5). Результаты этих же исследований были проанализированы по-другому: оценивали препарат «А»: изменится или не изменится вариабельность САД при добавлении к нему любых других антигипертензивных препаратов. Выявлено, что добавление антигипертензивных препаратов любых других классов (диуретиков, β-адреноблокаторов, ингибиторов АПФ, АРА) к антагонистам кальция не приводит к снижению вариабельности САД между визитами (VR, 1,06; 0,83-1,34, р=0,6469), хотя уровень САД, естественно, снижается (–5,8 мм рт.ст.) [5]. Напротив, добавление любых других антигипертензивных препаратов к ингибиторам АПФ, в том числе β-адреноблокаторов, обеспечивало достоверное снижение вариабельности САД между визитами (VR, 0,72; 0,61-0,86; p=0,0003; Δ уровня САД=–4,7 мм рт.ст.) [5]. Добавление других антигипертензивных лекарств к диуретикам, β-адреноблокаторам, АРА не приводило к достоверным изменениям вариабельности САД (диуретики: VR, 0,83, 0,59-1,16; β-адреноблокаторы: VR, 0,81, 0,53-1,25; АРА: VR, 0,93, 0,80-1,07) [5].
Таким образом, долгосрочная вариабельность АД, особенно САД — второй после уровня АД прогностически значимый и независимый фактор риска развития инсульта и ИМ у больных с АГ, в том числе получающих медикаментозное лечение. Антигипертензивная терапия позволяет не только снизить уровень АД, но и уменьшить его вариабельность. Однако возможности антигипертензивных препаратов разных классов и различных комбинаций антигипертензивных препаратов по влиянию на вариабельность АД различаются. Неселективные β-адреноблокаторы значительно уступают селективным β-адреноблокаторам и всем другим классам антигипертензивных препаратов по влиянию на вариабельность АД. В то же время по влиянию на вариабельность АД селективне β-адреноблокаторы не отличаются от всех других классов антигипертензивных средств. Оптимальным для клинической практики является использование высокоселективных β-адреноблокаторов (бисопролол и др.), что позволит в том числе снизить вариабельность АД и, следовательно, риск развития ИМ и инсультов. Только высокоселективные длительно действующие β-адреноблокаторы (например, бисопролол – конкор) могут рассматриваться в качестве терапии первой линии для лечения АГ, в том числе неосложненной.



