Хроническая сердечная недостаточность (ХСН) — исход большинства сердечно-сосудистых заболеваний. По данным Российского эпидемиологического исследования ЭПОХА, распространенность ХСН в нашей стране превышает 8% [1].
Несмотря на значительный арсенал лекарственных средств, средняя продолжительность жизни мужчин после постановки диагноза ХСН составляет 3,2 года, а женщин — 5,3 года. При этом годичная смертность больных с клинически выраженной ХСН достигает 26—29% [2].
Неблагоприятный прогноз наблюдается также у больных с систолической дисфункцией левого желудочка (ЛЖ). Значительный рост смертности больных отмечается при снижении фракции
выброса (ФВ) ЛЖ менее 40%, прогрессивно увеличиваясь при дальнейшем снижении сократимости ЛЖ [3].
В 80-е годы XX века S. Rahimtoola на основании анализа исходов операций по реваскуляризации миокарда ввел понятие «гибернирующий миокард», характеризующее обратимую локальную систолическую дисфункцию в условиях хронического снижения коронарного кровотока, полностью или частично восстанавливающуюся сократимость после улучшения коронарного кровообращения и/или снижения потребности миокарда в кислороде [4]. Исследования, подтверждающие восстановление сократимости гибернирующего миокарда после его реваскуляризации, стимулировали разработку новых, более точных методов выявления жизнеспособного миокарда, основанных на определении сохранности ряда клеточных функций. Так, целостность клеточных мембран выявляют при однофотонной эмиссионной компьютерной томографии (ОФЭКТ) с 201Tl или 99mTc-технетрилом, метаболизм глюкозы оценивают с помощью позитронной эмиссионной томографии (ПЭТ) с фтордезоксиглюкозой (18F-FDG), контрактильный резерв — при нагрузочной эхокардиографии (ЭхоКГ) с добутамином [5]. В соответствии с рекомендациями ACC/AHA (2009) по диагностике и лечению ХСН больным с систолической дисфункцией ЛЖ и гибернирующим миокардом показана хирургическая реваскуляризация миокарда [6]. К сожалению, у многих таких больных хирургическое лечение невозможно из-за высокого риска развития периоперационных осложнений, достигающего 35% [7]. В связи с этим весьма актуальным является поиск неинвазивных методов лечения, позволяющих улучшать перфузию миокарда. Одним из них является ударно-волновая терапия сердца (УВТ), в течение последних лет эффективно применяемая при лечении больных со стабильной стенокардией напряжения [8—10]. Принцип действия УВТ основан на стимуляции неоангиогенеза миокарда в зоне воздействия за счет выброса ряда ангиогенных факторов роста, в том числе эндотелиального фактора роста сосудов. Более подробно механизм действия УВТ описан нами ранее [11]. Экспериментальные исследования и собственные клинические наблюдения позволили предположить благоприятное действие УВТ также у пациентов с ХСН ишемического генеза [12].
Материал и методы
В исследование были включены 24 пациента (20 мужчин, 4 женщины; средний возраст 63,3±6,1 года) с ХСН ишемического генеза (>6 мес после острого инфаркта миокарда) и ФВ ЛЖ<40%. Повторный ИМ в анамнезе был у 12 (50,0%) больных. Двум пациентам в прошлом было проведено хирургическое лечение по поводу ишемической болезни сердца (ИБС). Длительность ХСН в среднем составила 6,0 (3,0; 12,0) года. Все больные регулярно принимали следующие препараты: ингибиторы ангиотензинпревращающего фермента — 24 (100%), β-адреноблокаторы — 23 (95,8%), ацетилсалициловую кислоту — 22 (91,7%), статины — 13 (54,2%), нитраты — 15 (62,5%), диуретики — 14 (58,3%).
Всем пациентам при включении в исследование, а также через 3 и 6 мес после УВТ проводили комплексное клинико-инструментальное обследование. Качество жизни (КЖ) оценивали с помощью Миннесотского опросника для больных с сердечной недостаточностью (MLHF). Толерантность
к физической нагрузке оценивали с помощью пробы с 6-минутной ходьбой.
Для определения гибернирующего миокарда исходно и через 3 мес после УВТ выполняли стресс-ЭхоКГ с добутамином в малых и средних дозах (за 24—48 ч до исследования отменяли β-адреноблокаторы). Критерием жизнеспособности миокарда являлось улучшение региональной сократимости миокарда
на 1 балл и более в 2 соседних сегментах ЛЖ при введении малых доз (10 мкг/кг/мин) добутамина. Анализ ФВ ЛЖ проводился независимым исследователем ретроспективно по анонимным записям, в случайном порядке, с использованием метода дисков из четырех- и двухкамерной апикальных позиций. Кроме того, проводили посегментную оценку продольной деформации ЛЖ (strain) по двухмерному изображению с использованием программного обеспечения Echopac v. 7.1.
Для определения перфузии миокарда до УВТ и через 6 мес после нее проводили синхронизированную ОФЭКТ с 99mTc-технетрилом на двухдетекторной ротационной томографической гамма-камере Entegra (General Electric, США). Запись изображения осуществляли в 32 проекциях в матрицу 64×64×8 с экспозицией 30 с на одну проекцию. Проводили синхронизацию по зубцу R на электрокардиограмме, с сегментацией интервала R—R на 8 кадров. Для количественного анализа томосцинтиграмм применяли метод полярного картирования реконструированного томографического изображения миокарда («бычий глаз») с использованием программы из стандартного пакета «Autoquant». При этом
срезы, полученные по короткой оси ЛЖ, располагались концентрически от его верхушки к основанию. Миокард ЛЖ разбивали на 20 сегментов с автоматической нормализацией перфузии по отношению к сегменту с максимальной аккумуляцией радиофармпрепарата.
УВТ проводили по стандартному протоколу, включающему 9 сеансов (по 3 сеанса в неделю, через день — на 1-й, 5-й и 9-й неделях) по 100 импульсов на зону в гибернирующих или ишемизированных сегментах, выявленных при нагрузочной ЭхоКГ с добутамином (рис. 1). В конце каждой недели лечения определяли уровень тропонина T.
Рисунок 1. Дизайн исследования.
Рисунок 2. Динамика ФК ХСН (а) и расстояния, проходимого в тесте с 6 минутной ходьбой (б), на фоне проведения УВТ.
Статистическую обработку данных проводили с помощью пакета программ Statistica 7.0. Количественные данные представлены в виде среднего и стандартного отклонения. Серийные измерения анализировали с помощью ANOVA для повторных измерений с апостериорным сравнением
точек с поправкой Бонферрони. Для определения вида распределения применяли критерий Шапиро—Уилкса. При отклонении распределения от нормального использовали медиану и межквартильный интервал (интервал между 25-м и 75-м процентилями), а для анализа различий на этапах — критерий Вилкоксона. Различия между этапами лечения считали статистически значимыми при p<0,05.
Результаты
Общая смертность за период наблюдения составила 16,7% (умерли 2 больных от повторного острого инфаркта миокарда через 4 и 5 мес после начала лечения: один — внезапно через 8 мес от начала лечения, другой — от тромбоэмболии легочной артерии через 8 мес от начала лечения). Один больной выбыл из исследования после первых 3 сеансов УВТ в связи с невозможностью приезжать на сеансы лечения. Таким образом, через 6 мес после окончания УВТ повторное клинико-функциональное обследование было проведено 19 пациентам.
На фоне УВТ отмечено значимое снижение среднего функционального класса (ФК) ХСН с 2,2±0,8 до 1,7±0,7 (p<0,01) к 3-му месяцу после окончания лечения, без ухудшения к 6-му месяцу наблюдения (1,7±0,7) (рис. 2, а). На фоне клинического улучшения по данным теста с 6-минутной ходьбой
отмечено стойкое увеличение толерантности к физической нагрузке (расстояние, проходимое в тесте с 6-минутной ходьбой, увеличилось с 414±141 до 509±141 и 538±116 м к 3-му и 6-му месяцу после УВТ соответственно; p<0,01) (рис. 2, б).
Применение УВТ привело к достоверному снижению ФК стенокардии с 2,6±0,7 до 2,1±0,8 к 3-му месяцу и до 1,9±0,7 к 6-му месяцу после окончания УВТ (p<0,01). Кроме того, сократилось количество принимаемых таблеток нитроглицерина в неделю с 2,0 (1,0;5,0) до 1,0 (0,0; 3,0) к 3-му месяцу
после УВТ (p<0,01), при этом антиангинальный эффект сохранялся к 6-му месяцу — 1,0 (0,0; 2,0) таблетки.
В ходе лечения наблюдалось достоверное улучшение КЖ по данным MLHF c 35,4±15,7 до 27,8±15,1 и 28,2±17,0 балла к 3-му и 6-му месяцу после УВТ соответственно (p=0,01). Улучшение КЖ обеспечивалось в основном физической составляющей опросника: с 16,9±8,1 до 12,2±6,8
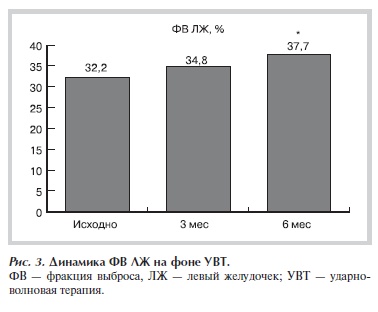
и 12,9±7,3 балла (p<0,01) соответственно, в то время как эмоциональная составляющая изменялась недостоверно. Функциональное улучшение на фоне УВТ ассоциировалось с достоверным ростом ФВ ЛЖ в покое с 32,2±6,0 до 34,8±9,6 и 37,7±9,5% к 3-му и 6-му месяцу наблюдения соответственно (рис. 3).
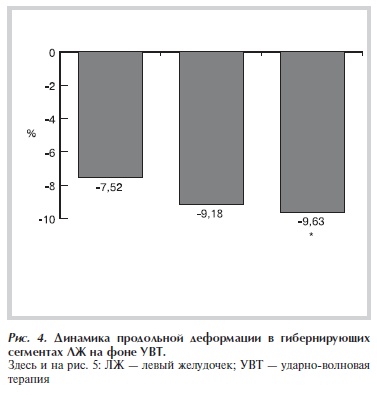
При оценке показателей сегментарной продольной деформации ЛЖ, через 6 мес после УВТ было отмечено достоверное увеличение деформации (с –8,84±0,38 до –8,66±0,4 и –9,72±0,44%; p<0,01), что свидетельствует об улучшении сократимости ЛЖ. Последнее было обусловлено главным образом восстановлением функции гибернирующего миокарда (прирост продольной деформации с –7,52±0,5
до –9,18±0,53 и –9,63±0,59%; p<0,01) (рис. 4).
Типичная динамика продольной деформации ЛЖ по данным двухмерной ЭхоКГ на фоне УВТ представлена на рис. 5, см. цветную вклейку.
Прошедшим первичное и повторное обследование через 6 мес после УВТ 18 пациентам была проведена ОФЭКТ с 99mТс-технетрилом (один пациент отказался от обследования в связи с боязнью замкнутых пространств).
Через 6 мес после финального сеанса УВТ было отмечено незначительное, но достоверное улучшение индекса нарушения перфузии миокарда в покое с 23,9±8,1 до 21,4±7,1 балла (p=0,03). У пациентов, способных выполнить нагрузку на тредмиле по модифицированному протоколу Bruce (n=12), констатировано достоверное уменьшение индекса нарушения перфузии на фоне нагрузки с 28,2±8,4 до 24,6±6,4 балла (p=0,04), несмотря на рост толерантности к нагрузке с 4,0±2,2 до 4,7±2,4
метаболических единиц (p=0,05).
Необходимо отметить, что применение УВТ у пациентов с ХСН было безопасным. Нами не было зафиксировано каких-либо побочных явлений. Тест на тропонин T во всех случаях был отрицательным.
Обсуждение
Сердечная недостаточность — главная причина госпитализации больных в терапевтические стационары. В Российской Федерации декомпенсация ХСН стала причиной госпитализации в стационары, имеющие кардиологические отделения, в 49% случаев, а ХСН фигурировала в диагнозе у 92% госпитализированных в такие стационары [2]. При этом ежегодная смертность больных с ХСН достигает 20% [13].
ФВ ЛЖ является одним из наиболее мощных прогностических факторов у больных с ХСН. Распространенность гибернации у больных с систолической дисфункцией ЛЖ после ИМ достигает 60% [14—15]. При этом у больных с гибернацией без восстановления коронарного кровотока прогноз крайне неблагоприятный. Оптимальной тактикой у таких больных считается проведение аортокоронарного шунтирования, однако высокий риск развития осложнений (до 35%) ограничивает возможности хирургического
лечения.
В нашем исследовании продемонстрирована высокая эффективность УВТ у больных с ХСН ишемического генеза. Значимое улучшение клинико-функционального состояния включенных в исследование пациентов было стойким и сохранялось к 6-му месяцу после УВТ. Как и в проведенных ранее исследованиях по оценке эффективности УВТ при стабильной стенокардии, в том числе
в рандомизированном двойном слепом плацебо-контролируемом исследовании [10], в нашей работе стимуляция неоангиогенеза в зоне гибернации и/или ишемии миокарда привела к достоверному увеличению расстояния, проходимого в тесте с 6-минутной ходьбой, и толерантности к физической нагрузке [8].
Согласно данным литературы клинические исследования по оценке эффективности и безопасности УВТ у пациентов с ХСН ранее не проводились. В недавно выполненном экспериментальном исследовании применение УВТ при ХСН сопровождалось достоверным ростом ФВ ЛЖ и снижением уровня мозгового натрийуретического пептида [12]. Авторами выявлено достоверное увеличение
плотности капилляров в миокарде на фоне значительного повышения уровня эндотелиального фактора роста сосудов. Полученные результаты полностью соответствуют современным представлениям о механизме действия УВТ при ишемии миокарда [11]. Улучшение перфузии миокарда
по данным ОФЭКТ в покое и при нагрузке, полученное в нашем и некоторых других исследованиях, также согласуется с концепцией стимуляции неоангиогенеза в зоне воздействия ударной волны [8, 9].
Заключение
Ударно-волновая терапия привела к достоверному улучшению клинического состояния больных с хронической сердечной недостаточностью ишемического генеза и систолической дисфункцией левого желудочка, а также увеличению фракции выброса левого желудочка и расстояния, проходимого в тесте с 6-минутной ходьбой. В проведенном ранее пилотном исследовании ударно-волновая
терапия была не только эффективной, но и безопасной. Об этом свидетельствует отсутствие негативной динамики специфичного и высокочувствительного биохимического маркера повреждения миокарда — тропонина T, уровень которого регулярно определялся на протяжении активной фазы лечения. Однако для окончательного суждения о возможностях ударно-волновой терапии при хронической сердечной недостаточности ишемического генеза требуются дальнейшие рандомизированные исследования.



