Артериальная гипертония (АГ) у беременных, являясь самой частой экстрагенитальной патологией, определяет неблагоприятные исходы как у матери — самая высокая частота летальных исходов — 20—30% от всех случаев материнской смертности [1], так и у плода и новорожденного [2]. Механизмы развития АГ, обострения и стабилизации ее во время беременности интенсивно изучаются. В последние годы большое значение в этом направлении придается дисфункции эндотелия (ДЭ), в развитии которой принимают участие и специфические факторы беременности. Так, снижение плацентарного кровотока вследствие хронической плацентарной недостаточности, наблюдаемое у беременных с АГ, приводит к включению компенсаторных механизмов, направленных на восстановление перфузии плаценты [3, 4]. Плацента начинает вырабатывать прессорные факторы, к которым относятся, в частности, вазоактивные и прокоагулянтные гормоны, происходит нарушение равновесия между вазодилататорами (оксид азота, простациклин) и вазоконстрикторами (эндотелин, тромбоксан, фибронектин), в результате чего развиваются дизрегуляция тонуса сосудов, дестабилизация АГ и усугубление плацентарной недостаточности [5, 6]. К вазопрессорам, синтезируемым эндотелием, относится, в том числе, VIII фактор свертывания крови (фактор Виллебранда — ФВ). Несмотря на то что он рассматривается в качестве «суррогатного» показателя ДЭ, его динамика при АГ, как считают исследователи, свидетельствует о повреждении эндотелия либо о повышенной активации эндотелиоцитов [7, 8]. Антигипертензивная терапия, рекомендуемая во время беременности, призвана не только контролировать уровень АД, препятствуя развитию осложнений у женщины, но и способствовать пролонгированию беременности, не оказывая отрицательного воздействия на течение гестационного периода, состояние плода и новорожденного.
Целью исследования стала оценка состояния функции эндотелия и маточно-плодово-плацентарного кровотока (МППК) у беременных с АГ и под влиянием антигипертензивной терапии высокоселективным β-адреноблокатором бисопрололом и пролонгированным антагонистом кальция дигидропиридинового ряда нифедипином SR/GITS.
Материал и методы
Обследование и лечение проведено 47 женщинам (средний возраст 24±1,5 года) с гипертонической болезнью (ГБ) II стадии, 1—3-й степени (ВОЗ, 1998; ВНОК, 2008), которые находились на II триместре беременности. По уровню артериального давления (АД) у 20 пациенток диагностирована АГ 2-й, у 17 — АГ 1-й степени, у 10 — АГ 3-й степени. Диагноз ГБ II стадии у всех обследованных был поставлен до наступления настоящей беременности, средняя длительность заболевания составила 4,6±0,7 года. Первородящих было 28, повторнородящих —19 женщин. До включения в исследование все женщины в качестве антигипертензивной терапии принимали метилдопу (73%), верапамил (14%), метопролол (13%), периодически клонидин (17%); около 40% пациенток получали комбинированное лечение. При этом ни в одном случае не было достигнуто целевых уровней АД. Контрольную группу составили 26 практически здоровых беременных в те же сроки гестации.
При включении в исследование после получения информированного согласия от женщин назначали терапию пролонгированным антагонистом кальция дигидропиридинового ряда нифедипином SR/GITS (нифекард XL, Лек, Словения) или высокоселективным β-адреноблокатором бисопрололом (конкор, Никомед, Норвегия) в индивидуально подобранных дозах, стремясь к целевому уровню АД ≤140/90 мм рт.ст.
Эндотелийзависимую дилатацию (ЭЗВД) плечевой артерии (ПА) изучали в пробе с реактивной гиперемией ПА с использованием ультразвука высокого разрешения на аппарате Acuson 128/XP10м линейным датчиком с частотой 7 МГц (разрешающая способность 0,01 мм) по методике D. Gelemajer [9].
Уровень ФВ определяли с применением набора ТехФактор VIII-тест в плазме крови, взятой из локтевой вены утром натощак после 12-часового голодания. Последний тест является универсальным показателем повреждения эндотелия.
Состояние МППК оценивали на аппарате Philips HD 11 XE с режимами двухмерного сканирования, цветового допплеровского сканирования и импульсной допплерографии, работающей в триплексном режиме реального времени. Исследование проводили конвексным датчиком с частотой 2—5 МГц. Регистрацию спектра кровотока в импульсном режиме осуществляли при использовании частотного фильтра 50 Гц. Кровоток в сосудах плода регистрировали в условиях двигательного покоя плода при ритмичной частоте его колебаний. В В-режиме сканирования находили анатомическую область исследуемого сосуда: правой и левой маточных артерий в области боковой стенки матки, артерии пуповины в средней ее части на достаточном удалении от мест вхождения в плаценту и выхода из брюшной полости плода. Для оценки состояния кровообращения использовали уголнезависимый показатель индекса резистентности, характеризующий периферическое сосудистое сопротивление и зависящий от сократительной способности сердца, эластичности стенки исследуемого сосуда и объема периферического сосудистого русла, находящегося дистальнее исследуемого сосуда. Чем больше диаметр и число периферических сосудов, тем больший объем крови протекает в единицу времени и тем выше диастолический компонент спектра. Данный показатель рассчитывался автоматически.
Все обследования проводили до включения пациенток в исследование и через 4 нед лечения.
Статистическую обработку полученных данных проводили с применением пакета программ Biostatistics, Version 4.03 с использованием стандартных методов вариационной статистики и критерия Стьюдента для оценки различий при парных измерениях показателей. Различия считали достоверными при p<0,05.
Результаты
Анализ эффективности антигипертензивной терапии показал, что через 4 нед лечения в целом по группе отмечалось достоверное снижение АД. При этом 38 пациенток, страдающих в основном, АГ 2-й и 3-й степени, получали комбинированную терапию нифедипином SR/GITS в дозе 30 мг/сут и бисопрололом в средней дозе 7,5 мг/сут. Монотерапия нифедипином SR/GITS (30 мг/сут) проводилась у 4 и бисопрололом в дозе 10 мг/сут — у 5 пациенток с АГ 1-й степени. В группе пациенток с АГ 1-й степени отмечено снижение САД со 155,6 до 135,4 мм рт.ст. (на 24,1%) и ДАД — с 95,5 до 83,5 мм рт.ст. (на 13,5%); у женщин с АГ 2-й степени САД снизилось со 169,8 до 132,8 мм рт.ст. (на 26,1%), ДАД — со 105,7 мм рт.ст. до 83,3 мм рт.ст. (на 22,3%). Примерно такая же динамика наблюдалась и у пациенток с АГ 3-й степени, у которых САД уменьшилось со 187,4 до 145,7 мм рт.ст. (на 23,2%), ДАД — со 114,6 до 90, 4 мм рт.ст. (на 21,2%). Таким образом, можно считать, что во всех случаях была достигнута цель-минимум — коррекция АД до рекомендуемого целевого уровня. Данные касающиеся цели-максимум, т.е. органопротекции через влияние на ДЭ, представлены в таблице.
Таблица. Показатели ЭЗВД и уровня ФВ у беременных с АГ на фоне антигипертензивной терапии (M±s)
Согласно представленным данным, в исходном состоянии у беременных с АГ по сравнению с контролем выявлена ДЭ, которая проявлялась более чем трехкратным достоверным снижением ЭЗВД и повышением уровня ФВ. В динамике после 4-недельного приема антигипертензивных препаратов уровень ФВ достоверно снизился, приблизившись к верхнему референсному значению, что отражает улучшение функционального состояния эндотелия сосудов. Наблюдалась достоверная динамика и ЭЗВД, свидетельствующая также об улучшении функции эндотелия.
При определении индекса резистентности (ИР) — одного из количественных показателей, который характеризует состояние МППК, —выявлено его достоверное повышение по мере нарастания степени АГ (рис. 1). Особенно выраженными эти изменения были в группе пациенток с АГ 2-й и 3-й степени, в наибольшей степени страдал кровоток в артериях пуповины. В маточных артериях отмечена лишь тенденция к повышению данного интегрального показателя.
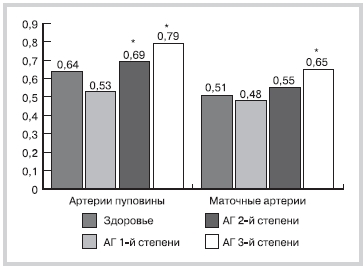
Рис. 1. ИР у беременных с различной степенью АГ.
Здесь и на рис. 2: ИР — индекс резистентности; АГ — артериальная гипертония. * — разность показателей в группах беременных с АГ 2-й и 3-й степени по сравнению с таковыми у беременных с АГ 1-й степени (р<0,05).
В результате адекватной антигипертензивной терапии отмечено улучшение МППК, которое выразилось достоверным снижением ИР в артериях пуповины, хотя в маточных артериях этот показатель не изменился (рис. 2).
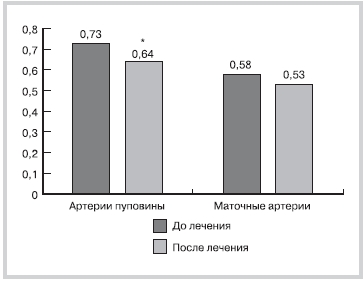
Рис. 2. ИР у беременных с АГ до лечения и через 4 нед лечения.
* — разность показателей в группах беременных с АГ до лечения и после 4 нед лечения (р<0,05).
Обсуждение
Установлено, что при физиологически протекающей беременности у практически здоровых женщин ЭЗВД повышается уже с начала гестации и прогрессивно возрастает к концу беременности в среднем на 50% [10, 11]. Меньшая степень вазодилатации или вазоконстрикция считаются патологической реакцией [12], и многими исследователями расцениваются в качестве предикторов неблагоприятного течения гестационного периода и развития преэклампсии [13]. Полученные нами данные показали, что у пациенток с АГ выявляется выраженная ДЭ, проявляющаяся не только достоверным снижением ЭЗВД, но и статистически значимым повышением уровня ФВ. По мере нарастания степени АГ усугубляется ДЭ, что можно рассматривать как поражение еще одного органа-мишени — сосудистого эндотелия, позволяющее наряду с другими органами-мишенями классифицировать АГ у этой группы пациенток как ГБ II стадии. У больных ГБ ДЭ является одним из основных механизмов повышения АД и носит прогностически неблагоприятный характер в плане ускоренного развития гипертрофических вариантов ремоделирования миокарда левого желудочка [14].
Важным проявлением ДЭ служит обнаруженное нами двухкратное повышение уровня ФВ — эндотелийспецифического маркера, который находится внутри эндотелиоцитов в высокоспециализированных органеллах, называемых тельцами Weibel—Palade, а также внутри α-гранул тромбоцитов и в субэндотелиальной соединительной ткани. Воздействие на эндотелий различных веществ, в том числе вазопрессоров, приводит к высвобождению ФВ, обладающего высокой биологической активностью в отношении адгезии тромбоцитов. Это сопровождается удлинением времени кровотечения и обусловливает расстройства гемостаза геморрагического характера, последнее имеет большое значение при беременности. При этом с самого начала гестации у практически здоровых женщин повышается синтез вазодилатирующих веществ, что обеспечивает адаптацию организма к нормальному функционированию новой системы мать—плацента—плод [10, 15]. При АГ, как уже было отмечено, нарушается баланс вазодилатирующих и вазопрессорных факторов в сторону повышения вазопрессорной активности и усугубление ДЭ. Ранее снижение уровня ФВ было обнаружено у больных ГБ на фоне терапии атенололом [16]. Положительные сдвиги функционального состояния эндотелия, выявленные нами в данной работе, могут быть связаны с плейотропными эффектами β-адреноблокаторов. Эти эффекты, как показали исследования, обусловлены уменьшением тромбогенного потенциала эндотелия, увеличением объемного кровотока в артериях и их ЭЗВД, а также снижением перекисного окисления липидов [17—19]. Свой положительный вклад в уменьшение ДЭ внес и нифедипин SR/GITS, поскольку основной механизм действия дигидропиридиновых антагонистов кальция связан с периферической вазодилатацией вследствие блокады медленных кальциевых каналов и уменьшением внутриклеточной концентрации Са2+, а также стимуляцией синтеза эндотелием NO и брадикинина [20—22].
Нам представляется крайне важным, что в данной работе были использованы современные антигипертензивные лекарственные средства, рекомендованные к применению у беременных с АГ. Так, дигидропиридиновые антагонисты кальция и β-адреноблокаторы согласно классификации Управления по контролю за качеством пищевых продуктов и лекарственных средств США (U.S. Food and Drag Administration — FDA) относятся к категории С — препаратам, применение которых по данным экспериментальных исследований вызывает риск для плода, в связи с чем данные лекарственные средства рекомендуют назначать при беременности в случае, когда ожидаемый терапевтический эффект превышает потенциальный риск для плода [23]. Согласно рекомендациям ВНОК (2008), Рабочей группы по лечению АГ Европейского общества гипертонии (ESH, 2007) и Европейского общества кардиологов (ESC, 2007) дигидропиридиновые антагонисты кальция относят к препаратам, которые можно применять с I триместра беременности. Ряд авторов отмечают, что при использовании этих препаратов в более поздние сроки гестации они не только эффективно снижают АД у женщин с легкой и среднетяжелой АГ (включая преэклампсию), не оказывая отрицательного действия на плод и новорожденного, но и выступают в роли активного токолитического средства [24, 25]. Высокоселективные β-адреноблокаторы являются препаратами выбора при лечении АГ беременных, но их рекомендуют назначать в более поздние сроки — со II триместра беременности. Результаты проспективных рандомизированных исследований свидетельствуют об отсутствии достоверных различий по частоте развития побочных эффектов β-адреноблокаторов и плацебо у беременных с АГ [26]. Согласно результатам недавно проведенного кокрановского мета-анализа, имеющиеся в настоящее время данные не позволяют определить влияние препаратов этой группы на перинатальную смертность и частоту преждевременных родов у женщин с легкой и среднетяжелой АГ, однако их применение может ассоциироваться с уменьшением гестационного возраста новорожденных и повышением у них частоты развития брадикардии и респираторного дистресс-синдрома. Однако эти эффекты наблюдались лишь в небольшом количестве исследований, включенных в мета-анализ [27]. Вместе с тем эти же авторы отмечают, что под влиянием β-адреноблокаторов возможно снижение частоты госпитализаций матерей в связи с высоким АД.
Анализ состояния МППК у беременных с АГ показал, что в основной группе имеются признаки нарушения МППК, нарастающие по мере повышения степени АГ (см. рис. 1). Эти нарушения встраиваются в цепь патологических изменений сосудистого тонуса, в частности, повышения общепериферического сосудистого сопротивления, интегральным показателем которого может быть ИР. В процессе эмбрио- и фетогенеза новая функциональная система мать—плацента—плод, в которой одновременно формируется плодово-плацентарное и маточно-плацентарное кровообращение, играет огромную роль. В плаценте существует два потока крови: поток материнской крови, функционирование которого определяется гемодинамическими параметрами сердечно-сосудистой системы (ССС) матери, и поток крови плода, зависящий от реакций ССС самого плода. Поток материнской крови шунтируется сосудистым руслом миометрия и зависит в основном от его тонуса, общепериферического сосудистого сопротивления и минутного объема крови. В связи с этим любые состояния, приводящие к нарушению гемодинамических параметров в организме матери, прежде всего заболевания ССС, могут способствовать развитию плацентарной недостаточности, хронической внутриутробной гипоксии и задержке развития плода. Так, по данным Г.М. Савельевой и соавт., хроническая плодово-плацентарная недостаточность развивается у 37,2% беременных с АГ [28]. В систему лечебных мероприятий, направленных на улучшение МППК, обоснованно встраивается и адекватная антигипертензивная терапия, результаты воздействия которой на МППК, продемонстрированы в нашем исследовании.
Выводы
У беременных с гипертонической болезнью II стадии выявляются дисфункция эндотелия (достоверное по сравнению с таковой у практически здоровых беременных снижение эндотелийзависимой вазодилатации), нарастающая по мере повышения степени артериальной гипертонии, и повышение уровня фактора Виллебранда.
Нарушение маточно-плацентарно-плодового кровотока, обнаруженное у беременных с гипертонической болезнью II стадии, проявляется повышением индекса резистентности в артериях пуповины; в маточных артериях существенных изменений кровотока не выявлено.
Антигипертензивная терапия пролонгированным антагонистом кальция нифедипином SR/GITS и высокоселективным бисопрололом способствовала нормализации уровня артериального давления, улучшению функции эндотелия и маточно-плацентарно-плодового кровотока.



