Хроническая сердечная недостаточность (ХСН) остается наиболее тяжелым и прогностически неблагоприятным осложнением заболеваний сердечно-сосудистой системы, прежде всего ишемической болезни сердца (ИБС), снижающим качество жизни (КЖ) и обусловливающим высокую смертность больных [1, 2]. В России, по данным исследований ЭПОХА-ХСН, клинически выраженная ХСН (II—IV функциональные классы — ФК — по классификации Нью-Йоркской ассоциации сердца — NYHA) имеется у 4,5% населения (5,1 млн человек), а распространенность терминальной стадии ХСН (III—IV ФК) достигает 2,1% случаев (2,4 млн человек) [3—5]. По данным эпидемиологических исследований, распространенность симптоматической ХСН в странах Европы варьирует от 0,4 до 2,5% [6, 7]. По данным статистического анализа Американской ассоциации сердца, ХСН страдают более 5 млн американцев [8]. Согласно Национальным рекомендациям по диагностике и лечению ХСН от 2010 г. (четвертый пересмотр), одной из самых частых причин ХСН в Европе и России в последние годы стали ИБС и инфаркт миокарда (ИМ), которые встречаются у 60—70% госпитализированных больных. Среди больных ИБС наиболее тяжелую категорию представляют лица с выраженной дисфункцией миокарда левого желудочка (ЛЖ) — с фракцией выброса (ФВ) ЛЖ менее 35% вследствие постинфарктного ремоделирования сердца.
Ремоделирование сердца — процесс структурно-геометрических изменений, возникающих под действием патологического фактора и приводящих физиологическую и анатомическую норму к патологии [9, 10]. Перенесенный ИМ служит пусковым фактором структурного преобразования ткани и камеры ЛЖ, что приводит к развитию нарушений его систолической и диастолической функций. Постинфарктное ремоделирование ЛЖ является ключевым моментом формирования и прогрессирования ХСН у пациентов, перенесших ИМ [10—12].
Такие международные рандомизированные многоцентровые исследования, как Veterans Administration Study, European Cooperative Study and Coronary Artery Surgery Study, продемонстрировали, что прямая реваскуляризация миокарда является эффективным методом лечения больных ИБС с дисфункцией миокарда ЛЖ [13—16], но небезопасным. Безусловно, использование аутоартериальных кондуитов, усовершенствование техники эндартерэктомии, улучшение методов защиты миокарда, выполнение операций без искусственного кровообращения (ИК) привели к улучшению результатов хирургического лечения [17]. Однако одной из основных проблем при хирургическом лечении больных ИБС с левожелудочковой недостаточностью остается высокая летальность, которая, по мнению разных авторов, варьирует от 2 до 19% [18, 19].
 За последние 2 десятилетия также отмечены значительные изменения в медикаментозной терапии ИБС, осложненной ХСН. Первоначальными задачами данной терапии считались уменьшение выраженности и частоты появления симптомов стенокардии, улучшение нарушенной функции сердца и удаление избытка натрия и жидкости из организма, для чего использовали нитраты, сердечные гликозиды, негликозидные инотропные препараты и диуретики. Однако при формировании нейрогуморальной концепции патогенеза ХСН в лечение были введены препараты, блокирующие активность нейрогормонов. Высокая эффективность лекарственных препаратов, служащих основой современной терапии больных ИБС с выраженной дисфункцией миокарда ЛЖ, подтверждена результатами многочисленных крупных рандомизированных исследований (CONSENSUS, 1987 г.; SOLVD-T, 1991 г.; DIG, 1997 г.; CIBIS-2, 1997 г.; MERIT-HF, 1999 г.; RALES, 1999 г.; VAL-HeFT, 2001 г.; COPERNICUS, 2001 г.; CHARM-Alternative, 2003 г.; CHARM-Added, 2003 г.; SENIORS, 2005 г.; GISSI-HF, 2008 г. и т.д.). Действуя на патогенетические звенья заболевания, медикаментозная терапия улучшает не только прогноз, но и КЖ пациентов.
За последние 2 десятилетия также отмечены значительные изменения в медикаментозной терапии ИБС, осложненной ХСН. Первоначальными задачами данной терапии считались уменьшение выраженности и частоты появления симптомов стенокардии, улучшение нарушенной функции сердца и удаление избытка натрия и жидкости из организма, для чего использовали нитраты, сердечные гликозиды, негликозидные инотропные препараты и диуретики. Однако при формировании нейрогуморальной концепции патогенеза ХСН в лечение были введены препараты, блокирующие активность нейрогормонов. Высокая эффективность лекарственных препаратов, служащих основой современной терапии больных ИБС с выраженной дисфункцией миокарда ЛЖ, подтверждена результатами многочисленных крупных рандомизированных исследований (CONSENSUS, 1987 г.; SOLVD-T, 1991 г.; DIG, 1997 г.; CIBIS-2, 1997 г.; MERIT-HF, 1999 г.; RALES, 1999 г.; VAL-HeFT, 2001 г.; COPERNICUS, 2001 г.; CHARM-Alternative, 2003 г.; CHARM-Added, 2003 г.; SENIORS, 2005 г.; GISSI-HF, 2008 г. и т.д.). Действуя на патогенетические звенья заболевания, медикаментозная терапия улучшает не только прогноз, но и КЖ пациентов.
В связи с изложенным вопрос в определении оптимальной тактики лечения пациентов данной категории в настоящее время остается открытым.
В последние годы общепринято положение о том, что первостепенная задача любого вида лечения, включая хирургическое, состоит не столько в увеличении продолжительности жизни больных с патологией сердечно-сосудистой системы, сколько в улучшении их КЖ [20]. По определению Всемирной организации здравоохранения, КЖ — это характеристика физического, психологического, эмоционального и социального функционирования человека, основанная на его субъективном восприятии [21, 22]. Кардинальными факторами, определяющими снижение КЖ у больных ИБС с низкой сократительной способностью миокарда ЛЖ, являются, с одной стороны, физический дискомфорт с сопутствующим стойким снижением функциональных возможностей, с другой стороны — психоэмоциональный дискомфорт, обусловленный как социальной дезадаптацией, так и психическим угнетением, тревогой, связанными с восприятием своего заболевания.
 По данным мировой литературы, немногочисленные исследования посвящены сравнительному анализу КЖ больных ИБС с левожелудочковой недостаточностью при медикаментозном и хирургическом методах лечения в отдаленные периоды (более 5 лет). В настоящей статье отражена динамика изменений физического, психоэмоционального и социального благополучия пациентов с левожелудочковой недостаточностью ишемической природы как при консервативной, так и при хирургической тактике лечения в течение 7 лет наблюдения.
По данным мировой литературы, немногочисленные исследования посвящены сравнительному анализу КЖ больных ИБС с левожелудочковой недостаточностью при медикаментозном и хирургическом методах лечения в отдаленные периоды (более 5 лет). В настоящей статье отражена динамика изменений физического, психоэмоционального и социального благополучия пациентов с левожелудочковой недостаточностью ишемической природы как при консервативной, так и при хирургической тактике лечения в течение 7 лет наблюдения.
Цель исследования: оценить КЖ больных ИБС с выраженной дисфункцией миокарда ЛЖ в течение длительного времени наблюдения (7 лет) на фоне медикаментозной терапии, а также после операции коронарного шунтирования (КШ) в сочетании с медикаментозным лечением.
Материал и методы
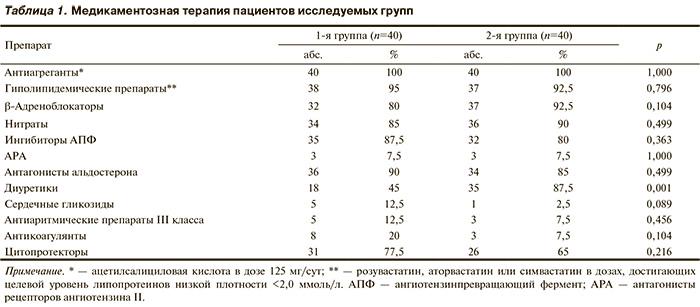
С 2005 по 2012 г. в Центре хирургии аорты и коронарных артерий ФГБУ «ННИИПК им. акад. Е.Н. Мешалкина» МЗ РФ обследованы 80 больных ИБС с выраженной дисфункцией миокарда ЛЖ. Критерии включения в исследование: возраст моложе 75 лет, выраженная дисфункция миокарда ЛЖ (ФВ ЛЖ≤35%), атеросклеротическое поражение коронарного русла с гемодинамически значимыми стенозами. Критерии исключения: аневризма ЛЖ, выраженная патология клапанного аппарата сердца, нестабильные состояния, тяжелая сопутствующая патология. Методом простой рандомизации [23] все пациенты были распределены на 2 группы в зависимости от применяемого лечения: 1-я группа — 40 пациентов, которые получали стандартную патогенетическую терапию, 2-я группа — 40 пациентов, которым была выполнена операция КШ в условиях ИК по общепринятой методике в сочетании с применением стандартной медикаментозной терапии. Объем стандартной патогенетической терапии всех пациентов включал комбинации групп препаратов (табл. 1) согласно рекомендациям Европейского общества кардиологов по ведению больных со стабильной стенокардией (версия 2006 г.) [24], обновленным рекомендациям Американской ассоциации сердца и Американского колледжа кардиологов по вторичной профилактике у пациентов с коронарной и прочей локализацией атеросклеротического процесса от 2006 г. [25], а также рекомендациям Европейского общества кардиологов по диагностике и лечению ХСН (версия 2006 г.) [26], рекомендациям Американской ассоциации сердца и Американского колледжа кардиологов по диагностике и лечению ХСН у взрослых (версия 2005 г.) [27], с индивидуальным титрованием доз каждого лекарственного препарата.
При непереносимости каких-либо лекарственных препаратов или наличии у пациентов строгих противопоказаний данные фармакологические препараты были исключены из схемы лечения конкретных пациентов. Соотношение мужчин и женщин в группах было следующим: в 1-й группе — 34 (85%) и 6 (15%), во 2-й группе — 33 (82,5%) и 7 (17,5%) соответственно. Медиана возраста больных в 1-й группе составила 58,0 (52,0; 64,5) года, во 2-й группе — 59,0 (54,5; 64,5) года, различия не достоверны (p=0,5005). Распределение ФК стенокардии напряжения по Канадской классификации (CCS) было следующим: в 1-й группе пациентов I ФК выявлен у 8 (20%) пациентов, II ФК — у 8 (20%) пациентов, III ФК — у 21 (52,5%) пациентов и IV ФК — у 3 (7,5%) пациентов; во 2-й группе пациентов I ФК — у 6 (15%), II ФК — у 10 (25%), III ФК — у 20 (50%) и IV ФК — у 4 (10%). Распределение пациентов по ФК ХСН (NYHA) в группах носило следующий характер: в 1-й группе II ФК — у 5 (12,5%) пациентов, III ФК — у 30 (75%), IV ФК — у 5 (12,5%); во 2-й группе II ФК — у 2 (5%), III ФК — у 34 (85%), IV ФК — у 4 (10%). Для определения ФК ХСН был использован тест с 6-минутной ходьбой (ТШХ), медиана которого в 1-й группе составила 200,0 (179,0; 277,0) м, во 2-й группе — 213,5 (185,0; 260,5) м. Исходные данные по ФК стенокардии напряжения и ХСН, показателям ТШХ в 1-й и 2-й группах статистически значимо не различались.
 В 1-й группе медиана давности ишемического анамнеза составляла 59,0 (17,0; 106,0) мeс, во 2-й группе — 60,0 (18,5; 120,0) мес (р=0,949). По распространенности и количеству перенесенных ИМ группы также статистически значимо не различались (табл. 2).
В 1-й группе медиана давности ишемического анамнеза составляла 59,0 (17,0; 106,0) мeс, во 2-й группе — 60,0 (18,5; 120,0) мес (р=0,949). По распространенности и количеству перенесенных ИМ группы также статистически значимо не различались (табл. 2).
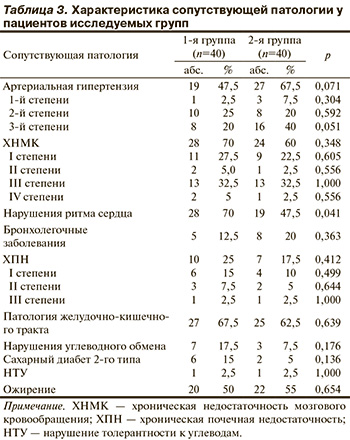
При комплексном обследовании пациентов выявлена следующая сопутствующая патология: артериальная гипертензия, хроническая недостаточность мозгового кровообращения, нарушения ритма сердца, бронхолегочные заболевания, хроническая почечная недостаточность, патология желудочно-кишечного тракта, нарушение углеводного обмена и ожирение (табл. 3). В большинстве случаев сопутствующая патология носила множественный характер, что усугубляло течение основной патологии. Статистически значимых различий по характеру и тяжести сопутствующей патологии пациентов двух групп не было (см. табл. 3).
Всем пациентам, включенным в исследование, была выполнена селективная коронарография. Для оценки тяжести поражения коронарного русла использовалась шкала SYNTAX. При сравнительном анализе данных коронарографии у пациентов 1-й (медикаментозное лечение) и 2-й (хирургическое лечение) групп по тяжести поражения коронарного русла статистически значимых различий не выявлено (табл. 4).
На протяжении всего времени наблюдения (7 лет) у всех 80 больных оценивалось КЖ согласно опроснику SF-36, в котором 11 пунктов сгруппированы в 8 шкал (физическое функционирование — PF, ролевое функционирование, обусловленное физическим состоянием — RP, интенсивность боли — BP, общее состояние здоровья — GH, жизненная активность — VT, социальное функционирование — SF, ролевое функционирование, обусловленное эмоциональным влиянием — RE, психическое здоровье — MH). Оценки по показателям каждой шкалы варьируют между 0 и 100 баллами, где 100 баллов соответствуют полному здоровью. Этот неспецифический опросник широко используется при проведении исследований по оценке КЖ во многих странах мира, в том числе России, Европе и в США. В настоящее время методику SF-36 рассматривают как «золотой стандарт» общих методик оценки КЖ у больных с поражением системы кровообращения [28]. Одним из главных преимуществ его является комплексная оценка больного, в том числе социальных и психологических нарушений. Оценка КЖ проводилась на исходном этапе, через 1, 3, 5 и 7 лет наблюдения.
 Статистическую обработку данных исследования выполняли с помощью пакета программ Statistica 6,0. Оценку характера распределения переменных проводили по критерию Колмогорова—Смирнова. Поскольку распределение параметров отличалось от нормального, использовали методы непараметрической статистики. Для количественных переменных вычисляли медианы и межквартильный размах. Для оценки достоверности различий между независимыми группами был использован критерий U Манна—Уитни, между зависимыми группами — метод ANOVA Фридмана с коэффициентом конкордантности Кендалла, критерий W Вилкоксона. Для оценки различий качественных признаков независимых групп использовали критерий χ2, зависимых групп — критерий МакНемара, критерий W Вилкоксона. Степень и характер связи между двумя переменными устанавливали с помощью коэффициента корреляции Спирмена. Анализ выживаемости выполнен с помощью метода Каплана—Мейера. Статистически значимыми считали результаты при p<0,05.
Статистическую обработку данных исследования выполняли с помощью пакета программ Statistica 6,0. Оценку характера распределения переменных проводили по критерию Колмогорова—Смирнова. Поскольку распределение параметров отличалось от нормального, использовали методы непараметрической статистики. Для количественных переменных вычисляли медианы и межквартильный размах. Для оценки достоверности различий между независимыми группами был использован критерий U Манна—Уитни, между зависимыми группами — метод ANOVA Фридмана с коэффициентом конкордантности Кендалла, критерий W Вилкоксона. Для оценки различий качественных признаков независимых групп использовали критерий χ2, зависимых групп — критерий МакНемара, критерий W Вилкоксона. Степень и характер связи между двумя переменными устанавливали с помощью коэффициента корреляции Спирмена. Анализ выживаемости выполнен с помощью метода Каплана—Мейера. Статистически значимыми считали результаты при p<0,05.
Результаты и обсуждение
Концепция «КЖ, связанного со здоровьем» — Health-related Quality of life – была определена членами ВОЗ R. Kaplan и J. ush в 1957 г. Этот термин широко используется в современной медицинской литературе, он оценивает компоненты, ассоциированные и не ассоциированные с заболеванием, и позволяет дифференцированно определить влияние болезни и лечения на психологическое, эмоциональное состояние больного, его социальный статус. Согласно рекомендациям ВОЗ, КЖ — это индивидуальное соотношение человеком своего положения в жизни общества, собственных целей планов, возможностей и степени общего неустройства [29].
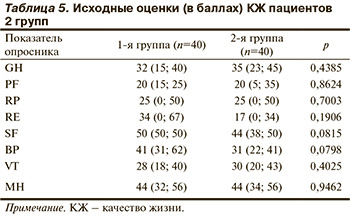
Анализируя исходные данные КЖ пациентов двух групп, мы выявили значительное снижение его по всем шкалам опросника в 3—5 раз от оптимального уровня (исходили из того, что 100 баллов соответствует оптимальному уровню) [30]. Это можно объяснить выраженностью клинических проявлений заболевания, высокими ФК стенокардии напряжения и ХСН, а также низкой оценкой своего здоровья и перспектив лечения. Достоверные межгрупповые различия не были получены по всем шкалам теста (табл. 5).
Использование ТШХ для объективизации субъективного восприятия физического состояния больными позволило выявить высокую прямую корреляцию между показателями ТШХ и шкалой физического функционирования (PF) (r=0,9; p=0,0001), где физическое состояние значительно ограничивает переносимость физических нагрузок. Кроме того, отмечена умеренная прямая корреляция результатов ТШХ с оценкой по шкале влияния физического состояния на ролевое функционирование (RP) (r=0,4; р=0,0401), шкале влияния эмоционального состояния на ролевое функционирование (RE) (r=0,5; р=0,0006), т.е. чем короче было пройденное расстояние за 6 мин, тем ниже была оценка по данным шкалам. Одновременно с указанными результатами получена высокая обратная корреляция ФК ХСН с результатом ТШХ (r=–0,8; р=0,0001), с оценкой по шкале физического функционирования (PF) (r=–0,7; р=0,0001), т.е. чем меньше было пройденное расстояние за 6 мин, тем выше был ФК ХСН и тем больше физическое состояние ограничивало переносимость физических нагрузок. Умеренная обратная корреляция ФК ХСН получена с оценками по шкале общего состояния здоровья (GH) (r=–0,4; р=0,0350), шкале влияния физического состояния на ролевое функционирование (RP) (r=–0,6; р=0,0001), шкале влияния эмоционального состояния на ролевое функционирование (шкала RE) (r=–0,5; р=0,0011), а также по шкале социального функционирования (SF) (r=–0,5; р=0,0007), т.е. чем выше был ФК ХСН, тем больше пациент испытывал ограничений в физическом и социальном функционировании, и тем ниже были оценки по соответствующим шкалам. Умеренная обратная корреляция ФК стенокардии напряжения с оценками по шкале интенсивности боли (BP) (r=–0,6; р=0,0005), шкале влияния физического состояния на ролевое функционирование (шкала RP) (r=–0,5; р=0,0011), шкале влияния эмоционального состояния на ролевое функционирование (RE) (r=–0,5; р=0,0035) свидетельствовала о значительном снижении оценок по соответствующим шкалам опросника при увеличении ФК стенокардии напряжения. Зависимость КЖ с возрастом и полом пациентов не выявлена.

Через 1 год наблюдения на фоне лечения отмечались клинически и статистически значимые изменения в обеих группах пациентов, более выраженные во 2-й группе. Так, в 1-й группе отмечено уменьшение выраженности стенокардии за счет появления пациентов без ее симптомов в 20% случаев и уменьшения числа пациентов с высоким ФК стенокардии (III—IV ФК) на 22,4% случаев. Во 2-й группе пациентов в 63,9% случаев наблюдалось отсутствие стенокардии, а пациентов с высоким ФК стенокардии не выявлено. Статистически значимое уменьшение выраженности симптомов ХСН отмечено только во 2-й группе пациентов за счет появления лиц с I ФК в 11,2% случаев, уменьшения числа пациентов с III ФК на 15,6% и отсутствия пациентов с IV ФК. В 1-й группе отмечено незначимое уменьшение числа пациентов с III ФК на 5% и с IV ФК ХСН на 3,9%. При выполнении контрольного ТШХ выявлено статистически значимое увеличение показателей только во 2-й группе пациентов, в которой медиана составила 283 (254; 325) м (p=0,001), при этом в 1-й группе пациентов достигнуто незначительное увеличение расстояния, пройденного пациентами за 6 мин, — 215 (198; 265) м (р=0,4661). Межгрупповое сравнение выявило статистически значимое преимущество у пациентов 2-й группы (р=0,001). При оценке КЖ в 1-й группе пациентов отмечалось статистически значимое увеличение показателей в 1,5 раза по шкалам интенсивности боли (BP) и физического функционирования (PF). Описанная динамика свидетельствует о положительном эффекте антиангинальных препаратов и уменьшении проявлений коронарной недостаточности. Статистически значимого улучшения психологического состояния пациентов данной группы не отмечено (табл. 6). При оценке КЖ пациентов 2-й группы выявлено, что показатели почти всех шкал опросника значительно превосходили первоначальные данные в 1,5—6 раз, что выражает уменьшение субъективного ощущения боли пациентами данной группы, возросшую удовлетворенность своим физическим состоянием и возможность выполнять повседневную работу, а также свидетельствует об улучшении психоэмоционального состояния пациентов в ответ на улучшение «физического компонента здоровья». При сопоставлении показателей КЖ пациентов двух групп выявлено статистически значимое различие по всем шкалам (p<0,01), кроме шкалы социального функционирования (SF), которая свидетельствует об имеющихся ограничениях в социальной активности пациентов (см. табл. 6).
Через 3 года наблюдения все пациенты вновь были обследованы согласно плану исследования. В 1-й группе отмечено незначимое уменьшение выраженности стенокардии в виде уменьшения числа пациентов со II ФК на 1,7% случаев и с III ФК на 3,8% случаев. Во 2-й группе отмечено незначительное прогрессирование стенокардии в виде увеличения числа пациентов со II ФК на 9,6% случаев и появления пациентов с III ФК в 2,9% случаев. Значимых изменений в клинических проявлениях ХСН у пациентов 1-й группы не отмечено, во 2-й группе выявлено отсутствие пациентов с I ФК, увеличение числа пациентов с III ФК на 7,1% и появление пациентов с IV ФК ХСН (2,9%). Оценка ТШХ на данном этапе выявила статистически значимое увеличение медианы расстояния в 1-й группе до 234 (210; 280) м (р=0,007) и отсутствие динамики у пациентов 2-й группы, при этом межгрупповых статистически значимых различий не выявлено (р=0,081). При анализе КЖ пациентов 2 групп значимых различий не выявлено практически по всем шкалам опросника. Исключение составляли статистически значимые различия по шкалам общего состояния здоровья (GH) и интенсивности боли (BP), где более высокие оценки получены у больных 2-й группы (см. табл. 6). В 1-й группе отмечалось статистически значимое увеличение в 1,5—2 раза оценки по шкале выживаемости (VT) и по шкале влияния физического состояния на ролевое функционирование (RP). Данный показатель свидетельствует о субъективном ощущении пациентами в себе сил и энергии противостоять негативным факторам, а также лучшую способность выполнять повседневные обязанности. Однако во 2-й группе пациентов отмечена отрицательная динамика: снижение оценок по шкалам влияния физического и эмоционального состояний на ролевое функционирование (RP и RE) в 3 раза. Данный факт, по нашему мнению, связан с сохраняющимися проявлениями ХСН на фоне выраженной дисфункции ЛЖ и психоэмоциональной лабильностью, а также депрессивным настроем пациентов.

Контрольное обследование пациентов обеих групп было выполнено через 5 лет от начала исследования. В результате не выявлено значимых изменений в клинических проявлениях стенокардии у пациентов 1-й группы, однако во 2-й группе пациентов отмечено значительное прогрессирование стенокардии в виде уменьшения числа пациентов без симптомов стенокардии на 13,1% случаев и увеличения числа пациентов с высоким ФК стенокардии на 17,1%. Динамики клинических проявлений ХСН, а также результатов ТШХ не получено, как и не выявлено статистически значимых межгрупповых различий по клинико-функциональному статусу. Анализ КЖ пациентов 2 групп к концу 5-го года наблюдения не выявил значимых отличий от результатов оценки КЖ при трехлетнем обследовании в 1-й группе пациентов, однако во 2-й группе отмечалось статистически значимое увеличение в 3 раза оценок по шкале влияния физического состояния на ролевое функционирование (RP) и шкале влияния эмоционального состояния на ролевое функционирование (RE) (см. табл. 6). Данный факт свидетельствует об отсутствии выраженной отрицательной динамики клинических проявлений заболевания вследствие замедления процесса ремоделирования сердца на фоне патогенетической терапии с индивидуальной и систематической коррекцией доз препаратов, а также регулярных осмотров пациентов врачами. Значимые различия по показателям КЖ пациентов 1-й и 2-й групп отмечены по шкалам общего состояния здоровья (GH) и интенсивности боли (BP), где более высокие оценки имелись у пациентов 2-й группы, что соответствует данным, полученным 2 года назад (см. табл. 6). Следовательно, существенной динамики КЖ пациентов 2 групп при сравнении результатов 3- и 5-летнего наблюдения не получено.
 На заключительном этапе исследования, через 7 лет от начала наблюдения, пациенты двух групп были повторно обследованы. Установлено незначительное прогрессирование симптомов стенокардии у пациентов 1-й группы в виде уменьшения числа пациентов с I ФК на 14,9% случаев и увеличения — со II ФК на 14,3%. Во 2-й группе наблюдалось также прогрессирование стенокардии в виде уменьшения числа пациентов без симптомов стенокардии на 6,3% и увеличения — с умеренным ФК стенокардии (II—III ФК) на 13,6%. Статистически и значимой динамики в клинических проявлениях ХСН и результатах ТШХ по сравнению с результатами предыдущего этапа обследования в обеих группах пациентов не отмечено. При оценке КЖ пациентов 1-й группы никакой динамики в сравнении с 5-летними результатами не получено (см.табл. 6). При оценке КЖ пациентов 2-й группы выявлено статистически значимое уменьшение медианы оценки по шкале интенсивности боли, что, вероятно, связано с увеличением ФК стенокардии напряжения и субъективным усилением ощущения боли у пациентов данной группы. Статистически значимые различия практически по всем шкалам опросника SF-36 между пациентами 1-й и 2-й групп к концу 7-го года наблюдения выявлены не были. Небольшим исключением является шкала физического функционирования (PF), по которой оценка оказалась выше во 2-й группе пациентов (см. табл. 6).
На заключительном этапе исследования, через 7 лет от начала наблюдения, пациенты двух групп были повторно обследованы. Установлено незначительное прогрессирование симптомов стенокардии у пациентов 1-й группы в виде уменьшения числа пациентов с I ФК на 14,9% случаев и увеличения — со II ФК на 14,3%. Во 2-й группе наблюдалось также прогрессирование стенокардии в виде уменьшения числа пациентов без симптомов стенокардии на 6,3% и увеличения — с умеренным ФК стенокардии (II—III ФК) на 13,6%. Статистически и значимой динамики в клинических проявлениях ХСН и результатах ТШХ по сравнению с результатами предыдущего этапа обследования в обеих группах пациентов не отмечено. При оценке КЖ пациентов 1-й группы никакой динамики в сравнении с 5-летними результатами не получено (см.табл. 6). При оценке КЖ пациентов 2-й группы выявлено статистически значимое уменьшение медианы оценки по шкале интенсивности боли, что, вероятно, связано с увеличением ФК стенокардии напряжения и субъективным усилением ощущения боли у пациентов данной группы. Статистически значимые различия практически по всем шкалам опросника SF-36 между пациентами 1-й и 2-й групп к концу 7-го года наблюдения выявлены не были. Небольшим исключением является шкала физического функционирования (PF), по которой оценка оказалась выше во 2-й группе пациентов (см. табл. 6).
Таким образом, результаты сравнительного исследования КЖ пациентов на протяжении 7 лет при изолированной медикаментозной терапии и после хирургической реваскуляризации миокарда в сочетании с медикаментозным лечением демонстрируют отсутствие отрицательной и умеренную положительную динамику показателей различных аспектов. При сопоставлении исходных и итоговых показателей опросника SF-36 внутри каждой группы отмечено, что в 1-й группе наблюдалось улучшение КЖ в 1,5—2 раза, в основном по «физическому компоненту здоровья», что коррелирует с уменьшением выраженности клинических проявлений стенокардии и увеличением толерантности к физической нагрузке. Причем, постепенное улучшение КЖ пациентов данной группы выявлено через 1 и 3 года наблюдения, а в дальнейшем наблюдалась стабилизация на одном уровне (рис. 1). Во 2-й группе пациентов отмечено улучшение КЖ пациентов в 2—4 раза также преимущественно по «физическому компоненту здоровья». При этом значительный прирост показателей по всем шкалам опросника наблюдался через 1 год после операции, что достаточно ярко отражает положительный эффект хирургического метода лечения, а в дальнейшем — умеренное снижение и стабилизация на одном уровне (рис. 2). Слабо положительная динамика «психологического компонента здоровья», вероятно, связано с частыми проявлениями у больных с ХСН тревожно-депрессивных расстройств и нарушений сна [31]. Все изменения КЖ пациентов двух групп коррелируют с изменениями клинико-функциональных показателей больных на соответствующих временны'х этапах обследования.
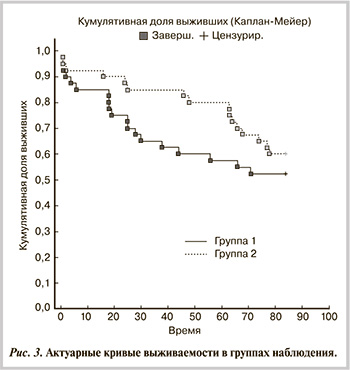
При выполнении сравнительного анализа 7-летней летальности 2 групп не было получено статистически значимого различия показателей (p=0,2152). На основании полученных результатов при динамическом наблюдении построены кривые выживаемости для каждой из групп (рис. 3). Общая актуарная выживаемость на протяжении наблюдаемого периода для 1-й группы составила 52,5%, для 2-й группы — 60%. Причинами смерти в 1-й группе явились прогрессирование ХСН — у 4 пациентов, внезапная смерть (ВС) — у 9, острое нарушение мозгового кровообращения — у 1, повторный ИМ — у 3, сложные нарушения ритма сердца — у 1 и у 1 пациента причина смерти не связана с сердечно-сосудистой патологией. Причинами летальности во 2-й группе были прогрессирование ХСН — у 2 пациентов, ВС — у 5, острое нарушение мозгового кровообращения — у 2, повторный ИМ — у 2, сложные нарушения ритма сердца — у 3, у 2 пациентов причина смерти не связана с сердечно-сосудистой патологией. В большинстве случаев, как в 1-й группе пациентов, так и во 2-й группе, причинами смерти явились нарушения ритма сердца и ВС.
В заключение следует отметить, что изучение КЖ является важным моментом в лечении больных ИБС с выраженной дисфункцией миокарда ЛЖ: оценивая КЖ и его составляющие, мы формируем предпосылки к целенаправленной коррекции заболевания; КЖ является неотъемлемым критерием оценки эффективности лечебно-реабилитационных мероприятий; использование результатов оценки КЖ пациентов может существенным образом помочь в прогнозировании клинического течения заболевания [32—34]. Исходя из изложенного, КЖ следует рассматривать как самостоятельный показатель у больных ИБС с низкой сократительной способностью миокарда ЛЖ, не менее важный, чем обычно оцениваемые клинические параметры в отдаленном периоде лечения.
Выводы
Качество жизни больных ишемической болезнью сердца с левожелудочковой недостаточностью значительно снижено по всем шкалам опросника SF-36 в 3—5 раз от оптимального уровня. Пациенты с данной патологией имеют не только выраженные ограничения в физической активности, но и изменения в социальной и психоэмоциональной сферах жизни, что отражает большое влияние психосоматического фактора на течение ишемической болезни сердца.
Низкое качество жизни больных ишемической болезнью сердца с выраженной дисфункцией левого желудочка коррелирует с исходными функциональным классом стенокардии напряжения, функциональным классом хронической сердечной недостаточности, толерантностью к физической нагрузке и не зависит от возраста и пола пациентов.
Количественная оценка качества жизни пациентов данной категории в отдаленном периоде при изолированной медикаментозной терапии свидетельствует об улучшении «физического компонента здоровья» в 1,5—2 раза, что коррелирует с клинико-функциональными изменениями и переносимостью физических нагрузок.
Хирургическое лечение в объеме прямой реваскуляризации миокарда в сочетании с медикаментозной терапией оказывает положительное воздействие на клиническое течение заболевания за счет уменьшения функционального класса стенокардии напряжения и выраженности симптомов хронической сердечной недостаточности, способствует статистически значимому повышению качества жизни преимущественно по «физическому компоненту здоровья» в 2—4 раза, при этом максимальный эффект операции сохраняется в течение 2—3 лет.
Длительная комбинированная патогенетическая терапия с регулярной коррекцией доз препаратов способствует улучшению качества жизни больных с симптомами хронической сердечной недостаточности ишемического генеза. Через 3 года наблюдения и весь последующий период исследования различия качества жизни пациентов при хирургическом и медикаментозном методах лечения минимальные, причем общее улучшение от исходного уровня отмечено в 2 раза.
При длительном наблюдении за больными ишемической болезнью сердца с выраженной дисфункцией левого желудочка статистически значимого различия 7-летней выживаемости пациентов при хирургическом и медикаментозном методах лечения не выявлено (р=0,2152).
Учитывая, что внезапная смерть и сложные нарушения ритма сердца в большинстве случаев служат причинами смерти пациентов, одним из основных методов лечения пациентов этой категории является профилактика угрожающих жизни аритмий (антиаритмическая терапия, имплантация кардиовертера-дефибриллятора, сердечная ресинхронизирующая терапия).



