Исследования, проведенные в России, свидетельствуют, что эффективность лечения больных артериальной гипертонией (АГ) не превышает 30% [1, 2]. Неудовлетворительные результаты лечения пациентов с АГ часто связывают с низкой приверженностью их к рекомендациям врача, в 50% случаев это обусловлено забывчивостью пациентов. Многочисленные работы показывают, что использование фиксированных комбинаций позволяет преодолеть эти сложности, улучшить приверженность к приему препаратов и результаты лечения [3—7]. Полагают, что такой подход позволяет уменьшить количество принимаемых таблеток и число приема препаратов. Для уменьшения «забывчивости» пациентов используют также различные системы напоминания [8]. Ведение пациентами дневников по измерению АД увеличивает их собственное внимание и внимание врачей к проблеме АГ и подбора терапии, делает возможным совместное принятие решения по изменению терапии [9]. Важно, что при высокой приверженности к лечению был ниже риск развития острых сердечно-сосудистых осложнений на 38% (при 95% доверительном интервале — ДИ от 0,40 до 0,96; р=0,032) [7, 10].
Вторая проблема в лечении больных АГ состоит в том, что около 50% больных прекращают лечение в течение первых 6 мес от начала терапии, т.е. период, в течение которого проводится лечение, очень мал [11]. Например, при лечении АГ терапевтическая приверженность составляет около 40% [12]. Показано, что приверженность пациентов к лечению тесно связана с частотой достижения целевых уровней АД и выраженностью его снижения [13].
Целью настоящей работы была оценка приверженности больных к назначенной терапии и причины изменения терапии через 6 мес.
Материал и методы
Проведен анализ результатов телефонного опроса 148 пациентов из 1969 ранее включенных в программу ФОРСАЖ, закончивших наблюдение согласно протоколу. Таким образом, выборка составила 8,7% из всех включенных в наблюдение больных. Телефонный опрос проводился сотрудниками, не принимавшими участия в программе ФОРСАЖ, в течение 1 нед через 6 мес после окончания программы. Разговор проводили по специально созданному опроснику, в котором отмечали следующее: продолжает ли пациент прием комбинации периндоприла А и индапамида (препарата нолипрел А Би-форте), или произошла смена терапии, вследствие чего произошло изменение, были ли гипертонические кризы и вызовы бригады скорой медицинской помощи (СМП), сохраняется ли целевое АД, если нет, то какие цифры в настоящее время чаще всего регистрируются у больного. Уточняли, какие изменения в терапии произошли по рекомендации врача или пациент сам принял такое решение, просили оценить свое самочувствие по балльной шкале от 1 (самое плохое самочувствие) до 10 (наилучшее самочувствие).
 Результаты программы ФОРСАЖ были опубликованы ранее [3]. Кратко: постмаркетинговая наблюдательная открытая программа ФОРСАЖ проведена в 27 городах Российской Федерации. Участие в программе приняли 392 врача (терапевты и общей практики), которые включили в исследование 1969 пациентов с предшествующей неэффективной комбинированной антигипертензивной терапией. Пациенты в 86% случаев принимали свободные комбинации, в 14% — фиксированные комбинации. Изменение проводившейся терапии на прием препарата, содержащего фиксированную комбинацию периндоприла А и индапамида в дозе 10 мг/2,5 мг (нолипрел и Би-Форте, «Лаборатории Сервье», Франция), привело к снижению систолического АД через 3 мес в среднем на 39,5 мм рт.ст., диастолического — на 18,7 мм рт.ст. Частота достижения целевого АД <140 и 90 мм рт.ст. составила 76%. Выраженность снижения АД и частота достижения целевого АД не зависели от дополнительного обучения врачей и пациентов, от использования в предшествующей терапии свободных или фиксированных комбинаций, но зависели от исходной степени повышения АД и длительности терапии. Предикторами отсутствия достижения целевого АД явились возраст, мужской пол, исходная низкая приверженность к лечению, хорошее самочувствие, исходно более высокий уровень АД, повышенные уровень холестерина, масса тела, частота пульса и низкая скорость клубочковой фильтрации. Приверженность больных к терапии (по шкале Мориски—Грина) и оценка самочувствия по визуальной аналоговой шкале статистически значимо увеличились. Такая тактика изменения терапии была не только эффективной, но и безопасной. Досрочно выбыли 32 (1,6%) пациента, из них с 9 (0,5%) был потерян контакт, 11 (0,6%) сами отказались от наблюдения, в 4 случаях наблюдение прекращено по решению врача, 2 человека выбыли из-за неэффективного лечения и у 4 пациентов (0,2% из общего числа наблюдаемых больных) зарегистрированы нежелательные явления.
Результаты программы ФОРСАЖ были опубликованы ранее [3]. Кратко: постмаркетинговая наблюдательная открытая программа ФОРСАЖ проведена в 27 городах Российской Федерации. Участие в программе приняли 392 врача (терапевты и общей практики), которые включили в исследование 1969 пациентов с предшествующей неэффективной комбинированной антигипертензивной терапией. Пациенты в 86% случаев принимали свободные комбинации, в 14% — фиксированные комбинации. Изменение проводившейся терапии на прием препарата, содержащего фиксированную комбинацию периндоприла А и индапамида в дозе 10 мг/2,5 мг (нолипрел и Би-Форте, «Лаборатории Сервье», Франция), привело к снижению систолического АД через 3 мес в среднем на 39,5 мм рт.ст., диастолического — на 18,7 мм рт.ст. Частота достижения целевого АД <140 и 90 мм рт.ст. составила 76%. Выраженность снижения АД и частота достижения целевого АД не зависели от дополнительного обучения врачей и пациентов, от использования в предшествующей терапии свободных или фиксированных комбинаций, но зависели от исходной степени повышения АД и длительности терапии. Предикторами отсутствия достижения целевого АД явились возраст, мужской пол, исходная низкая приверженность к лечению, хорошее самочувствие, исходно более высокий уровень АД, повышенные уровень холестерина, масса тела, частота пульса и низкая скорость клубочковой фильтрации. Приверженность больных к терапии (по шкале Мориски—Грина) и оценка самочувствия по визуальной аналоговой шкале статистически значимо увеличились. Такая тактика изменения терапии была не только эффективной, но и безопасной. Досрочно выбыли 32 (1,6%) пациента, из них с 9 (0,5%) был потерян контакт, 11 (0,6%) сами отказались от наблюдения, в 4 случаях наблюдение прекращено по решению врача, 2 человека выбыли из-за неэффективного лечения и у 4 пациентов (0,2% из общего числа наблюдаемых больных) зарегистрированы нежелательные явления.
Результаты
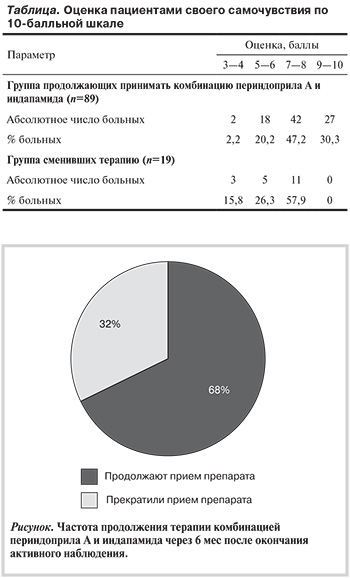
Из 148 опрошенных пациентов 100 (67,5%) продолжали принимать фиксированную комбинацию периндоприла и индапамида в течение всего периода времени, и 48 (32,5%) прекратили прием препарата в разные сроки (см. рисунок). Важно, что 99 пациентов, продолжающих прием препарата, контролировали АД и смогли назвать цифры своего АД. При этом у 87,9% пациентов АД удерживалось на целевом уровне (<140 и 90 мм рт.ст.) и у 12,1% было выше целевого уровня, однако дополнительные изменения в терапии были произведены в 2 случаях (дополнительно одному пациенту был назначен β-адреноблокатор и одной пациентке — амлодипин). Пациенты в большинстве случаев были удовлетворены результатами лечения. У некоторых полностью исчезли гипертонические кризы, единичные гипертонические кризы сохранились у 6,1% пациентов этой группы и в 3% случаев требовался вызов СМП; 89 пациентов оценили во время опроса самочувствие по 10-балльной шкале, и оценку выше 5 баллов дали 98% пациентов (см. таблицу).
Из 48 пациентов, прекративших прием фиксированной комбинации периндоприла и индапамида, 22 (45,8%) самостоятельно приняли решение о прекращении приема препарата и перешли на прием других препаратов, в основном на эналаприл. При этом 6 (27,3%) человек из 22 объяснили это высокой стоимостью препарата, 2 (9%) отсутствием в списках дополнительного льготного обеспечения, хотя на период проведения программы все пациенты самостоятельно приобретали препарат. Из числа пациентов, прекративших прием комбинации периндоприла А и индапамида и перешедших на прием другого препарата, 10 не смогли сообщить цифры своего АД, у 28 (58,3%) сохранялся уровень целевого АД, у 20,8% АД было выше целевого уровня, кризы регистрировались у 8,3% пациентов и в 4,2% случаев требовался вызов СМП, один пациент из этой группы перенес инсульт. В 11 (22,8%) случаях лечение отменено врачом, в 4 случаях, со слов пациентов, обоснованием было то, что «курс лечения закончили, состояние стало лучше, поэтому следует изменить терапию». В остальных случаях терапия была заменена врачом на другую в связи с меньшей ее стоимостью, в 1 случае причиной смены терапии был недостаточный эффект фиксированной комбинации периндоприла и индапамида и перевод больного на прием эналаприла.
Лишь 19 пациентов из 48, прекративших прием комбинации периндоприла А и индапамида, согласились дать оценку самочувствия. В 84% случаев оценка самочувствия была более 5 баллов, но ни в одном случае не была дана оценка 9—10 баллов. Разница в оценке самочувствия была статистически значимой (р<0,006; см. таблицу).
Обсуждение
Полученные в настоящей работе данные свидетельствуют о довольно высокой приверженности к терапии комбинации периндоприла А и индапамида в течение 6 мес лечения. Нами установлено, что в группе продолжающих принимать фиксированную комбинацию периндоприла и индапамида было значительно большее число пациентов, сохраняющих достигнутый уровень целевого АД (89% против 58,3%), меньшая потребность в оказании экстренной помощи, отсутствовали случаи госпитализации. Кроме того, оценка своего самочувствия после проведенной терапии пациентами в этой группе была более высокой.
В 32% случаев произошла смена терапии. Причем смена терапии, обусловленная нежелательными явлениями (кашель), была всего у 3 (6,3%) из 48 человек. Считают, что появление нежелательных явлений служит четким предиктором того, что произойдет смена терапии с ингибиторов ангиотензинпревращающего фермента (АПФ) на сартаны [14, 15]. При выборе конкретного препарата следует учитывать, что, по данным анализа 50 000 назначений, переключение с терапии ингибиторами АПФ происходит достоверно (почти в 2 раза) чаще, чем при терапии сартанами, но у лиц, принимающих периндоприл и каптоприл, существенно реже, чем у принимающих эналаприл [16]. В рассматриваемой нами популяции больных в большинстве случаев терапию изменяли на другие ингибиторы АПФ (при этом чаще всего на эналаприл и даже на каптоприл) или сартаны. Это вызывает много вопросов к решению лечащих врачей, так как они вновь переводили больных на ранее неэффективную терапию. Более того, необходимо учитывать результаты анализа базы данных 989 489 пациентов с АГ, который показал, что общая смертность у тех, кто лечился каптоприлом, была выше (117,8 на 1 000 000 пациентов-дней) по сравнению с теми, кто лечился другими ингибиторами АПФ (54,3—79,4 на 1 000 000 пациентов-дней). Риск смерти при лечении каптоприлом был достоверно выше, чем при применении рамиприла (отношение шансов — ОШ 1,28 при 95% ДИ от 1,24 до 1,31), как и у пациентов, леченных эналаприлом или фозиноприлом (на 8% выше, чем на фоне рамиприла). В то же время не было различий по смертности между пациентами, получавшими периндоприл, лизиноприл, имидаприл, по сравнению с рамиприлом [17]. Следует также учитывать, что, по некоторым данным, лечение ингибиторами АПФ имеет преимущество, так как для них имеются доказательства снижения смертности у больных с АГ [18]. В исследовании ACCOMPLISH сочетание беназеприла с антагонистом кальция амлодипином в большей степени снижало частоту развития неблагоприятных исходов, чем его сочетание с диуретиком гидрохлоротиазидом. Однако известно, что многие группы пациентов нуждаются в лечении диуретиками для достижения целевого АД, при этом индапамид оказывает выраженный органопротективный эффект и снижает смертность. Важно, что наличие диуретика в фиксированной комбинации снижает шанс низкой приверженности лечению на 19,8% (OR=0,802 99,9% ДИ 0,715—0,900; p<0,001) и риск прекращения терапии на 8,4% (OR=0,916, 99,9% ДИ 0,863—0,973; p<0,001) по сравнению с монотерапией [19].
Поскольку ряд наших больных при телефонном опросе не смогли объяснить причин изменения терапии, можно полагать, что пациент мало вовлечен в процесс принятия решения о лечении, а сам принимает решение исходя из неких собственных убеждений или отсутствия понимания рисков, обусловленных высоким АД.
Пациенты часто в качестве причин нежелания постоянного приема препаратов выдвигают объяснения в виде опасения вреда от проводимого лечения (41%), боязни побочных эффектов, привыкания или зависимости от лекарств или гипотетических нежелательных реакций [20, 21]. Недостаточная разъяснительная работа с пациентом часто является причиной преднамеренного несоблюдения назначений врача [22], что подтверждает необходимость более тесного сотрудничества между врачом и пациентом.
Как показал проведенный нами анализ, в 17,8% случаев врачи являются инициаторами смены терапии, причем в половине этих случаев сохраняются такие абсолютно неприемлемые объяснения, как «достаточность курсовой терапии». Это свидетельствует о том, что сохраняется недостаточное знание врачами рекомендованной тактики лечения — ее постоянность и непрерывность.
Следует понимать, что любое изменение терапии влечет за собой и увеличение финансовых затрат, так как в идеале требует дополнительных визитов для контроля эффективности вновь назначенного препарата. Как видно из полученных данных, довольно часто смена терапии происходила по финансовым причинам, и трудно оценить, была ли это инициатива врачей или пациентов. Действительно, высокая стоимость лечения значительно уменьшает приверженность, однако смену терапии, которая приводит к потере эффективности лечения, нельзя признать целесообразной. Часто люди, которые говорят о дороговизне лечения, не понимают разницы между ценой и ценностью. В то же время прекращение терапии резко увеличивает риск неблагоприятных, в том числе и смертельных исходов по сердечно-сосудистым причинам, по сравнению с продолжением лечения (относительный риск 3,12 при 95% ДИ от 2,35 до 4,15) [23].
Было показано, что между приверженностью к лечению и качеством жизни больных с АГ существует прямая корреляция. В связи с этим нужно продолжать предпринимать различные шаги для увеличения приверженности больных к терапии [24]. Важно отметить, что оценка по телефону самочувствия пациентов была более высокой в группе больных, продолжавших прием комбинации периндоприла А и индапамида (препарата нолипрел А Би-форте).



