Пациенты с многососудистым поражением (МП), перенесшие инфаркт миокарда с подъемом сегмента ST (ИМпST), относятся к группе высокого риска развития значимых сердечно-сосудистых осложнений в течение года после первичного чрескожного коронарного вмешательства (ЧКВ) [1–3]. Существует несколько основных лечебных стратегий для пациентов с ИМпST и МП: ЧКВ только на инфарктзависимой артерии (ИЗА), многососудистое стентирование в рамках первичного ЧКВ, этапная реваскуляризация (ЭР). В современных рекомендациях по реваскуляризации миокарда при ИМпST нет четких указаний на вид, объем и сроки реваскуляризации сосудов, не связанных непосредственно с зоной инфаркта. При этом данные исследований, сопоставляющих стратегию многососудистого стентирования в рамках первичного ЧКВ и стандартный подход, носят неоднозначный характер. Вопрос об оптимальных сроках выполнения второго ЭР остается открытым [4–6]. Потенциальным преимуществом выполнения второго этапа ЧКВ в ближайшем периоде времени после первичного ЧКВ у пациентов с МП является нивелирование риска развития осложнений в области стенозов в не-ИЗА и сокращение периода пребывания больных в стационаре. При этом основной недостаток данного подхода заключается в возрастании нагрузки рентгеноконтрастным веществом с увеличением риска возникновения контрастиндуцированной нефропатии (КИН) и риска развития осложнений при ЧКВ на не-ИЗА [8]. В то же время в ранний период после перенесеного ИМпST состояние пациента весьма нестабильное, что является далеко неидеальной ситуацией для выполнения ЧКВ по поводу стабильных стенозов [9]. Вероятно, это можно сделать в более безопасный период времени после стабилизации состояния.
Кроме того, течение ИМпST характеризуется чрезвычайно высокой протромботической и провоспалительной активностью, что создает потенциальный риск для выполнения ЧКВ на не-ИЗА в раннем периоде после первичного ЧКВ. При этом диффузный спазм коронарных артерий, в той или иной степени наблюдающийся у больных ИМпST вследствие дисфункции эндотелия и высокого уровня катехоламинов, нередко приводит к переоценке значимости стенозов [10].
К сожалению, по тематике, касающейся выбора оптимального времени для осуществления второго этапа ЧКВ, нет ни одного опубликованного крупного рандомизированного исследования. В литературе имеются результаты лишь нескольких относительно небольших рандомизированных исследований, включающих от 69 до 219 пациентов [11–14]. В этих работах представлены данные о низкой летальности (от 1,9% в госпитальном периоде до 3,9% – в отдаленном), что, безусловно, является следствием очень жесткого отбора пациентов с ИМпST. При этом в 4 из 5 приведенных выше исследований получены данные об уровне летальности в ближайшем после индексного события периоде от 0 до 1,4%, в связи с чем их результаты не могут быть применены в реальной практике.
Возможно, ответы на поставленные вопросы могут предоставить данные регистрационных исследований, максимально приближенных к реальной клинической практике. Не исключено, что оптимальный интервал между первичным ЧКВ и вторым ЭР, с одной стороны, должен находиться за пределами периода, наиболее опасного для развития КИН, и пика протромботической и провоспалительной активности, с другой стороны, не должен превышать срок, опасный развитием сердечно-сосудистых осложнений, связанных со стенозами в не-ИЗА.
Материал и методы
 Материалом для настоящего анализа послужили данные регистрационного исследования, выполненного в соответствии со стандартами надлежащей клинической практики (Good Clinical Practice) и принципами Хельсинской декларации. Протокол исследования был одобрен этическим комитетом НИИ.
Материалом для настоящего анализа послужили данные регистрационного исследования, выполненного в соответствии со стандартами надлежащей клинической практики (Good Clinical Practice) и принципами Хельсинской декларации. Протокол исследования был одобрен этическим комитетом НИИ.
Критериями включения были: 1) ИМпST давностью <12 ч и выполненное первичное ЧКВ; 2) гемодинамически значимое поражение (≥70%) 2 коронарных артерий и более. Критерии исключения: 1) острая сердечная недостаточность (Killip III–IV); 2) поражение ствола левой коронарной артерии ≥50%.
Всем больным перед ЧКВ назначалась нагрузочная доза ацетилсалициловой кислоты 250–500 мг и клопидогрела 300–600 мг с последующим приемом данных препаратов в дозе 100 мг/сут (длительно) и 75 мг/сут (не менее 12 мес) соответственно.
Пациенты были распределены в 2 группы в зависимости от сроков выполнения второго ЭР. В 1-ю группу вошли пациенты (n=39), которым второй этап ЧКВ был выполнен на протяжении 60 дней (в среднем 29,9±19,6 дня) после индексного события; 2-ю группу составили больные (n=148), которым второй ЭР был запланирован на срок более 60 дней (в среднем 183,4±90,7 дня) после индексного события.
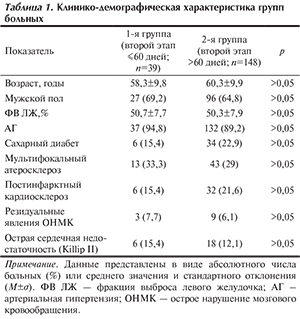
Оцениваемыми исходами – «конечными точками» исследования в отдаленном периоде (12 мес) – были смерть, инфаркт миокарда (ИМ) и реваскуляризация целевого сосуда; кроме того, оценивалась частота «комбинированной конечной точки», включающей смерть, ИМ и реваскуляризацию целевого сосуда. Определенный тромбоз стента изучали на всем протяжении наблюдения, согласно общепринятой классификации ARC (Academic Research Consortium). Оценку отдаленных результатов проводили с помощью сбора клинических данных во время визита пациента в клинику или телефонного опроса. Больные групп наблюдения были сопоставимы по основным клинико-демографическим показателям (табл. 1).
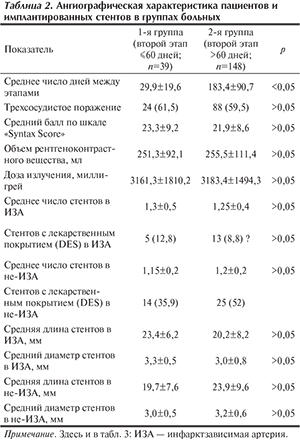 Группы были сопоставимы по ангиографическим показателям и по базовым характеристикам имплантированных стентов. Выявлено различие лишь по среднему числу дней между ЭР, что и предполагал дизайн исследования (p<0,05) (табл. 2).
Группы были сопоставимы по ангиографическим показателям и по базовым характеристикам имплантированных стентов. Выявлено различие лишь по среднему числу дней между ЭР, что и предполагал дизайн исследования (p<0,05) (табл. 2).
Статистическую обработку данных проводили с помощью пакета прикладных программ Statistica 6.0. Переменные представлены в виде абсолютных (n) и относительных (%)частот или среднего значения и стандартного отклонения (M±σ). Для сравнения данных между группами использовали критерий χ2. Статистически значимыми считали различия при p<0,05.
Результаты
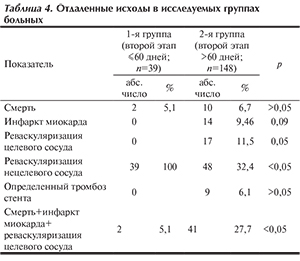
Частота успеха ЧКВ в 1-й и 2-й группах, под которым понимали финальный кровоток по коронарной артерии не ниже 3 по шкале TIMI в отсутствие осложнений, составила 97,4 и 95,9% соответственно (p>0,05). Следует отметить, что по результатам представленного регистрационного исследования, отражающего, в частности доступность второго этапа реваскуляризации для больных ИМпST с МП в реальной клинической практике, во 2-й группе запланированная реваскуляризация была выполнена лишь 32,4% больным на протяжении 12 мес наблюдения, тогда как пациенты 1-й группы получили запланированное ЧКВ в 100% случаев (табл. 3). Это отражает недостаточную доступность реваскуляризации в отдаленном периоде после первичного ЧКВ и придает особую важность выполнению полной реваскуляризации в течение госпитального периода или в ближайшее время после выписки из стационара (29,9±19,6 дня).
 На протяжении 12 мес наблюдения в 1-й группе продемонстрированы явные преимущества по сравнению со 2-й группой по частоте повторного вмешательства на целевых сосудах (p=0,05). В частности, это было связано с более частыми случаями тромбоза стентов (ТС) у больных 2-й группы по сравнению с больными 1-й группы. Однако следует учитывать, что достоверных различий как по частоте развития повторных ИМ, так и по частоте выявления определенного ТС между исследуемыми группами не получено, но по сравнению с больными 1-й группы у пациентов 2-й группы имелся худший прогноз в отношении данных осложнений: 6,1% против 0 (p>0,05) и 9,46% против 0 (p=0,09) соответственно. «Комбинированная конечная точка», включающая смерть, повторный ИМ и реваскуляризацию целевого сосуда во 2-й группе была зарегистрирована в 27,7% случаев, что достоверно отличалось от 1-й группы, в которой данный показатель составил 5,1% (p<0,05). При этом различий по частоте смерти между группами не выявлено (табл. 4).
На протяжении 12 мес наблюдения в 1-й группе продемонстрированы явные преимущества по сравнению со 2-й группой по частоте повторного вмешательства на целевых сосудах (p=0,05). В частности, это было связано с более частыми случаями тромбоза стентов (ТС) у больных 2-й группы по сравнению с больными 1-й группы. Однако следует учитывать, что достоверных различий как по частоте развития повторных ИМ, так и по частоте выявления определенного ТС между исследуемыми группами не получено, но по сравнению с больными 1-й группы у пациентов 2-й группы имелся худший прогноз в отношении данных осложнений: 6,1% против 0 (p>0,05) и 9,46% против 0 (p=0,09) соответственно. «Комбинированная конечная точка», включающая смерть, повторный ИМ и реваскуляризацию целевого сосуда во 2-й группе была зарегистрирована в 27,7% случаев, что достоверно отличалось от 1-й группы, в которой данный показатель составил 5,1% (p<0,05). При этом различий по частоте смерти между группами не выявлено (табл. 4).
Обсуждение
Несмотря на противоречивые данные и недостаточное число исследований, определяющих оптимальные сроки выполнения второго ЭР у больных ИМпST с МП [11–14], результаты настоящего исследования продемонстрировали ряд преимуществ проведения второго этапа ЧКВ на протяжении 60 дней после индексного события (в среднем 29,9±19,6 дня) по сравнению с более поздней реваскуляризацией (в среднем 183,4±90,7 дня). В частности, на протяжении 12 мес наблюдения пациенты 2-й группы чаще нуждались в повторном вмешательстве на целевых сосудах (p=0,05), что, в том числе, было связано с более частыми случаями ТС. В отсутствие достоверных различий в смертельных исходах, проведение второго этапа ЧКВ в более поздние сроки у больных 2-й группы ассоциировалось с менее благоприятным прогнозом в виде частоты развития «комбинированной конечной точки», повторного ИМ и определенного ТС (см. табл. 4).
Объяснением повышенного риска ТС во 2-й группе больных могут быть данные литературы, согласно которым наиболее значимыми факторами, увеличивающими вероятность этого события, помимо прекращения антитромбоцитарной терапии, острого коронарного синдрома, сниженной фракции выброса левого желудочка, возраста старше 60 лет и мужского пола являются также МП, окклюзия коронарной артерии, что нередко выявляют у пациента, длительно ожидающего второй ЭР [15].
 Немаловажным фактором успешности лечения больного, перенесшего ИМпST при МП коронарного русла, является доступность второго ЭР в реальной клинической практике, выбор оптимальных сроков которой, к сожалению, ограничен не только отсутствием серьезной доказательной базы, но и организационными аспектами системы здравоохранения. Полученные данные свидетельствуют о том, что выполнение полной реваскуляризации в течение госпитального периода или в ближайшее время после выписки из стационара (29,9±19,6 дня) ассоциируется с бóльшей доступностью второго ЭР по сравнению с запланированным в сроки 183,4±90,7 дня.
Немаловажным фактором успешности лечения больного, перенесшего ИМпST при МП коронарного русла, является доступность второго ЭР в реальной клинической практике, выбор оптимальных сроков которой, к сожалению, ограничен не только отсутствием серьезной доказательной базы, но и организационными аспектами системы здравоохранения. Полученные данные свидетельствуют о том, что выполнение полной реваскуляризации в течение госпитального периода или в ближайшее время после выписки из стационара (29,9±19,6 дня) ассоциируется с бóльшей доступностью второго ЭР по сравнению с запланированным в сроки 183,4±90,7 дня.
Таким образом, представленные результаты отражают необходимость выполнения второго ЭР в сроки менее 60 дней от первичного ЧКВ (29,9±19,6 дня), что, с одной стороны, находится за пределами периода, наиболее опасного для развития КИН, и пика протромботической и провоспалительной активности, с другой, не превышает лимита времени, опасного развитием сердечно-сосудистых осложнений, связанных со стенозами в не-ИЗА.
Заключение
В когорте больных инфарктом миокарда с подъемом сегмента ST при многососудистом поражении коронарного русла, которые подверглись первичным чрескожным вмешательствам, выполнение второго этапа реваскуляризации на протяжении 60 дней (в среднем 29,9±19,6 дня) имеет преимущества по сравнению с периодом времени более 60 дней (в среднем 183,4±90,7 дня) по частоте развития «комбинированной конечной точки», включающей смерть, инфаркт миокарда и реваскуляризацию целевой артерии и частоте повторного вмешательства на целевой артерии, а также тенденции к меньшей частоте развития повторных инфарктов миокарда на протяжении 12 мес наблюдения, что, вероятнее всего, связано со снижением частоты развития контрастиндуцированной нефропатии, пика протромботической и провоспалительной активности, а также с непревышением лимита времени, опасного развитием неблагоприятных кардиоваскулярных событий, связанных со стенозами в неинфарктзависимой артерии.



