Распространенность стабильной стенокардии в европейских странах по данным популяционных исследований, проведенных в течение последних 10—12 лет, варьирует от 6,0 до 13,4% у женщин и от 4,0 до 9,7% у мужчин [1]. В Российской Федерации распространенность стабильной стенокардии по данным на 2002 г. составляла около 70 случаев на 1000 взрослого населения страны [1]. Несмотря на успехи, достигнутые в лечении больных со стабильной стенокардией, прогноз для них, в целом, остается неблагоприятным: в течение одного года летальные исходы вследствие сердечно-сосудистых причин наступают у 1,4—6,5% больных [2], случаи смерти и нефатальные сердечно-сосудистые осложнения заболевания регистрируются с частотой 8—10% [2—4]. По данным российского исследования, ежегодно число новых случаев сердечно-сосудистых осложнений составляет 57 на 1000 больных со стабильной формой ишемической болезни сердца (ИБС) в год; всего при длительности наблюдения от 3 до 7,5 года (в среднем 5 лет) осложнения ИБС развились у 31% больных [5].
В когорте российских больных со стабильной стенокардией по-прежнему остается высокой доля пациентов с высокой частотой развития ангинальных приступов (у 65—75% по 4—5 приступов в неделю и более) [6]. Известно также, что сохранение приступов стенокардии на протяжении длительного периода времени сопровождается не только снижением качества жизни больных, но и ассоциировано с увеличением риска смерти и нефатальных коронарных осложнений [7]. Вследствие этих причин основой лечения больных со стабильной стенокардией является антиангинальная терапия, включающая β-адреноблокаторы, блокаторы кальциевых каналов и/или пролонгированные нитраты [8]. Для усиления антиангинальной эффективности препаратов указанных групп, а также в качестве альтернативы при их непереносимости или противопоказаниях к применению в отечественных рекомендациях предлагается использовать триметазидин модифицированного высвобождения (МВ) [9]. Вместе с тем остаются практически неизученными приверженность больных к использованию этого препарата вне рамок клинического исследования, а также связь приверженности (или ее отсутствия) с риском наступления клинических исходов, связанных с обострением течения хронической формы ИБС.
Целью настоящего исследования было изучение связи между приверженностью больных со стабильной стенокардией к лечению предукталом МВ и частотой (риском) обращений за медицинской помощью по экстренным показаниям.
Материал и методы
Дизайн исследования. Исследование ЭФФЕКТ (влияние эффективности терапии предукталом МВ и приверженности к ней больных со стабильной стенокардией на частоту обращений за медицинской помощью по экстренным показаниям) было многоцентровым проспективным обсервационным с последовательным включением пациентов. Период проведения: март — октябрь 2011 г.
Участники исследования. Терапевты, кардиологи и врачи общей практики (всего 287 человек из 67 городов РФ) поликлиник и консультационных центров включали в исследование трех последовательно явившихся на прием больных со стабильной стенокардией. Из числа больных, включенных в исследование, результаты лечения были отслежены у тех, кто соответствовал следующим критериям:
— наличие в течение последних 7 дней ≥3 приступов стенокардии (боль, дискомфорт и/или стеснение в грудной клетке), обусловивших необходимость применения короткодействующих нитратов;
— назначение врачом взамен дженерика триметазидина (обычного или МВ), применявшегося в предшествующие 30 дней, оригинального триметазидина МВ (предуктал МВ, Лаборатории Сервье, Франция);
— возраст больного ≥18 лет;
— подписание больным формы информированного согласия.
В исследование не включали пациентов, страдающих алкоголизмом, психическими расстройствами, наркозависимых, а также женщин детородного возраста, не использовавших адекватных методов контрацепции, беременных или кормящих грудью.
Обследование. Обследование больных, диагностические тесты, инструментальные и лабораторные исследования проводили с учетом клинической необходимости в рамках повседневной клинической практики, т.е. решение о программе обследования врач принимал самостоятельно, объем исследований не был продиктован условиями протокола. Доступ к результатам обследования был разрешен больными в соответствии с условиями подписанной ими формы информированного согласия.
Эффективность терапии. Основным критерием эффективности лечения считали частоту обращений за медицинской помощью по экстренным показаниям в течение 12—16 нед с момента включения в исследование. Экстренными считали все случаи вызова бригады скорой помощи, а также госпитализации — неотложной (сразу после контакта с врачом) или срочной (не позднее 24 ч с момента контакта с врачом) — все по причине боли, дискомфорта и/или стеснения в грудной клетке или ишемических изменений на электрокардиограмме (ЭКГ). Наступление конечной точки исследования фиксировали при опросе больных (на приеме или по телефону) или их родственников.
В качестве дополнительных критериев эффективности рассматривали:
— число приступов стенокардии в неделю, потребовавших применения короткодействующих нитратов (определяли по результатам опроса больных на очередном визите);
— общее число приступов стенокардии в неделю (определяли по результатам опроса больных на очередном визите);
— оценку качества жизни (использовали Сиэтлский опросник);
— динамику изменений на ЭКГ.
Последние два критерия эффективности в рамках настоящей публикации не проанализированы.
В ходе наблюдения на каждом запланированном визите врачам предлагалось оценить эффективность лечения больных за период с момента предыдущего визита по 10-балльной шкале, где 1 балл — «низкая эффективность», 10 баллов — «высокая эффективность».
Определение приверженности. В соответствии с протоколом исследования эффективность лечения анализировали с учетом приверженности к приему оригинального триметазидина МВ, назначенного на визите включения взамен дженерика триметазидина. Приверженность оценивали исходя из отношения суммарного числа таблеток оригинального триметазидина МВ, принятых больным за весь период исследования (фиксировал врач в индивидуальной регистрационной карте со слов больного на каждом визите либо при его телефонном опросе), к общей продолжительности его наблюдения (в сутках). Принимая во внимание, что препарат в соответствии с инструкцией рекомендовано принимать по 2 таблетки (35 мг 2 раза) в сутки, исходили из того, что отношение числа таблеток к длительности наблюдения при 100% приверженности должно быть равно 2. Допуская, что по разным причинам больной мог принять препарат в суммарной дозе на 20% больше рекомендованной, относительно высокой приверженностью было решено считать диапазон значений отношения от 1,6 до 2,4 (т.е. приверженность в диапазоне от 80 до 120%). При отношении числа таблеток к длительности наблюдения <1,6 (<80%) приверженность признавали относительно низкой. Отношение числа таблеток к длительности наблюдения >2,4 (т.е. >120% от рекомендованной дозы) считали ошибкой ввода данных. Такие данные в статистический анализ не включали.
Помимо приверженности к приему оригинального триметазидина МВ при включении в исследование врачи оценивали общую приверженность больного к ранее проводимой терапии. С этой целью врач отвечал на вопрос: «Принимал ли пациент обозначенные выше препараты (все или один из них [предварительно в индивидуальной регистрационной карте врач приводил список препаратов, используемых больным для лечения сердечно-сосудистого заболевания]) регулярно». Предлагались следующие варианты ответа: «да», «да, но иногда (по разным причинам) пропуская прием», «нет, допускал (по разным причинам) значительные перерывы в приеме лекарств».
Безопасность терапии. Врачам рекомендовалось учитывать все нежелательные явления (НЯ) — признаки, симптомы или заболевания, возникшие после начала приема оригинального триметазидина МВ. При регистрации НЯ врачи должны были указать наличие причинно-следственной связи НЯ с проводимым лечением (возможной, вероятной или несомненной), охарактеризовать тяжесть и определить исходы НЯ. Случаи госпитализации по экстренным показаниям вследствие боли, дискомфорта и/или стеснения в грудной клетке или ишемических изменений на ЭКГ не считались НЯ по причине их учета в качестве характеристики эффективности проводимого лечения.
Статистический анализ. Обработку полученных данных выполняли с помощью пакета программ SPSS 15.0 (SPSS Inc., США). Тип распределения значений количественных признаков определяли с учетом данных популяционных исследований, визуально (при построении гистограммы) и/или с применением критерия Колмогорова. При нормальном распределении количественных признаков их описание проводили с помощью среднего арифметического значения ± стандартное отклонение, при непараметрическом — с помощью медианы (25-й; 75-й процентили). Гипотезу о равенстве средних двух несвязанных выборок проверяли с помощью двухвыборочного t-критерия Стьюдента (при непараметрическом распределении данных — с помощью U-критерия Манна—Уитни) с поправкой при статистически значимом результате теста Levene на гомогенность дисперсий. Изменение числа приступов стенокардии в ходе лечения оценивали с помощью теста Фридмана. Сравнение частотных признаков в независимых выборках выполнено с помощью критерия Пирсона χ2, при числе наблюдений в одной из ячеек 4-польной таблицы — с помощью точного критерия Фишера. Различие парных частотных признаков (значения до—после) определяли с помощью критерия МакНемара. Кумулятивная частота клинических исходов, отнесенных к первичной конечной точке исследования, представлена в виде кривых Каплана—Мейера, их сравнение выполнено с помощью логрангового теста. Статистически значимыми считали различия сравниваемых переменных при р<0,05.
Результаты
Формирование целевой выборки. При проведении исследования врачами зафиксировано обращение на прием 870 больных со стабильной стенокардией (рис. 1).
Из их числа в течение последних 7 дней до включения в исследование ≥3 приступов стенокардии, потребовавших применения короткодействующих нитратов, отмечено у 623 (71,6%). Дженерик триметазидина принимали 393 (45,2%) пациента, из них не менее 30 дней до включения в исследование — 357. Итого, сразу двум указанным критериям включения соответствовали 285 (32,8%) из 870 больных. Оригинальный триметазидин МВ с начала исследования начали получать (взамен отмененного дженерика триметазидина) 197 больных, из них приверженность к приему препарата в течение 16 нед удалось отследить у 185.
Характеристика больных. Относительно высокая приверженность к приему оригинального триметазидина МВ (прием от 80 до 120% рекомендованного количества препарата) отмечена у 151 (81,6%) из 185 больных. В среднем пациенты с относительно высокой приверженностью приняли 99% (98; 104), с низкой приверженностью (<80%; n=34) — 67% (49; 76) от рекомендованного количества препарата. Характеристика больных с разной приверженностью к приему триметазидина МВ представлена в табл. 1. Группы были сопоставимы по возрасту и полу больных, а также основным клинико-анамнестическим и лабораторным показателям. Единственное выявленное различие — более высокая частота случаев ревматических болезней среди больных с низкой приверженностью к лечению.
Таблица 1. Характеристика больных со стенокардией с разной приверженностью к приему триметазидина МВ
Примечание. Данные представлены в виде абсолютного числа больных (%), если не указано другое. ФК — функциональный класс; АГ — артериальная гипертония; ХСН — хроническая сердечная недостаточность; ИМ/НС — инфаркт миокарда/нестабильная стенокардия; АКШ — аортокоронарное шунтирование; ТИА — транзиторная ишемическая атака; ААНК — атеросклероз артерий нижних конечностей; ХОБЛ — хроническая обструктивная болезнь легких; ХЗП — хроническое заболевание почек.
В течение 30 дней до включения в исследование в службу скорой помощи по причине болезни сердца обращались 11 (32%) больных с низкой и 53 (35%) — с относительно высокой приверженностью к лечению (р=0,761), находились на госпитальном лечении 3 (9%) и 14 (9%) пациентов соответственно (р=0,935).
По оценке врачей, регулярно принимали лекарства, назначенные для лечения сердечно-сосудистых заболеваний, 18 (56%) больных с низкой (по данным настоящего исследования) и 99 (66%) — с относительно высокой приверженностью, иногда пропускали прием препаратов — 11 (34%) и 43 (29%) пациента, допускали значительные перерывы в приеме лекарств — 3 (9%) и 7 (5%) пациентов, соответственно (р=0,420; df=2). У 4 больных (по 2 пациента в каждой группе) приверженность к ранее проводимому лечению врачами определена не была.
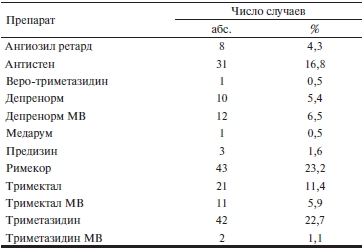
До начала исследования все больные получали дженерики триметазидина — всего 12 торговых наименований (табл. 2). Чаще всего больные принимали римекор и триметазидин, реже антистен и тримектал, остальные препараты с частотой около 5% и менее. Большинство больных — 150 (81,1%) – принимали триметазидин обычного высвобождения (таблетки по 20 мг). Различий групп больных с разной приверженностью по частоте использования до начала исследования короткодействующего и пролонгированного дженерика триметазидина не было (р=0,651).
Таблица 2. Дженерики триметазидина, использовавшиеся больными со стенокардией до начала исследования
Больные в сравниваемых группах с одинаковой частотой использовали антиангинальные препараты (β-адреноблокаторы, блокаторы кальциевых каналов, пролонгированные нитраты), а также другие лекарственные средства, рекомендованные для лечения больных с ИБС и артериальной гипертонией (блокаторы ренин-ангиотензин-альдостероновой системы и диуретики). Вместе с тем больные с относительно высокой приверженностью к приему триметазидина МВ чаще использовали в регулярной терапии антиагреганты и гиполипидемические средства (табл. 3).
Таблица 3. Терапия сердечно-сосудистого заболевания у больных с разной приверженностью к приему триметазидина МВ с начала и при завершении исследования
Примечание. АПФ — ангиотензинпревращающий фермент; БРА — блокаторы рецепторов ангиотензина; 1 — тиазидные, тиазидоподобные и/или петлевые диуретики; 2 — ацетилсалициловая кислота и/или клопидогрел; 3 — статины, фибраты и/или ингибиторы абсорбции холестерина.
Оценка эффективности лечения. Обращения за медицинской помощью по экстренным показаниям. Медиана длительности наблюдения больных, включенных в исследование, составила 120 (113; 123) дней (при сравнении групп с разной приверженностью к приему триметазидина МВ, р=0,129). В течение всего периода исследования первичная конечная точка (все случаи обращения за экстренной медицинской помощью по причине боли, дискомфорта, стеснения в грудной клетке и/или ишемических изменений на ЭКГ) зафиксирована у 7 (21%) больных с низкой и у 18 (12%) — с относительно высокой приверженностью к приему предуктала МВ (р=0,182; рис. 2).

При этом хотя бы раз были госпитализированы 2 (6%) и 4 (3%) пациента (р=0,304), обратились в службу скорой помощи 6 (18%) и 17 (11%) больных соответственно (р=0,308). Помимо стенокардии причинами экстренного обращения в службу скорой помощи были нарушения ритма у 2 (6%) больных с низкой и у 5 (3%) — с относительно высокой приверженностью (р=0,478), повышение артериального давления (АД) — у 3 (9%) и 19 (13%; р=0,541), другие «сердечные» причины — у 2 (1%) больных с относительно высокой приверженностью, другие «несердечные» причины — 3 (9%) и 4 (3%) больных соответственно (р=0,088). Всего в службу скорой помощи хотя бы раз за весь период исследования обратились 8 (24%) больных с низкой и 32 (21%) — с относительно высокой приверженностью к приему триметазидина МВ (р=0,765).
С частотой достижения первичной конечной точки не была связана и врачебная оценка приверженности больных к лечению, проводимому до начала настоящего исследования. По мнению врачей, у больных, регулярно принимавших лекарственные препараты, которые были назначены для лечения сердечно-сосудистых заболеваний, частота обращений за экстренной медицинской помощью составила 13% (15/117), у иногда пропускавших прием препаратов — 15% (8/54), у допускавших значительные перерывы в приеме лекарств — 20% (2/10) (р=0,793; df=2).
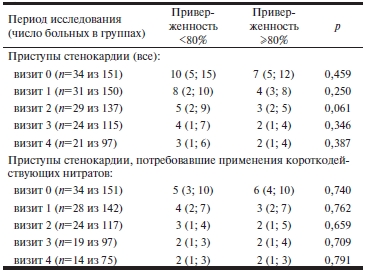
Антиангинальная эффективность лечения. Исходно как общая частота приступов стенокардии, так и частота приступов, потребовавших применения короткодействующих нитратов, в сравниваемых группах не различалась (табл. 4). В последующем снижение частоты приступов стенокардии отмечено у больных обеих групп (тест Фридмана: для обеих групп р<0,001). К концу исследования более 3 приступов стенокардии в неделю было отмечено у 9 (43%) из 21 больного с низкой и у 53 (55%) из 97* — с относительно высокой приверженностью (р=0,327). Полного купирования приступов стенокардии (ни одного приступа стенокардии в течение последних 7 дней исследования) удалось добиться только у 2 (10%) и 8 (8%) больных соответственно (р=1,000).
Таблица 4. Антиангинальная эффективность терапии больных со стенокардией с разной приверженностью к приему триметазидина МВ
Врачебная оценка эффективности лечения. Исходная врачебная оценка эффективности лечения больных со стенокардией напряжения в группах с разной приверженностью к приему оригинального триметазидина МВ не различалась (табл. 5). Эффективность лечения только одного (3%) и 2 (1%) больных в сравниваемых группах была признана отличной (оценки 9—10 баллов по 10-балльной шкале). Через 8 нед лечения зафиксировано статистически значимое различие врачебных оценок эффективности лечения больных с разной приверженностью к приему оригинального триметазидина МВ, сохранившееся до конца исследования. Анализ структуры врачебных оценок, данных на последнем визите (16-я неделя исследования), показал, что эффективность лечения больных с низкой приверженностью к приему оригинального триметазидина МВ чаще оценивалась в 7 баллов и менее (рис. 3). Такие оценки результатам лечения были даны 8 (30%) из 27 больных этой группы и 13 (9%) из 146 — в группе больных с относительно высокой приверженностью (р=0,002). Максимально высоко (10 баллов) эффективность лечения была оценена у 5 (19%) и 50 (34%) больных в сравниваемых группах соответственно (р=0,107).
Таблица 5. Врачебные оценки (в баллах) эффективности лечения больных со стенокардией с разной приверженностью к приему триметазидина МВ*
Примечание. * — для визита 0 представлена оценка эффективности лечения больных до включения в исследование, для визитов 1—4 — эффективность лечения за предыдущий период.

Контроль гемодинамических параметров. При включении в исследование уровни АД и частота сердечных сокращений (ЧСС) у больных в сравниваемых группах не различались (табл. 6). Уровень АД <140/90 мм рт.ст. был отмечен у 9 (26%) больных с низкой и у 20 (13%) — с относительно высокой приверженностью к приему триметазидина МВ (р=0,055), ЧСС <70 уд/мин — у 8 (24%) и 53 (35%) больных соответственно (р=0,195). В ходе исследования различий сравниваемых групп в уровне АД не отмечено. Контроль АД (<140/90 мм рт.ст.) на последнем визите зафиксирован у 17 (61%) больных с низкой и у 112 (76%) — с относительно высокой приверженностью (р=0,101). В период с первого по третий визиты (4—12-я недели исследования) у больных с относительно высокой приверженностью к приему оригинального триметазидина МВ было достигнуто большее снижение ЧСС, чем у больных с низкой приверженностью к приему препарата. Однако к концу исследования эти различия не определялись. При этом ЧСС <70 уд/мин была определена у 17 (61%) и 103 (70%) пациентов в сравниваемых группах соответственно (р=0,355).
Таблица 6. Динамика значений АД и ЧСС у больных со стенокардией с разной приверженностью к приему триметазидина МВ
Примечание. АД — артериальное давление; ЧСС — частота сердечных сокращений; САД — систолическое АД; ДАД — диастолическое АД.
Терапия при завершении исследования. Медикаментозное лечение больных в ходе исследования практически не изменилось (см. табл. 3). Исключением явилось снижение (в общей группе с 51 до 36%; p<0,001) частоты использования в регулярной терапии пролонгированных нитратов — препараты этой группы были отменены у 29 (31%) из 95 больных, получавших их в начале исследования. Больные с относительно высокой приверженностью к приему оригинального триметазидина МВ, как и в начале исследования, чаще использовали в лечении антиагреганты и гиполипидемические лекарственные средства.
Безопасность лечения. В течение всего периода наблюдения НЯ были зафиксированы врачами у 4 (2,2%) из 185 больных, у одного (2,9%) в группе больных с низкой и у 3 (2,0%) — с относительно высокой приверженностью к приему оригинального триметазидина МВ (р=0,559).
Обсуждение
Все больные, включенные в настоящее исследование, по меньшей мере, в течение месяца до его начала получали дженерик триметазидина, большинство — триметазидин обычного высвобождения (по 20 мг 3 раза в сутки). Однако при этом у больных сохранялась высокая частота приступов стенокардии (в среднем 5—6 в неделю), обусловливавших необходимость использования короткодействующих нитратов. Отчасти это могло быть связано с невысокой, по мнению врачей, приверженностью более 1/3 больных к ранее проводимому лечению. Кроме того, многие пациенты не получали рекомендованные антиангинальные препараты. Для сравнения в исследовании COURAGE оптимальное медикаментозное лечение больных со стабильной формой ИБС в 89% случаев включало β-адреноблокаторы (83% в нашем исследовании), блокаторы кальциевых каналов принимали 43% больных (17% в нашем исследовании), пролонгированные нитраты — 72% (51% в нашем исследовании) [9]. Именно такая тактика в исследовании COURAGE в комплексе с немедикаментозными мерами позволила добиться купирования загрудинной боли или предупредить ее возникновение к концу 3-го месяца лечения у 42% больных [10].
В нашем исследовании для достижения контроля над симптомами заболевания врачами было принято решение о замене дженерика триметазидина на оригинальный препарат (предуктал МВ). Это позволило добиться, по данным 16-недельного наблюдения, существенного снижения частоты приступов стенокардии (в среднем с 7—10 до 2—3 в неделю), в том числе приступов, при которых требовалось применение короткодействующих нитратов (с 5—6 до 2 в неделю). Вместе с тем к концу исследования приступы стенокардии полностью прекратились менее чем у 10% больных, что указывает на необходимость продолжения применения оригинального триметазидина МВ. Не вызывает сомнений также необходимость увеличения числа больных, получающих β-адреноблокаторы (с титрацией доз до максимально переносимых), а также (сравнивая с результатами исследования COURAGE [9]) блокаторы кальциевых каналов и пролонгированные нитраты. Важно отметить, что в ходе настоящего исследования не отмечено изменение суммарной частоты назначения β-адреноблокаторов и блокаторов кальциевых каналов. Более того, у 1/3 больных были отменены пролонгированные нитраты, т. е. по сути они были заменены оригинальным триметазидином МВ. Возможно, что при отмене пролонгированных нитратов врачи основывались на известных данных о большей антиангинальной эффективности предуктала МВ, подтвержденной в отечественном исследовании ПАРАЛЛЕЛЬ [11]. Однако следует учесть, что механизмы действия нитратов и препаратов с метаболическим эффектом различны, а значит, препараты этих классов при необходимости могут назначаться сочетанно.
Не исключено, что и дозы антиангинальных препаратов, в частности, β-адреноблокаторов, у значительного числа больных, включенных в настоящее исследование, не соответствовали рекомендованным. На это указывают результаты двух последовательно проведенных российских исследований КОНТРОЛЬ и КОНТРОЛЬ-2 [12, 13]. И хотя нами не были проанализированы данные о дозировании антиангинальных препаратов, на протяжении с 1-го по 3-й месяц исследования в группе с относительно высокой приверженностью к приему оригинального триметазидина МВ отмечены более низкие значения ЧСС, что косвенно указывает на применение этими больными более высоких доз β-адреноблокаторов. Сам триметазидин, как известно, является гемодинамически нейтральным лекарственным средством и не влияет на такие параметры, как АД и ЧСС [14].
Необходимость более тщательного контроля над приступами стенокардии продиктована связью частоты приступов с прогнозом у больных со стабильной ИБС. Так, по данным исследования ACTION, приступы стенокардии с частотой ≥1 в неделю ассоциированы с увеличением 5-летнего риска наступления смерти на 27%, развития ИМ — на 21% [7]. В этой связи можно сделать вывод, что приступы загрудинной боли могут отражать степень контроля течения стабильной стенокардии и могут быть использованы в качестве суррогатного маркера эффективности лечения. В проведенном нами исследовании наряду со снижением частоты приступов стенокардии на фоне лечения, включавшего оригинальный триметазидин МВ, отмечено уменьшение числа обращений в службу скорой помощи по причине болезни сердца и/или высокого АД (с 32—35% в предшествующие исследованию 30 дней до 11—18% в течение последующих 120 дней), а также числа госпитализаций (с 9 до 3—6% соответственно). Вместе с тем нами не зафиксировано дополнительное снижение частоты обращений за экстренной медицинской помощью, равно как и увеличения числа больных, у которых удалось добиться полного прекращения приступов стенокардии, в связи с относительно высокой приверженностью к приему оригинального триметазидина МВ. В числе причин этого можно выделить следующие. Во-первых, объем проанализированной выборки был недостаточен для выявления различий по частоте наступления первичной конечной точки исследования (21 и 12% в группах с низкой и относительно высокой приверженностью к приему триметазидина МВ). Расчеты показали, что для статистического подтверждения (при α=0,05; β=0,20) обнаруженных различий при сохранении пропорции больных с низкой/высокой приверженностью 1:5 потребовалось бы включить в исследование около 900 пациентов. Во-вторых, следует указать на недостаточную продолжительность исследования. Визуальный анализ кривых выживаемости (см. рис. 2) позволяет предположить, что связь относительно низкой приверженности с высоким риском обращения за экстренной медицинской помощью отмечается только после 2-го месяца лечения. В-третьих, не исключено, что преимущество высокой приверженности к лечению, в частности, к приему оригинального триметазидина МВ, может быть подтверждено только при сравнении с результатами лечения в группе больных с очень низкой приверженностью (использование ≤25% от рекомендованного количества). По крайней мере такой результат продемонстрирован на примере статинов [15]. В нашем исследовании к этой группе больных можно было бы отнести только одного пациента (не принимал триметазидин МВ на протяжении всего исследования).
При замене дженерика триметазидина оригинальным препаратом в рамках настоящего исследования высокая приверженность к приему последнего зафиксирована более чем у 80% больных. В исследовании R. Gupta и соавт., в котором изучалась эффективность замены оригинального триметазидина обычного высвобождения оригинальным триметазидином МВ, приверженность к приему последнего была еще выше (98%) [16]. На этом фоне (при неизменной базовой терапии, в том числе доз препаратов, что являлось условием протокола исследования) по истечении 12 нед было отмечено снижение частоты приступов стенокардии на 4 в сравнении с исходным значением, числа принимаемых таблеток нитроглицерина — на 3,6. Причем наибольший эффект (снижение частоты приступов на 9, таблеток нитроглицерина — на 6) зафиксирован у больных, получавших в начале исследования одновременно 4 антиангинальных препарата (β-адреноблокатор, блокаторы кальциевых каналов, пролонгированный нитрат и никорандил). Безопасность замены триметазидина обычного высвобождения оригинальным триметазидином МВ не вызывала сомнений: частота НЯ (главным образом, головокружение и сердцебиение) составила 4,1% [16].
Заключение
Использование больными с высокой частотой приступов стенокардии в течение 16 нед оригинального триметазидина МВ (предуктала МВ) вместо дженерика триметазидина снижает частоту (риск) экстренных обращений за медицинской помощью вследствие боли, дискомфорта и/или стеснения в грудной клетке или ишемических изменений на электрокардиограмме, а также позволяет добиться существенного антиангинального эффекта. Вместе с тем приверженность больных к приему предуктала МВ в среднем на 1/3 ниже от рекомендованного количества препарата не влияет на риск обращений за медицинской помощью по экстренным показаниям.



