Фибрилляция предсердий (ФП) — наиболее распространенная устойчивая аритмия, являющаяся одной из основных причин инсульта у пожилых людей [1]. В европейских [2] и американских [3] Рекомендациях по лечению ФП, американских Рекомендациях по первичной и вторичной профилактике инсульта [4, 5] варфарин предлагается в качестве средства предупреждения инсульта у пациентов старческого возраста с ФП при надлежащем контроле. Однако из-за трудностей применения варфарин часто не назначается больным с ФП, а многие пациенты, принимающие этот препарат, не достигают адекватной антикоагуляции. Вопрос о широком использовании других антитромботических средств, более эффективных, чем ацетилсалициловая кислота, и более безопасных или проще контролируемых, чем варфарин, остается открытым [6].
Новые пероральные антикоагулянты (НПОАК), включающие прямой ингибитор тромбина дабигатран и ингибиторы Ха фактора ривароксабан и апиксабан, одобрены к применению в большинстве стран и в настоящее время доступны к клиническому использованию в США, Европе и России. Обеспечивая лучшую эффективность, безопасность и удобство лечения по сравнению с антагонистом витамина К, НПОАК являются более предпочтительными для большинства пациентов с неклапанной ФП, поскольку не требуют регулярного мониторинга коагуляции, имеют широкое «терапевтическое окно», меньше взаимодействуют с пищей или другими лекарственными средствами [7]. В нескольких крупных рандомизированных клинических исследованиях показаны не меньшие, чем у варфарина, эффективность НПОАК в профилактике инсульта и системной эмболии и выраженное снижение интракраниальных кровоизлияний у больных с ФП, что позволяет рассматривать их в качестве альтернативы антагонистам витамина К [8—10]. Однако в настоящее время вопрос о применении НПОАК у геронтологических больных с ФП остается малоизученным.
Целью исследования явилось сравнение эффективности и безопасности варфарина, апиксабана, дабигатрана и ривароксабана при профилактике тромбоэмболий у пациентов пожилого возраста с неклапанной ФП.
Материал и методы
Обследованы 280 пациентов (163 мужчины и 117 женщин) в возрасте от 65 до 80 лет с неклапанной ФП, которых рандомизировали в 4 группы. В 1-ю группу вошли 70 больных, которым назначали варфарин в дозе, обеспечивавшей международное нормализованное отношение (МНО) в пределах от 2,0 до 3,0, 2-ю группу составил 71 пациент, получавший дабигатран в дозе 110 мг 2 раза в сутки. В 3-й и 4-й группах 69 и 70 больных получали ривароксабан в дозе 20 мг/сут и апиксабан в дозе 5 мг 2 раза в сутки соответственно.
Критериями включения в исследование служили ФП, доказанная электрокардиографически, и минимум один из факторов высокого риска развития сосудистых осложнений: возраст 75 лет и старше; артериальная гипертензия, требующая медикаментозного лечения; инсульт или транзиторная ишемическая атака в анамнезе; перенесенная периферическая эмболия; сердечная недостаточность II функционального класса и выше по классификации NYHA; возраст от 65 до 74 лет в сочетании с сахарным диабетом или установленной ишемической болезнью сердца. Исключали пациентов с противопоказаниями к назначению исследовавшихся препаратов; перенесших геморрагический инсульт; с клиренсом креатинина менее 30 мл/мин; с выраженной тромбоцитопенией (менее 50×109/л); с активным поражением печени или уровнем трансаминаз, более чем в 2 раза превышающим верхнюю границу нормы; имеющих протезированные клапаны сердца либо митральный стеноз; лиц с эндоскопически подтвержденной язвенной болезнью за последний год, варикозно-расширенными венами пищевода; перенесших хирургическую операцию за последние 3 мес.
В течение 2 лет контролируемой терапии регистрировали случаи тромбоэмболических (ишемический инсульт или транзиторная ишемическая атака) и геморрагических (малое кровотечение, большое кровотечение, потребовавшее переливания более 2 доз эритроцитов или цельной крови, применения вазопрессоров или хирургического вмешательства, а также приведшее к внутриглазному кровоизлиянию, подтвержденному при консультации офтальмолога, к внутричерепной геморрагии, перикардиальному кровотечению или гемартрозу, не связанному с травмой, верифицированными данными компьютерной томографии) осложнений. К тяжелым геморрагиям относили также желудочно-кишечные кровотечения, подтвержденные при проведении фиброгастродуоденоскопии. Остальные геморрагии считали малыми. Все случаи инсультов рассматривались неврологами.
Риск развития инсульта рассчитывали по системе CHADS2 (застойная сердечная недостаточность — 1; артериальная гипертензия — 1; возраст 75 лет и старше — 1; сахарный диабет — 1; инсульт или транзиторная ишемическая атака в анамнезе — 2 балла). Функцию печени оценивали 1 раз в месяц. Оптимальная терапия варфарином предполагала достижение целевого МНО 2,5 с допустимыми пределами от 2,0 до 3,0.
Статистический анализ полученных данных проводили методами вариационной статистики с использованием программы SPSS 12.0. Нормальность распределения значений показателей установлена в результате ее проверки с применением теста Колмогорова—Смирнова. Это позволило проводить статистическую обработку материала с помощью параметрических методов. Все данные представлены в виде М±m. Достоверность различий показателей по количественным признакам определяли с использованием критерия t Стьюдента, по качественным признакам — по тесту χ2, признавая их статистически значимыми при р<0,05.
Результаты
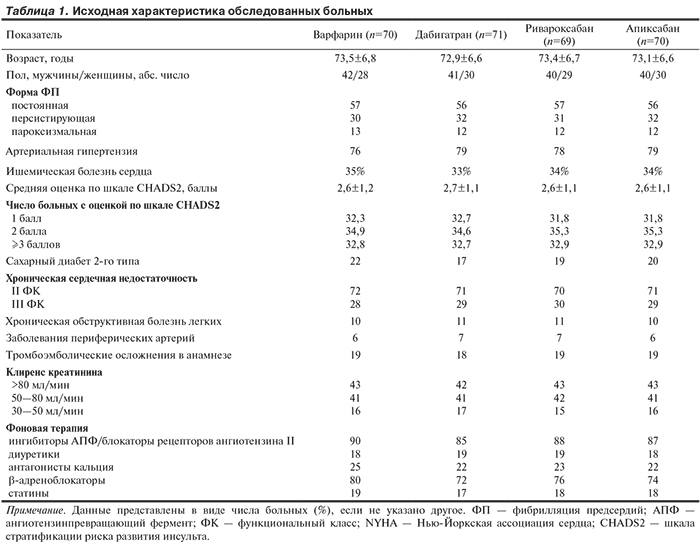
Характеристика больных, включенных в исследование, представлена в табл. 1. Группы пациентов, получавших различные варианты антикоагулянтной терапии (АКТ), оказались сопоставимыми по ряду демографических и клинических показателей.
Применение дабигатрана, ривароксабана и апиксабана сопровождалось тенденцией к снижению суммарной частоты развития больших угрожающих жизни кровотечений по сравнению с терапией варфарином (p=0,081, p=0,312 и p=0,166 соответственно; табл. 2). Обращает внимание более высокая частота внутричерепных кровоизлияний в группе варфарина по сравнению с группами дабигатрана (p<0,05), ривароксабана (p=0,150) и апиксабана (p<0,05).
Как следует из данных, приведенных в табл. 3, частота развития тромбоэмболических осложнений в группах пациентов, получавших различные антикоагулянтные препараты, существенно не различалась (р>0,05). Дабигатран в дозе 110 мг 2 раза в сутки, апиксабан в дозе 5 мг 2 раза в сутки и ривароксабан в дозе 20 мг/сут оказались не менее эффективными, чем непрямой антикоагулянт варфарин, в предупреждении ишемического нарушения мозгового кровообращения. Статистически значимое снижение риска угрожающих жизни внутричерепных кровотечений при лечении НПОАК по сравнению с варфарином не обеспечивало снижения смертности от сердечно-сосудистых заболеваний и от всех причин (р>0,05).
Обсуждение
Профилактика нарушения мозгового кровообращения является важнейшей составляющей в лечении больных с ФП. Пациенты с низким риском развития инсульта (набравшие 0 баллов по шкале CHA2DS2-VASc мужчины и 1 балл женщины) не нуждаются в антитромботической терапии. Больным, набравшим 2 балла и более (мужчинам 1 балл), рекомендуется лечение пероральными антикоагулянтами в отсутствие противопоказаний к их применению [2]. Согласно современным представлениям, эффективная профилактика инсульта подразумевает назначение антагонистов витамина К (например, варфарина) или одного из НПОАК [11]. При использовании варфарина рекомендуемый терапевтический диапазон МНО от 2,0 до 3,0 должен обеспечиваться более чем 70% времени. Низкие значения временно'го терапевтического диапазона (<60%) связаны с высоким риском развития тромбоэмболических или геморрагических осложнений [12, 13]. S. Apostolakis и соавт. [14] предложили шкалу SAMe-TT2R2 для выявления пациентов с высокой потенциальной эффективностью терапии варфарином (набравших 0—1 балл и находящихся во временно'м терапевтическом диапазоне ≥70%). НПОАК, вероятно, предпочтительнее варфарина для большинства больных, набравших ≥2 баллов.
Несмотря на то что антикоагулянты нашли широкое применение для профилактики инсульта, использование их у геронтологических больных остается ограниченным из-за опасения геморрагических осложнений. Пожилой возраст одновременно является фактором риска развития тромбоэмболических и геморрагических осложнений, а также компонентом нескольких схем стратификации риска у лиц с ФП: CHADS2, CHA2DS2-VASс, HAS-BLED, ATRIA и HEMORR2HAGES. В большинстве исследований АКТ авторы указывают на более высокий риск возникновения кровотечений у пожилых больных по сравнению с таковым в группе более молодого возраста. D. Poli и соавт. [15] выявили увеличение количества геморрагических осложнений при АКТ у больных с ФП в возрасте 80 лет и старше по сравнению с группой в возрасте моложе 80 лет (1,9 против 0,9 случая на 100 пациентов в год; р=0,004). При этом риск развития кровотечений у этих больных увеличивался в случае перенесенного ранее ишемического инсульта. Подобные данные получены в работе M. Hylek и соавт. [16], в которой сравнивалось количество геморрагических осложнений при лечении варфарином у геронтологических больных с ФП в возрасте моложе 80 лет и старше 80 лет. В этом исследовании тяжелые кровотечения чаще регистрировались в течение первых 90 дней АКТ у лиц старше 80 лет, а также при МНО более 4,0. В течение первого года наблюдения 26% участников старшей возрастной группы прекращали прием варфарина вследствие ухудшения показателей гемостазиологического контроля. Число массивных кровотечений и случаев прекращения приема антикоагулянта оказалось больше в группе пациентов с оценкой шкале по CHADS2 ≥3 баллов. В то же время результаты Бирмингемского исследования BAFTA не только подтвердили превосходство варфарина перед ацетилсалициловой кислотой по эффективности, но и продемонстрировали сопоставимый риск развития тяжелых кровотечений даже у пациентов старше 85 лет [17].
НПОАК имеют механизмы действия и свойства, отличающиеся от таковых у варфарина, оказывают более предсказуемый, быстрый и выраженный эффект. В исследовании RE-LY (n=18 113) применение дабигатрана в дозе 150 мг 2 раза в день достоверно снижало риск развития как ишемического (относительный риск — ОР 0,76; р=0,03), так и геморрагического (ОР 0,26; р<0,001) инсульта по сравнению с варфарином. Частота развития больших кровотечений составляла 3,36% в год в группе варфарина, 2,71% — в группе дабигатрана 110 мг (ОР против варфарина 0,80; р=0,003) и 3,11% — в группе дабигатрана 150 мг (ОР против варфарина 0,93; р=0,31) [8].
Основной целью исследования ROCKET-AF явилось установление не меньшей, чем у варфарина, эффективности ривароксабана у 14 264 пациентов с ФП. Частота развития инсульта и системной эмболии составляла 1,7 и 2,2% в год соответственно (р<0,001). Суммарная частота тяжелых кровотечений оказалась сопоставимой при лечении обоими способами, а статистически значимое снижение риска внутричерепных и смертельных кровотечений в группе ривароксабана не обеспечивало снижения общей смертности [9].

В рандомизированном двойном слепом исследовании ARISTOTLE у 18 201 больного с ФП сопоставлялись апиксабан в дозе 5 мг (2,5 мг при возрасте старше 80 лет, массе тела менее 60 кг или уровне креатинина в плазме 133 мкмоль/л и более) 2 раза в день и варфарин (целевое МНО от 2,0 до 3,0). Инсульт или системная эмболия реже регистрировались в группе апиксабана (1,27% в год) по сравнению с таковой в группе варфарина (1,6% в год; р=0,01). У получавших новый антикоагулянт частота развития кровотечений и общая смертность оказались ниже, чем при приеме антагониста витамина К (2,13 против 3,09% в год; р<0,001 и 3,52 против 3,94%; р=0,047 соответственно) [10].
В исследовании AVERROES (n=5599) [18] при противопоказаниях к лечению варфарином назначение больным с ФП апиксабана по сравнению с монотерапией ацетилсалициловой кислотой снижало риск развития инсульта или системной эмболии на 55% (p<0,001) без значительного увеличения риска массивных кровотечений.
В нашей работе частота развития тромбоэмболических осложнений оказалась сопоставимой при всех 4 вариантах лечения. Применение любого НПОАК по сравнению с варфарином сопровождалось снижением количества геморрагических осложнений и внутричерепного кровоизлияния. Частота желудочно-кишечного кровотечения существенно не различалась при 4 вариантах АКТ. Не удалось выявить достоверных различий по частоте развития инсульта или системной эмболии, а также больших кровотечений при лечении варфарином, дабигатраном, ривароксабаном или апиксабаном. Полученные результаты можно отчасти объяснить низкой статистической мощностью исследования.
Применяя дабигатран в дозе 110 мг 2 раза в день, мы не получили фактов, поддерживающих обеспокоенность ряда исследователей по поводу повышенного риска развития инфаркта миокарда (ИМ) у больных, принимавших этот НПОАК J. Douxfils и соавт. [19], основываясь на результатах мета-анализа 10 исследований, сообщили об увеличении риска развития ИМ у больных, получавших дабигатран в дозе 150 мг, и о тенденции к увеличению этого риска при дозе 110 мг (р=0,057). При сравнении с варфарином риск развития ИМ у таких больных возрастал на 38%, а по сравнению с принимавшими плацебо — на 70%. Несмотря на это, сердечно-сосудистая смертность при приеме дабигатрана в дозе 150 мг 2 раза в сутки оказалась значительно ниже, чем при лечении варфарином. В нашем исследовании частота развития ИМ оказалась сопоставимой при всех 4 вариантах лечения. Это не противоречит данным T.B. Larsen и соавт. [20], показавшим, что у пациентов, принимавших дабагатран в дозах 110 и 150 мг 2 раза в сутки, по сравнению с получавшими варфарин риск развития ИМ оказался значительно ниже (на 70 и 60% соответственно).
Сомнения в безопасности применения дабигатрана пациентами с ФП в широкой клинической практике не подтвердились в анализе FDА США с использованием базы данных Mini-Sentinel. Частота кровотечения из желудочно-кишечного тракта и внутричерепного кровоизлияния у пациентов, начавших лечение дабигатраном, была соответственно в 1,6—2,2 и 2,1—3,0 раза ниже, чем у пациентов, начавших терапию варфарином [21]. По данным R. Berger и соавт. [22], кровотечения, вызванные дабигатраном, имели более благоприятное клиническое течение, ассоциировались с более короткой продолжительностью пребывания в стационаре по сравнению с кровотечениями, индуцированными варфарином. В нашем исследовании лечение прямым ингибитором тромбина сопровождалось диспепсическими явлениями, которые удавалось нивелировать приемом препарата во время еды.
При терапии НПОАК не требуется постоянное определение МНО, однако необходимо проводить регулярный мониторинг функции почек, что особенно важно при использовании дабигатрана. Очевидно, что назначение дабигатрана, ривароксабана или апиксабана должно сопровождаться высокой приверженностью пациентов к лечению. По мнению M.W. Wurster [23], одним из преимуществ варфарина является длительный период полувыведения. Поэтому пропуск даже нескольких приемов препарата в неделю не приведет к опасным изменениям показателей МНО. Поскольку НПОАК имеют короткий период полувыведения, пропуск одной или двух доз препарата может осложниться тромбообразованием с последующей эмболией.
Таким образом, варфарин остается антикоагулянтом выбора, но возможной альтернативой ему у геронтологических больных с неклапанной ФП могут служить дабигатран, ривароксабан или апиксабан. НПОАК не дублируют недостатки непрямого антикоагулянта, обеспечивая равную или более высокую профилактическую эффективность в отношении тромбоэмболий, снижая при этом количество внутримозговых геморрагий. В условиях отсутствия данных прямых сравнительных исследований выбор подходящего НПОАК может определяться индивидуальными особенностями пациента [24, 25]. Апиксабан представляется предпочтительным при высоком риске кровотечения, в том числе из желудочно-кишечного тракта. Ривароксабан удовлетворяет желанию больного принимать препарат 1 раз в сутки. Дабигатран в дозе 150 мг 2 раза в сутки рассматривается в качестве наиболее эффективной терапии для предупреждения ишемического инсульта [2], но уступает варфарину в безопасности (риск развития желудочно-кишечного кровотечения и, вероятно, ИМ). Наш первый опыт в целом демонстрирует сходство результатов лечения пациентов в возрасте 65 лет и старше с неклапанной ФП и данных крупных рандомизированных исследований, сопоставлявших НПОАК с варфарином.
Выводы
- У больных с фибрилляцией предсердий в возрасте 65 лет и старше применение варфарина, дабигатрана, ривароксабана или апиксабана сопровождается сходной частотой развития инсульта и системной эмболии.
- Назначение дабигатрана в дозе 110 мг 2 раза в сутки, ривароксабана в дозе 20 мг/сут или апиксабана в дозе 5 мг 2 раза в сутки у лиц пожилого и старческого возраста с неклапанной фибрилляцией предсердий снижает риск развития внутричерепных геморрагических осложнений по сравнению с терапией варфарином.



