ВВЕДЕНИЕ
Хроническая сердечная недостаточность (ХСН) характеризуется высокой встречаемостью в мировой популяции и сложностью верификации диагноза, особенно у лиц старшего возраста. Глобальная распространенность ХСН составляет 1–3%, заболеваемость варьирует в пределах 1–20 случаев на 1000 человеко-лет [1]. Истинная распространенность этого заболевания предположительно выше, поскольку проводимые исследования включают только подтвержденные случаи сердечной недостаточности.
Средняя частота госпитализаций при ХСН достигает 2671 (1771; 4317) случай на миллион человек в год [2]. Уровень летальности у пациентов с ХСН в течение 30 дней, 1 года, 3 лет и 5 лет находится в пределах 2–3, 15–30, 30–50 и 50–75% соответственно, при этом у пациентов отмечается снижение сердечно-сосудистой смертности и рост смерности от иных причин, к наиболее значимым из которых относятся онкологические заболевания [1, 3].
Неблагоприятная эпидемиологическая обстановка, обусловленная COVID-19, зачастую ограничивает доступ в учреждения первичного звена здравоохранения и определяет невозможность полного клинико-лабораторного обследования пациентов с ХСН и другими кардиоваскулярными заболеваниями, особенно старшего возраста. Это диктует необходимость поиска и использования маркеров декомпенсации клинического состояния, обладающих низкой стоимостью и высокой воспроизводимостью в амбулаторных условиях.
В последние годы появляются работы, в которых в качестве маркеров декомпенсации сердечно-сосудистых заболеваний, включая ХСН, рассматриваются бендопноэ и индекс глобальной функции левого желудочка (ИГФ ЛЖ).
Бендопноэ – это одышка при наклоне туловища вперед, возникающая в течение первых 30 с и связанная с повышенным риском неблагоприятных исходов у амбулаторных пациентов с ХСН [4].
ИГФ ЛЖ – эхокардиографический маркер, включающий структурные и функциональные характеристики ЛЖ с учетом компенсаторных изменений объема и массы миокарда ЛЖ [5].
На сегодняшний день число работ, посвященных изучению ИГФ ЛЖ и бендопноэ у пациентов с ХСН старшего возраста, ограниченно, что и послужило основанием для проведения настоящего исследования.
Цель исследования – оценка взаимосвязи и прогностической ценности ИГФ ЛЖ и бендопноэ у пациентов с ХСН в возрасте 60 лет и старше, наблюдающихся в амбулаторно-поликлинических условиях.
МАТЕРИАЛ И МЕТОДЫ
Проведено открытое наблюдательное исследование.
Критерии включения: амбулаторные пациенты пожилого и старческого возраста с ишемической болезнью сердца (ИБС) и/или артериальной гипертонией (АГ) с ХСН II–IV функционального класса (ФК) по классификации Нью-Йоркской ассоциации сердца (NYHA); стабильная медикаментозная терапия ХСН и отсутствие госпитализаций по причине декомпенсации ХСН в течение 1 мес до включения в исследование; оптимальная визуализация сердца при эхокардиографическом исследовании (ЭхоКГ).
Критерии исключения: неблагоприятные сердечно-сосудистые события в течение 3 мес до включения в исследование – инфаркт миокарда (ИМ), острое нарушение мозгового кровообращения; гемодинамически значимые поражения клапанного аппарата сердца; гипертрофическая кардиомиопатия; выраженные нарушения функции почек (терминальная почечная недостаточность) и печени (цирроз печени класс C по Чайлд–Пью).
Исследование было одобрено Этическим комитетом ФГАОУ ВО «РНИМУ им. Н.И. Пирогова» Минздрава России.
Включение пациентов в исследование выполнялось в ГБУЗ «Диагностический клинический центр № 1 Департамента здравоохранения г. Москвы». В представленный ниже фрагмент исследования вошли 55 пациентов: 23 (42%) мужчины и 32 (58%) женщины в возрасте от 60 до 88 лет (75±7 лет).
Причиной ХСН у 35 (64%) пациентов была ИБС, у 20 (36 %) – АГ. У 35 (63,6 %) участников имела место ХСН II ФК, у 18 (32,7 %) – III ФК, у 2 (3,6%) –IV ФК. Хронической болезнью почек страдали 33 (60,0%), фибрилляцией предсердий – 23 (41,8%), сахарным диабетом – у 17 (30,9%), аневризмой ЛЖ – 9 (16,4%) пациентов. Длительность периода наблюдения составила 36 (24; 36) мес.
На момент включения после подписания информированного согласия на участие в исследовании у всех пациентов проводилась оценка жалоб, анамнеза, тяжести клинического состояния при физикальном осмотре. Верификация ХСН осуществлялась в соответствии со шкалами и алгоритмами, предложенными Российским кардиологическим обществом [6]. В качестве конечного события рассматривали летальный исход.
ЭхоКГ проводилась в двухмерном (В-режиме) и допплеровских режимах (импульсно-волновом и постоянно-волновом) на аппарате GE Vivid-3 в соответствии с общепринятыми рекомендациями [7, 8]. ИГФ ЛЖ рассчитывался как отношение ударного объема ЛЖ (УО ЛЖ) к глобальному объему ЛЖ (ГО ЛЖ), выраженный в процентах (%): ИГФ ЛЖ = (УО ЛЖ)/ (ГО ЛЖ) × 100.
ГО ЛЖ равняется сумме среднего объема полости ЛЖ и объема миокарда ЛЖ, где средний объем полости ЛЖ представлен полусуммой конечного диастолического объема (КДО) ЛЖ и конечного систолического объема (КСО) ЛЖ, а объем миокарда ЛЖ – отношением массы миокарда ЛЖ (ММЛЖ) к плотности ЛЖ (ПЛЖ), определяемой как 1,05 г/мл: ГО ЛЖ = 0,5 (КДО ЛЖ + КСО ЛЖ) + ММЛЖ/ПЛЖ.
На основании полученных данных рассчитывалась масса миокарда левого желудочка (ММЛЖ, г) по формуле: ММЛЖ = 0,8 × 1,04 × [(МЖП + ЗСЛЖ + КДР)3 – КДР3] + 0,6 (г). Индекс массы миокарда левого желудочка (ИММЛЖ, г/м2) определялся как соотношение ММЛЖ к площади поверхности тела, определяемой по формуле Дюбуа и Дюбуа [7].
При оценке симптома бендопноэ каждый пациент из положения сидя должен был наклониться вперед, коснуться лодыжек и удерживать такое положение тела в течение не менее 30 с. Контроль времени осуществлялся врачом исследователем. При возникновении одышки, головной боли или общего недомогания проведение пробы прекращалось. Положительным результатом считали возникновение одышки (бендопноэ) в течение первых 30 с.
Статистический анализ данных выполнялся с помощью программы IBM SPSS Statistics V23.0. Качественные переменные даны в виде частот и процентов; непрерывные количественные данные представлены в виде медианы (Me) и 25-го и 75-го перцентилей распределения значений показателя (межквартильный размах) в связи с несоответствием распределения условиям нормальности (p-значения критерия Шапиро–Уилка более 0,05). При сравнении количественных признаков между двумя независимыми выборками применялся непараметрический U-критерий Манна–Уитни, при сравнении качественных признаков проводился анализ таблиц сопряженности по критерию χ2 Пирсона с поправкой Йетса и точному критерию Фишера. Взаимосвязь между непрерывными показателями оценивалась через коэффициент ранговой корреляции Спирмена. Качественную оценку показателя тесноты связи проводили посредством шкалы Чеддока. Для оценки влияния признака использовался логистический регрессионный анализ с определением отношения шансов (ОШ) и 95% доверительного интервала (ДИ). При сравнении трех и более независимых величин осуществлялся дисперсионный анализ с применением критерия Краскела–Уоллиса. Апостериорные тесты с целью оценки статистически значимых различий между группами выполнялись с использованием U-критерия Манна–Уитни. Прогностическая значимость ИГФ ЛЖ оценивалась с помощью ROC-анализа. Различия считались статистически значимыми при значениях двустороннего p <0,05.
РЕЗУЛЬТАТЫ
Величина ИГФ ЛЖ у пациентов с ХСН в возрасте 60 лет и старше составила 20,6 (17,7; 22,5) %: при II ФК (n=35) – 21,5 (19,8; 22,8) %, III ФК (n=18) – 17,7 (16,2; 21,0) %. У 2 пациентов с IV ФК значения этого показателя равнялись 16,6 и 13,4%.
В зависимости от наличия или отсутствия бендопноэ пациенты были разделены на две группы: в основную вошли 25 пациентов с бендопноэ в возрасте 75 (66; 79) лет, в группу сравнения – 30 пациентов без бендопноэ в возрасте 76 (73,5; 79) лет (табл. 1).
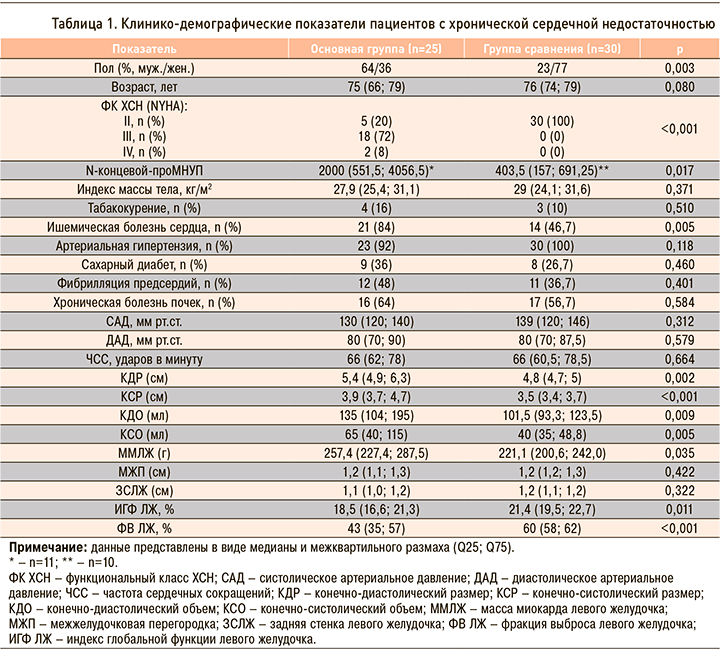
При проведении корреляционного анализа установлена связь ИГФ ЛЖ с бендопноэ (r=-0,35, p=0,010), ММЛЖ (r=-0,61, p <0,001), ФВ ЛЖ (r=0,58, p<0,001), КСО (r=-0,53, p <0,001), ФК ХСН (r=-0,52, p <0,001), N-концевым-проМНУП (r=-0,52, p=0,015), КДР (r=-0,48, p<0,001), КСР (r=-0,48, p <0,001), КДО (r=-0,38, p=0,004), ИМ в анамнезе (r=-0,28, p=0,040), а также связь бендопноэ с ФК ХСН (r=0,82, p <0,001), ФВ ЛЖ (r=- 0,57, p <0,001), N-концевым-проМНУП (r=0,54, p=0,012), КСР (r=0,51, p <0,001), КДР (r=0,41, p=0,002), КСО (r=0,39, p=0,004), КДО (r=0,36, p=0,008), ММЛЖ (r=0,29, p=0,033).
Бендопноэ наиболее вероятно у пациентов с ИГФ ЛЖ ≤20,5% и ниже (площадь под кривой 0,700±0,074; 95% ДИ: 0,556–0,844; р=0,011; чувствительность 64,0%, специфичность 63,3%; рис. 1) и с ФВ ЛЖ ≤57,5% и ниже (площадь под кривой 0,831±0,062; 95% ДИ: 0,709–0,952; р <0,001; чувствительность 80,0%, специфичность 80,0%; рис. 2). При значении ИГФ ЛЖ ≤20,5% бендопноэ было выявлено у 16 из 27 (59%), при величине более 20,5% – у 9 из 28 (32%) участников исследования (ОШ 3,07; 95% ДИ 1,02–9,26; р <0,05), при ФВ ЛЖ ≤57,5% – у 20 из 26 (77%), при ФВ более 57,5% – у 5 из 29 (17%) пациентов (ОШ 16,0; 95% ДИ: 4,25–60,31; р <0,05).
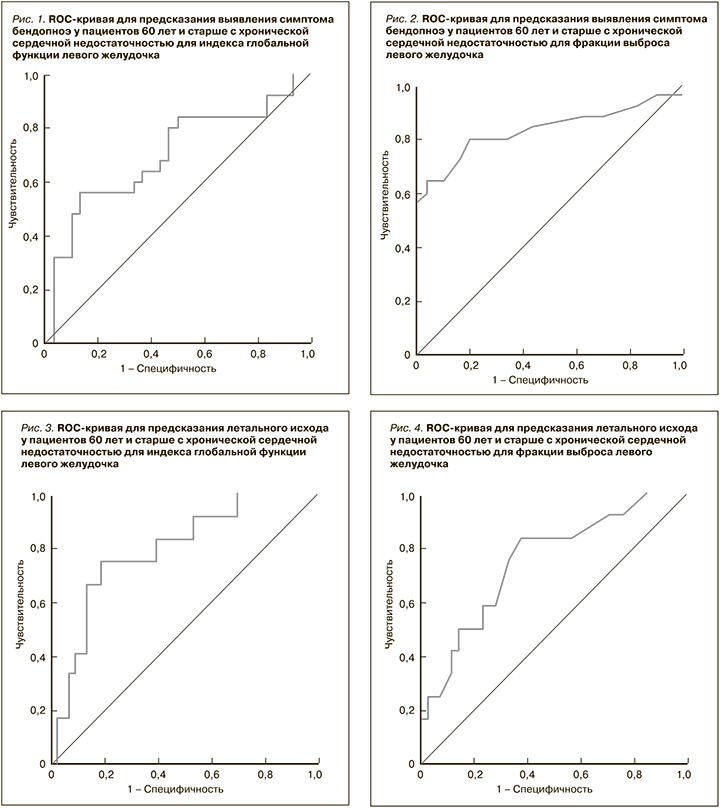
В данной когорте пациентов отрезное значение ИГФ ЛЖ для предсказания летальности составило ≤19,2% (площадь под кривой 0,791±0,072; 95% ДИ: 0,650–0,931; р=0,002; чувствительность 75,0%, специфичность 74,4%; рис. 3). Отмечена худшая выживаемость пациентов при ИГФ ЛЖ ≤19,2%: среди них умерли 9 из 20 (45,0%), тогда как при величине этого показателя более 19,2% – только 3 из 35 (8,6%) человек (ОШ 8,73; 95% ДИ: 2,00–38,16; р <0,05).
Отрезное значение ФВ ЛЖ для предсказания летальности составило ≤56,0% (площадь под кривой 0,752±0,079; 95% ДИ: 0,597–0,907; р=0,008; чувствительность 75,0%, специфичность 67,4%; рис. 4). Выявлена худшая выживаемость пациентов при ФВ ЛЖ ≤56,0%: среди них скончались 9 из 23 (39,1%), при значении этого показателя более 56,0% – 3 из 32 (9,4%) человек (ОШ 6,21; 95% ДИ 1,45–26,60; р <0,05).
Отмечена более высокая встречаемость одышки при наклоне корпуса вперед у пациентов с ИГФ ЛЖ ≤19,2%: в этом случае бендопноэ наблюдалось у 14 из 20 (70%) человек, при величине более 19,2% – у 11 из 35 (31%) больных (ОШ 5,09; 95% ДИ 1,54–16,79; р <0,05). При ФВ ЛЖ ≤56,0% бендопноэ имелось у 18 из 23 (70%), при значении более 56,0% – у 7 из 32 (31%) человек (ОШ 12,86; 95% ДИ: 3,51–47,07; р <0,05).
За период наблюдения умерли 11 из 25 (44,0%) пациентов с бендопноэ и 1 из 30 (3,3%) больных без бендопноэ (ОШ 8,73; 95% ДИ: 2,00–38,16; р <0,05).
Данными множественного регрессионного анализа была подтверждена связь бендопноэ и летального исхода у пациентов с ИГФ ЛЖ ≤19,2% (R2=0,446; чувствительность модели 88,4%, специфичность – 75%). При этом риск смерти у пациентов с ИГФ ЛЖ ≤19,2% был в 5,08 раз выше, чем у больных со значениями этого показателя более 19,2% (p=0,049), а у пациентов с бендопноэ – в 15,38 раз выше, чем у лиц без одышки при наклоне туловища вперед (p=0,015). Среди пациентов с бендопноэ и ИГФ ЛЖ ≤19,2% умерло 9 из 14 (64,3%) человек, в группе без бендопноэ и ИГФ ЛЖ ≤19,2% летальных исходов зарегистрировано не было (для когорты пациентов с бендопноэ относительный риск (ОР) составил 2,2; 95% ДИ: 1,15–4,20; р <0,05). Связь бендопноэ и летального исхода у пациентов с ФВ ЛЖ ≤56,0% оказалась менее выраженной (R2=0,373) по сравнению с ИГФ ЛЖ. При этом риск смерти у пациентов с бендопноэ был в 16,13 раз выше, чем у пациентов без одышки при наклоне туловища вперед (p=0,018), а ФВ ЛЖ не оказывала значимого влияния на смертность (p=0,439).
ОБСУЖДЕНИЕ
ФВ ЛЖ является основным эхокардиографическим маркером, значение которого определяет фенотип, тактику медикаментозного лечения и прогноз ХСН, и служит критерием включения в клинические исследования сердечной недостаточности [5, 9].
Стандартная эхокардиографическая оценка ФВ ЛЖ подвержена существенной вариабельности: вариативность результатов у одного исследователя составляет 8–21%, у разных исследователей – 6–13% [9]. Изменчивость результатов определения ФВ ЛЖ может быть обусловлена плохим качеством изображения, ошибками измерения при проведении исследования на фоне быстрого и/ или нерегулярного желудочкового ритма, тенденцией к округлению значений ФВ ЛЖ до целочисленных значений, оканчивающихся на 0 или 5, например 40 вместо 39 или 41% [9]. Ошибки при определении значений ФВ ЛЖ приводят к искажению оценки распространенности фенотипов ХСН и неправильной классификации пациентов при включении в клинические исследования [9]. При прогнозировании неблагоприятных сердечно-сосудистых событий, включающих декомпенсацию ХСН, ФВ ЛЖ не обладает достаточной чувствительностью и специфичностью, что обусловлено отсутствием чувствительности к изменениям массы ЛЖ: например, при концентрической гипертрофии ЛЖ на начальных стадиях гипертонической болезни ФВ ЛЖ остается неизменной, в то время как ИГФ ЛЖ значительно снижается [5]. Полученные нами результаты демонстрируют высокую прогностическую ценность ФВ ЛЖ в отношении летального исхода при его отрезном значении ≤56,0% с чувствительностью 75,0% и специфичностью 67,4%. Однако использование этого отрезного значения в клинической практике нецелесообразно, так как, согласно данным множественного регрессионного анализа, величина ФВ ЛЖ не оказывала значимого влияния на смертность (p=0,439).
Существующие работы отражают преимущественно прогностическую ценность ИГФ ЛЖ в отношении развития ХСН и сердечно-сосудистых заболеваний у лиц без патологии сердца [5, 10] и неблагоприятных сердечно-сосудистых событий у пациентов, перенесших ИМ [11–14]. В большинстве литературных источников расчет ИГФ ЛЖ осуществляется с использованием данных магнитно-резонансной томографии (МРТ) сердца. Количество работ, в которых ИГФ ЛЖ рассчитывался на основании результатов ЭхоКГ, ограниченно [10, 14, 15]. В доступной научной отечественной и зарубежной литературе анализ прогностической ценности ИГФ ЛЖ, оцениваемого с помощью ЭхоКГ, у пожилых пациентов с ХСН ограничен двумя работами [15, 16], а пороговые значения ИГФ ЛЖ в зависимости от наличия симптома бендопноэ не определены.
Полученные данные демонстрируют высокую связь бендопноэ по шкале Чеддока с тяжестью клинического состояния, т.е. с ФК ХСН (r=0,82, p <0,001), и заметную – с величиной ФВ ЛЖ (r=- 0,57, p <0,001), уровнем N-концевого-проМНУП (r=0,54, p=0,012) и эхокардиографическими параметрами. Также выявлено отсутствие зависимости бендопноэ от индекса массы тела (p=0,683), что согласуется с данными отечественных и зарубежных исследователей. Ранее было показано, что у пациентов с индексом массы тела (ИМТ) ≤30 кг/ м2 наличие симптома бендопноэ тесно ассоциировалось с тяжестью клинического состояния, но не зависело от самого ИМТ [17]. В исследовании Baeza-Trinidad R. et al. бендопноэ ассоциировалось с III–IV ФК NYHA, но не с ИМТ [18]. В систематическом обзоре Pranata R. et al. IV ФК NYHA чаще встречался у пациентов с бендопноэ (ОШ 7,58; 95% ДИ: 4,35–13,22; p <0,001) [19]. Установлена ассоциация бендопноэ с тяжестью клинического состояния по шкале оценки клинического состояния (р <0,001; ОШ 1,78; 95% ДИ: 1,29–2,38), КСР ЛЖ (р=0,004; ОШ 8,2; 95% ДИ: 1,9–34,1), КДО ЛЖ (р=0,012; ОШ 1,12; 95% ДИ: 1,03–1,2), КСО ЛЖ (р=0,010; ОШ 1,32; 95% ДИ: 1,07–1,64) и высокими уровнями -Nконцевого-проМНУП (р=0,055; ОШ 1,0; 95% ДИ: 1,0–1,002) [20]. Тесная взаимосвязь бендопноэ и повышенного уровня N- концевого-проМНУП (p <0,001) отмечена у пациентов с легочной артериальной гипертензией [21].
Большинство исследователей отмечает неблагоприятное влияние бендопноэ на частоту госпитализаций, обусловленных декомпенсацией ХСН, и на частоту летальных исходов [4, 18–20, 22].
Влияние бендопноэ на риск заболевания COVID-19 у пациентов старшего возраста с ХСН отражено в исследовании Д.О. Драгунова с соавт. В группе пациентов с бендопноэ риск заболевания COVID-19 (ОШ 5,8; 95% ДИ: 1,2–26,7; p=0,013), а также величина ФВ ЛЖ были выше по сравнению с контролем (53,74±10,61% и 45,8±13,77% соответственно; p=0,03). Исследователями отмечена тесная взаимосвязь наличия симптома бендопноэ и величины ФВ ЛЖ [23].
В доступной научной отечественной и зарубежной литературе работы, демонстрирующие взаимосвязь ИГФ ЛЖ и бендопноэ, не представлены. Полученные нами результаты позволяют рассматривать пациентов с ХСН при наличии у них бендопноэ и ИГФ ЛЖ ≤19,2% в качестве группы высокого риска, что требует интенсификации наблюдения и коррекции терапии для снижения риска смерти. Таким образом, целесообразно проводить расчет ИГФ ЛЖ и оценку наличия симптома бендопноэ как маркеров, отражающих тяжесть клинического состояния, высокую степень ремоделирования миокарда ЛЖ и неблагоприятный прогноз, у наблюдающихся в амбулаторных условиях пациентов с ХСН 60 лет и старше для своевременного выявления декомпенсации клинического состояния и принятия решения о необходимости интенсификации наблюдения и усиления терапии с целью предупреждения летального исхода.
ЗАКЛЮЧЕНИЕ
В проведенном исследовании бендопноэ было выявлено у 45% пациентов, а наибольшая его вероятность отмечалась при ИГФ ЛЖ ≤20,5%. Наличие бендопноэ при ИГФ ЛЖ ≤19,2% с высокой вероятностью может предсказать летальный исход в группе пожилых пациентов с ХСН. Подтвержденная связь ИГФ ЛЖ с бендопноэ, а последнего – с ФВ ЛЖ позволяет рассматривать ИГФ ЛЖ и бендопноэ как маркеры, отражающие тяжесть клинического состояния, высокую степень ремоделирования миокарда ЛЖ и неблагоприятный прогноз у пациентов старшего возраста с ХСН на амбулаторном этапе.
Ограничения исследования
Небольшое количество пациентов и наблюдение в амбулаторных условиях ограничивают экстраполяцию данных исследования на более широкую популяцию пациентов с ХСН.


