АКТУАЛЬНОСТЬ
Потеря аппетита и диарея являются очень распространенными симптомами при COVID-19. Также у пациентов могут возникать боль в животе, тошнота и рвота. Диарея и боль в животе относятся к основным гастроэнтерологическим симптомам, сопровождающим новую коронавирусную инфекцию, встречаясь в 37–55 и 25% случаев соответственно. Тошнота и рвота наблюдаются реже.
Поскольку потеря аппетита, диарея и боль в животе входят в круг частых жалоб пациентов с COVID-19, они могут рассматриваться среди характерных признаков этого заболевания. В некоторых случаях диарея может развиваться еще до появления респираторных симптомов и, более того, нередко выступает единственным симптомом COVID-19 [1–5].
Часто наблюдаемая дисфункция желудочно-кишечного тракта (ЖКТ), вплоть до развития синдрома кишечной недостаточности, вызванная системной воспалительной реакцией в ответ на вирусную инвазию, становится лимитирующим фактором адекватной нутритивной поддержки пациентов с вирусным заболеванием [6]. Наличие поражения и клинических проявлений со стороны ЖКТ усугубляет нутритивную недостаточность, в том числе за счет дисбиоза кишечника [7–9], что провоцирует дополнительные метаболические нарушения.
ПРИРОДА ГАСТРОЭНТЕРОЛОГИЧЕСКИХ РАССТРОЙСТВ И НАРУШЕНИЯ НУТРИТИВНОГО СТАТУСА ПРИ COVID-19
Течение и тяжесть COVID-19 во многом зависят от нутритивного статуса больного. Гипертермия, одышка, воспаление, ассоциированные с этим заболеванием, сопровождаются увеличением потребности организма в питательных веществах и энергии. В то же время из-за таких симптомов заболевания, как потеря запаха/вкуса, навязчивый кашель, одышка, усталость, а также вследствие психологических сложностей, связанных с восприятием течения болезни, у пациентов происходит снижение потребления макро- и микронутриентов [10–11]. Отрицательное влияние на показатели нутритивного статуса способна оказывать и проводимая медикаментозная терапия: она может вызывать изменение аппетита, что сопровождается нарушением потребления питательных веществ [6, 12–14].
Характер нутритивной поддержки больных с COVID-19 определяется патогенезом клинических проявлений и методами лечения этого заболевания. При коронавирусной инфекции наблюдаются прогрессирующие нарушения метаболизма, интоксикация и недостаточность питания, приводящие к формированию полиорганной недостаточности, которую следует рассматривать как наиболее тяжелую форму проявления системной воспалительной реакции [6, 10, 12, 15]. Основные метаболические признаки системной воспалительной реакции отражает синдром гиперметаболизма–гиперкатаболизма с комплексным нарушением обмена белков, липидов, углеводов, усиленным расходом углеводно-липидных резервов и тканевых белков. Нарушению всасывания питательных веществ одновременно сопутствуют повышение потребностей в нутриентах, необходимых для развития полноценного иммунного ответа, увеличение метаболических потребностей, расстройства функции органов, отвечающих за метаболизм веществ. Это влечет за собой увеличение накопления катаболитов и промежуточных продуктов, что, в свою очередь, вызывает функциональные нарушения, которые характеризуются системной недостаточностью и интоксикацией [12, 16–18] и, безусловно, негативно влияют на течение COVID-19.
Многофакторное воздействие SARS-CoV-2 на организм человека включает повреждение эпителиального барьера, возникновение дисбиотической реакции, нарушение энергообеспечения как микробиоценоза, так и эпителия кишечника, развитие неадекватного иммунного ответа [19].
COVID-19 оказывает существенное отрицательное влияние на состояние микробиома кишечника, которое еще более усугубляется приемом антибиотиков и возрастными особенностями пациентов [20]. Микробиом обогащается условно-патогенными микроорганизмами с истощением нормальной микрофлоры, и возникший дисбактериоз сохраняется как во время болезни, так и после выздоровления [20]. Нередко у пациентов наблюдается развитие Clostridium difficile-ассоциированного воспаления с диарейным синдромом, особенно при нахождении в стационаре [21–23].
Широко описано нейротропное действие коронавируса [24, 25]. Воздействуя на механизмы нейрорегуляции кишечника, SARS-CoV-2 потенциально может нарушать его моторную активность, в том числе усиливая ее и тем самым способствуя появлению диареи. Кроме того, поражение ЖКТ может стать проявлением полиорганного поражения в результате «цитокинового шторма».
SARS-CoV-2 способен оказывать и прямое токсическое действие на эпителиоциты различных отделов ЖКТ, вызывая изменения, которые можно условно охарактеризовать как вирусный энтероколит. Повышенная экспрессия АПФ2 у пациентов с воспалительными заболеваниями кишечника может теоретически приводить к увеличению риска развития диарейного синдрома в этой группе больных [21].
Определенный вклад в формирование диарейного синдрома при COVID-19 может вносить и повреждение печени [26, 27]. В связи с этим следует напомнить, что новая коронавирусная инфекция, наряду с прочим, способна вызывать поражения этого органа, которые сопровождаются умеренной гиперферментемией, гипопротеинемией, увеличением протромбинового времени. Дисфункция печени чаще сопровождает тяжелые случаи COVID-19, нежели легкие.
Установлено, что в 20–30% случаев вирус SARS-CoV-2 может приводить к прямому повреждению внутрипеченочных желчных протоков [3, 4, 28]. Нарушения со стороны печени могут быть обусловлены не только вирусными поражениями, но и гепатотоксичностью некоторых лекарств, назначаемых в том числе при лечении COVID-19 [21, 29, 30], а также системным воспалением [31]. При этом они ассоциируются с прогрессированием и тяжестью заболевания [30, 32]. Поражение печени при COVID-19 может проявляться повреждением гепатоцитов и эпителиоцитов желчных протоков, что в 10,5–18% случаев сопровождается гипербилирубинемией [30, 32]. Также повышаются уровни печеночных ферментов – аспартатаминотрансферазы (АСТ), аланинаминотрансферазы (АЛТ), гамма-глутамилтрансферазы (ГГТ) [27].
Интоксикации при COVID-19 сопутствуют ослабление организма и появление ярко выраженных симптомов, таких как слабость, утомляемость, головная боль, учащенное сердцебиение, кожная сыпь, диспепсия и другое, вплоть до развития инфекционно-токсического шока [3, 30, 33, 34]. Кроме этого, имеет место выраженный оксидативный стресс, ухудшение важнейших показателей функции печени (АЛТ, АСТ, билирубин, перекисное окисление липидов, ГГТ и др.).
Учитывая, что COVID-19 протекает с высокой температурой и интоксикацией, в период заболевания калорийность рациона может снижаться до 1600–1800 ккал [35–37] вследствие отсутствия аппетита вплоть до анорексии. При этом необходимо помнить, что уровень основного обмена при острых инфекциях повышается на 20–50% [35– 37]. Исследованиями установлено, что недоедание при COVID-19 наблюдается у 67% пациентов [38].
Проблемы с питанием могут быть обусловлены хронической усталостью, провоцирующей гиперчувствительность к раздражителям, что имеет негативные последствия и для ЖКТ, приводя к ограничению потребления пищи. Помимо этого, при COVID-19 может усиливаться анорексия и генерироваться катаболизм, что еще больше усугубляет недоедание и, следовательно, осложняет процесс выздоровления пациента [6, 39].
ПРИНЦИПЫ ВЕДЕНИЯ ПАЦИЕНТОВ И ЛЕЧЕБНОГО ПИТАНИЯ ПРИ COVID-19
Пациентам с тяжелым течением COVID-19 может потребоваться энтеральное или парентеральное питание, в то время как при легкой и средней тяжести заболевания целесообразно квалифицированное консультирование больных по вопросам питания для купирования симптомов недоедания и/или лечения уже существующих сопутствующих заболеваний. В указанных случаях диетолог должен провести полную оценку питания и поставить точный диагноз состояния питания пациента.
Один из первых шагов диетолога – скрининг статуса питания, позволяющий выявлять пациентов с риском недоедания [6, 40, 41]. При этом учитываются следующие аспекты.
1. Пищевой анамнез: потребление питательных веществ (макро- и микроэлементов), адекватность поступления энергии и питательных веществ, предыдущая и текущая история питания, религиозные и культурные предпочтения, факт непереносимости и отказа от пищи, наличие изменений аппетита или привычного уровня потребления.
2. Антропометрические измерения: вес и рост для расчета индекса массы тела, оценка компартментов тела (жировая масса, безжировая масса), анализ биохимических данных, углубленное медицинское обследование с изучением личного и семейного медицинского анамнеза.
Все эти детали важны для установления предшествующего воспалительного состояния у пациентов с COVID-19, поскольку именно воспаление играет определяющую патогенетическую роль при этом заболевании [40–42].
Согласно Практическому руководству по организации лиц с инфекцией SARS-CoV-2 ESPEN, более 50% пациентов с COVID-19, госпитализированных в стационар, имеют различные нарушения пищевого статуса. Это более чем в 2 раза превышает риск развития осложнений и летального исхода заболевания [10].
Длительное пребывание в отделении интенсивной терапии, как уже указывалось, может служить предпосылкой развития алиментарных дефицитов, расстройств пищевого статуса, нарушений микробиома, в том числе возникновения Clostridium difficile-ассоциированного воспаления кишечника. Имеющаяся или возникшая белково-энергетическая недостаточность повышает риск развития тяжелого течения постковидного синдрома [6, 12, 43].
Важным прогностическим фактором у пациентов с COVID-19 является уровень сывороточного альбумина, который играет большую роль в адекватном иммунном ответе [6, 32]. В ряде случаев он снижается до 30,9–26,3 г/л.
У больных COVID-19 с хронической гипергликемией, ожирением при вовлечении поджелудочной железы, сахарным диабетом необходимо контролировать содержание глюкозы в крови. При этом следует ориентироваться на поддержание уровня гликемии не ниже 6,1 ммоль/л для минимизации риска развития гипогликемии [44].
Этиология, патогенез и клиническая картина COVID-19 определяют характер рекомендуемого питания, которое должно быть нацелено на решение следующих задач [45]:
- коррекцию метаболических нарушений;
- формирование оптимальной пищевой и энергетической ценности рациона для обеспечения энергетических и пластических функций организма;
- купирование нутритивной недостаточности, в том числе повышение уровня альбумина в крови;
- устранение витаминного и микроэлементного дисбаланса;
- поддержание эффективного иммунного ответа;
- создание среды для адекватной защитной и эффективной самоограничивающейся и саморазрешающейся воспалительной реакции без дополнительного повреждения клеток и тканей;
- пополнение рациона элементами, которые обеспечивают детоксикацию, облегчают организму работу с катаболитами и/или побочными продуктами, возникающими как вследствие самого иммунного ответа, повреждения или нарушения функции тканей, особенно печени, так и в результате применения лекарственных средств во время лечения заболевания;
- обеспечение быстрой и как можно более полной регенерации тканей без поддержания жизнеспособности патогена и ускользания его от иммунного надзора в организме хозяина, а также детоксикацию и выведение продуктов обмена веществ;
- восстановление микробиома;
- антиоксидантную защиту;
- нормализацию работы ЖКТ;
- нутритивную поддержку других органов, вовлеченных в патологический процесс, в свете полиорганного характера заболевания.
В рацион питания при COVID-19 включаютcя продукты, которые повышают уровень гемоглобина и состояние иммунной защиты, обеспечивают энергопластические потребности организма больного за счет достаточной калорийности и увеличенного количества белка, восполняют потери макро- и микроэлементов, витаминов.
При легкой и средней тяжести коронавирусной инфекции применяют основной вариант стандартной диеты или диету с повышенным количеством белка, при явлениях дисфункции органов ЖКТ – щадящую диету (ЩД). В период реконвалесценции используется основной вариант диеты. Дополнительно к специализированной диете назначают комплекс витаминов, включая аскорбиновую кислоту до 600–900 мг/сут, витамин Р до 150–300 мг/сут. Полноценный рацион питания в среднем составляет 1600–1800 ккал для женщин и 1800–2100 ккал для мужчин; потребление белков должно быть не менее 1 г/кг нормальной массы тела больного, причем не менее 60% из них должны иметь животное происхождение [46].
ОСОБЕННОСТИ ЛЕЧЕБНОГО ПИТАНИЯ ПРИ COVID-19 C ПОРАЖЕНИЕМ ЖКТ
Как уже отмечалось, COVID-19 достаточно часто сопровождается симптомами поражения ЖКТ – анорексией, вздутием, тошнотой, рвотой, диареей, абдоминальными болями. При этом наличие гастроэнтерологических заболеваний зачастую осложняет или провоцирует более тяжелое течение инфекции [39, 47, 48]. В связи с этим рекомендуемое питание должно дополнительно обеспечивать:
- восстановление моторики, микрофлоры кишечника, барьерной функции слизистой оболочки ЖКТ;
- детоксикацию;
- уменьшение симптомов поражения ЖКТ;
- устранение последствий диареи, рвоты, поражения печени и др.
При легкой и средней тяжести течения COVID- 19 с поражением ЖКТ в период наличия высокой температуры, тошноты, рвоты, диареи рекомендуется использовать диету с механическим и химическим щажением (ЩД) [6, 35, 49]. При этом необходимо, чтобы она отвечала следующим требованиям:
- содержание белков – 85–90 г, углеводов – 300–350 г, жиров – 70–80 г, суточная калорийность – 2080–2480 ккал [6, 35, 37, 49];
- соблюдение режима дробного питания (6–8 приемов) в зависимости от состояния больного [35, 36, 49, 50];
- обеспечение механического щажения при всех приемах пищи [38, 51];
- ограничение потребления поваренной соли до уровня <6–10 г/сут [35–37].
Используемая диета должна:
- нормализовать моторику ЖКТ [6, 35];
- содержать антиоксиданты, железо, цинк, селен, медь, магний, пищевые волокна и витамины [14, 52];
- включать пребиотические продукты для создания субстрата, обеспечивающего развитие нормальной кишечной микрофлоры [35, 37, 53, 54];
- снижать токсическое воздействие токсинов SARS-CoV-2 на организм, обеспечивать нормальную функцию печени, в том числе ферментов 1-й и 2-й стадии метаболизма эндо- и экзобиотиков [14, 15];
- обеспечивать организм витаминами A, C, E, D, B1, B2, B3, B6, B12, PP [52];
- быть разнообразной и сбалансированной;
- ограничивать поступление продуктов, вызывающих раздражение кишечника, негативно воздействующих на печень;
- исключать продукты с сильным желчегонным действием (жирные блюда, отруби, овощные соки, сырые овощи и фрукты) [35, 37];
- ограничивать поступление продуктов, провоцирующих брожение и гниение в кишечнике (животного белка, жира, хлебобулочных изделий (сдобы), бобовых и термически необработанных овощей и фруктов), в том числе исключать употребление жареного мяса, алкогольных и газированных напитков [35, 37];
- ограничивать продукты, стимулирующие желудочную секрецию (крепкие наваристые супы, сало, жареные блюда, соленые сыры, крепкий чай и кофе) [35, 37].
Отметим, что диета, рекомендованная при COVID-19, подобна диете № 13, № 4 и № 4 б по С.М. Певзнеру [37, 50]. В соответствии с рекомендациями ESPEN, пациентам рекомендуется также обеспечить поступление витаминов и микроэлементов в размере суточных норм потребления [10].
В целом лечебное питание является неотъемлемым компонентом лечебного процесса и включает пищевые рационы с установленным химическим составом, энергетической ценностью, состоящие из определенных продуктов [6, 35]. Недостаточность питания приводит к снижению адаптационных возможностей организма, что осложняет лечение пациента с COVID-19 и создает условия для пролонгирования и обострения заболевания. Необходим профессиональный индивидуальный подход к организации питания у таких больных.
ПРАКТИЧЕСКИЙ ПОДХОД К ВЫБОРУ ЛЕЧЕБНОГО ПИТАНИЯ
К сожалению, на практике пациентам с COVID- 19 достаточно сложно выполнять диетические требования, особенно при лечении на дому. Для решения этой проблемы в России разработаны и производятся специальные лечебные диетические продукты для питания больных с заболеваниями ЖКТ и детоксикации организма, в том числе имеющие клинические подтверждения эффективности при комплексном лечении COVID-19.
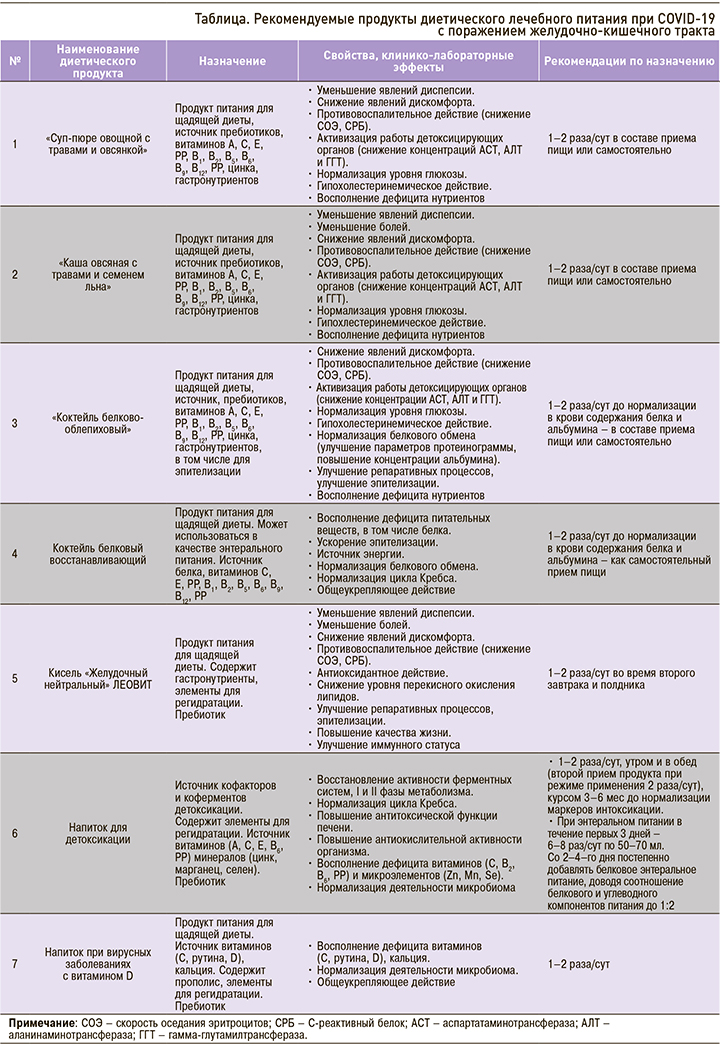
1. При заболевании COVID-19 с вовлечением ЖКТ целесообразно использовать лечебное питание, обеспечивающее поступление в организм необходимых нутриентов, соблюдение режимов химического и механического щажения, снижение альбуминемии, дробность, умеренность при приеме пищи, низкое содержание поваренной соли. Это достигается включением в рацион следующих специализированных пищевых продуктов диетического лечебного и диетического профилактического питания ЛЕОВИТ GASTRO при болезнях ЖКТ:
- «Суп-пюре овощной с травами и овсянкой», обладающий противовоспалительными свойствами, снижающий явления диспепсии;
- «Каша овсяная с травами и семенем льна» с обезболивающим, защитным действием, также уменьшающая явления диспепсии;
- «Коктейль белково-облепиховый», способствующий эпителизации слизистой, повышению уровня белка и альбумина в крови;
- Кисель «Желудочный нейтральный» ЛЕОВИТ, снижающий диспепсические проявления и воспаление, улучшающий состав микробиома.
В целом эти продукты способствуют не только облегчению симптомов диспепсии, но и значительному улучшению общего состояния пациента, уменьшению болей, дискомфорта, повышению качества жизни, снижению воспаления, концентраций АСТ, АЛТ, ГГТ, С-реактивного белка (СРБ) и скорости оседания эритроцитов (СОЭ), уровня глюкозы и холестерина, увеличению уровня альбумина в крови [55–61].
Лечебное питание ЛЕОВИТ GASTRO употребляется как дополнение к диетическому меню при любом приеме пищи или самостоятельно:
- на завтрак «Каша овсяная с травами и семенем льна»;
- на второй завтрак Кисель «Желудочный нейтральный» ЛЕОВИТ;
- на обед «Суп-пюре овощной с травами и овсянкой», «Коктейль белково-облепиховый»;
- на ужин «Каша овсяная с травами и семенем льна».
Перед сном по желанию пациента применяется на выбор «Коктейль белково-облепиховый» или Кисель «Желудочный нейтральный» ЛЕОВИТ [13, 15, 22–25, 45, 53, 63].
Лечебное питание проводится в стационаре и в течение не менее 2 нед после выписки. В качестве дополнения допускается использование блюд оптимизированного состава для основных вариантов стандартных диет, применяемых в лечебном питании в медицинских организациях России, включая отварные или запеченные блюда из мяса, птицы, рыбы, творога, яиц, овощей, кисломолочные продукты [50].
2. Для снижения токсического влияния эндо- и экзотоксинов при легкой и тяжелой стадии интоксикации, вызванной SARS-CoV-2, а также для уменьшения нежелательных эффектов лекарств, антиоксидантной защиты, обеспечения организма витаминами (С, B2, B6, PP), микроэлементами (цинк, марганец, селен), пищевыми волокнами, нормализации функции печени и цикла Кребса целесообразно использование Напитка для детоксикации, который обеспечивает выраженную детоксикацию организма на клеточном уровне [14, 17, 55, 64–69]. Этот продукт содержит природные детоксиканты, витамины, микроэлементы, регуляторы цикла Кребса, антиоксиданты, гипоксанты, энерготоники, растворимые пищевые волокна, слизистые вещества, пребиотики. Он способствует детоксикации организма на клеточном уровне за счет следующих эффектов:
- восстановления работы ферментных систем, 1-й и 2-й фазы детоксикации;
- повышения антитоксической функции печени;
- повышения антиокислительной активности организма;
- восполнения дефицита витаминов и микроэлементов, участвующих в работе ферментных систем детоксикации.
Для снижения уровня эндогенной интоксикации и уменьшения тяжести пост-COVID-19-синдрома рекомендован прием продукта Напиток для детоксикации 1–2 раза/сут: утром на завтрак и днем в обед или полдник, курсом от 3 до 6 мес до нормализации маркеров интоксикации (АЛТ, АСТ, каталазы, билирубина, ГГТ, щелочной фосфатазы, СРБ) [17, 70].
3. С учетом того что на фоне новой коронавирусной инфекции у пациентов наблюдаются эндотелиальная дисфункция, гиперпроницаемость, нарушение микроциркуляции, для снижения воспаления и проницаемости слизистой оболочки ЖКТ, обеспечения организма витаминами D, C, рутином и пребиотиками дополнительно следует применять Напиток при вирусных заболеваниях с витамином D – специализированный продукт лечебного питания при COVID-19. Применение этого напитка способствует улучшению общего самочувствия, так как он оказывает общеукрепляющее действие, укрепляет стенки сосудов, снижает высокую температуру, устраняет озноб и мышечную боль, подавляет симптомы желудочно-кишечного дискомфорта, способствует снижению СРБ и СОЭ [16, 55, 64, 66–68].
Особенностью Напитка при вирусных заболеваниях с витамином D является наличие в составе прополиса, который за счет выраженной активности против Helicobacter pylori способствует снижению воспаления в ЖКТ [71].
Напиток следует употреблять 2 раза/сут в течение 10 дней в составе комплексного меню или отдельно, заменяя другие продукты.
4. Принимая во внимание значительные изменения кишечного микробиома при COVID-19, рациональной лечебной мерой является коррекция дисбиоза, предполагающая комплексный подход. Прежде всего это патогенетическое лечение основного заболевания. Необходимое условие – восстановление нарушенных функций кишечника. При купировании моторно-эвакуационных расстройств кишечника нормализуется окислительно-восстановительный потенциал внутриполостной среды и, как следствие, нормализуется баланс аэробных и анаэоробных популяций микроорганизмов. Мероприятия по коррекции дисбиоза толстой кишки предусматривают использование пре-, про-, син- и метабиотиков. Пребиотики ферментируются кишечной микробиотой, генерируя различные метаболиты, играющие важную роль в восстановлении и функционировании микрофлоры, улучшают состояние слизистой оболочки, укрепляют защитные функции эпителия [19, 72], нормализуют иммунный ответ.
Нормализация микрофлоры позволяет также снизить вероятность развития антибиотико-ассоциированной диареи, в том числе вызванной Clostridium difficile [54, 73]. В связи с этим в диетотерапии целесообразно использовать специализированные лечебные диетические и профилактические продукты со свойствами пребиотиков, содержащие лактозу, олигополисахариды, пектин, инулин, другие пищевые волокна: Кисель «Желудочный нейтральный» ЛЕОВИТ, Напиток для детоксикации и Кисель «Общеукрепляющий» ЛЕОВИТ, Напиток при вирусных заболеваниях с витамином D. Инулины и пектины присутствуют также в составе специализированных продуктов лечебного диетического питания «Каша с травами и семенем льна» и «Суп-пюре овощной с травами и овсянкой» [56–61, 74, 75]. Эти продукты могут уже входить в состав меню для механического и химического щажения или же употребляться самостоятельно 1–2 раза в течение дня.
5. Диарея при легкой и средней степени тяжести COVID-19 достаточно часто встречается на фоне приема антибиотиков. Продолжительность этого симптома при COVID-19 варьируется от 1 до 14 дней. Диарея прекращается как самостоятельно, так и на фоне приема ферментов, пребиотиков, пробиотиков, сорбентов и гликопептидов. У пациентов в отделении реанимации и интенсивной терапии диарея наблюдалась в 100% случаев, имела тяжелое течение и сопровождалась электролитными нарушениями и белковой недостаточностью [21, 62].
При наличии диареи в зависимости от тяжести заболевания наряду с использованием лекарственных препаратов рекомендуется адекватная регидратация и купирование электролитных нарушений, контроль уровня калия [76], применение пре- и пробиотиков [62, 77].
Для регидратации при значительной диарее используют минеральную воду без газа, компоты, кисели, овощные отвары, чай зеленый, фруктовый, травяной по 100–200 мл воды после каждого жидкого стула [69, 78]. Нельзя употреблять газированные напитки, молоко, кофе [35].
Кроме пре- и пробиотиков, возможно применение адсорбентов [21]. В случае присоединения Clostridium difficile следует откорректировать диету с ограничением использования энтерального питания и продуктов, содержащих L-глицин [62].
6. Для компенсации дефицита витаминов, образующегося вследствие нарушения обмена веществ и всасывания этих нутриентов в кишечнике, самостоятельных ограничений в питании, оправдано использовать поливитаминные напитки щадящего действия в виде следующих специализированных продуктов диетического лечебного и диетического профилактического питания: Напиток при вирусных заболеваниях с витамином D, Кисель «Витаминный ФОРТЕ», включающий витамины C, PP, Е, В1, В2, В5, В6, В9, В12, H и пребиотики, или же (в том числе при высоком уровне глюкозы в крови) Коктейль белковый восстанавливающий, содержащий витамины А, С, Е; возможно употребление и других доступных напитков аналогичного действия [35–37, 49]. Прием указанных лечебных или профилактических витаминосодержащих продуктов рекомендуется 1–2 раза/сут в соответствии с выраженностью имеющегося дефицита [35–37, 49].
7. При поражении печени, которое нередко встречается на фоне COVID-19, помимо Напитка для детоксикации, целесообразно использование другого продукта специализированного лечебного питания – Киселя «Печеночного», а также включение в рацион продуктов питания с гепатопротекторными свойствами [35–37, 49]. В данном случае применение специализированного продукта лечебного питания Напиток для детоксикации позволяет снизить показатели АЛТ, АСТ, ГГТ и билирубина в крови [14, 17, 69].
В сжатой форме информация о специализированных продуктах диетического лечебного питания, применяемых при COVID-19 с поражением ЖКТ, их составе, действии и режиме приема, суммирована в таблице.
ЛЕЧЕБНОЕ ПИТАНИЕ В СЛОЖНЫХ СЛУЧАЯХ
Лечебное питание при среднем и тяжелом течении COVID-19 пациентов, не способных самостоятельно принимать пищу, необходимо проводить в соответствии с Временными рекомендациями Минздрава России [24] и с учетом стандартных рекомендаций по нутритивной поддержке [10, 45, 46, 53].
Если пациент получал парентеральное питание, то он переводится на энтеральное питание, которое проводится через зонд или маленькими глотками, 7–8 раз/ сут [10, 45, 53]. Энтеральное питание при отсутствии стрессорной гипергликемии [44] следует начинать с углеводного специализированного продукта для лечебного и профилактического питания Напитка для детоксикации в течение 1–3 дней 6 раз/ сут по 50–70 мл для адаптации ЖКТ; со 2–4– го дня постепенно добавляют белковое энтеральное питание, доведя соотношение белкового и углеводного питания до 1:2.
Пациенты с риском неблагоприятных исходов и более высокой смертности после заражения SARS- CoV-2 (пожилые и полиморбидные больные) должны оцениваться на предмет мальнутриции с помощью критериев MUST (Malnutrition Universal Screening Tool) или NRS-2002 (Nutritional risk screening). В соответствии с рекомендациями ESPEN, у пациентов в тяжелом состоянии или имеющих сопутствующие заболевания потребление пищи должно составлять 20–30 ккал/кг/сут [10, 11, 45].
Потребности в жирах и углеводах при COVID-19 соответствуют потребностям пациентов в энергии, при этом процентное соотношение энергии от жиров и углеводов должно равняться 30:70 у больных без дыхательной недостаточности и 50:50 у больных с респираторной поддержкой.
По мере улучшения состояния пациентов с COVID- 19 в тяжелом состоянии или имеющих сопутствующие заболевания целесообразно постепенно разнообразить диету с учетом состояния ЖКТ, продолжая употреблять продукты для детоксикации организма до восстановления показателей интоксикации [69, 70], нормализации белкового баланса, витаминного, микроэлементного баланса и микробиома. Постепенно следует переводить пациента на диету, рекомендованную при легкой и средней степени тяжести течения COVID-19, с последующим переходом на основную диету.



